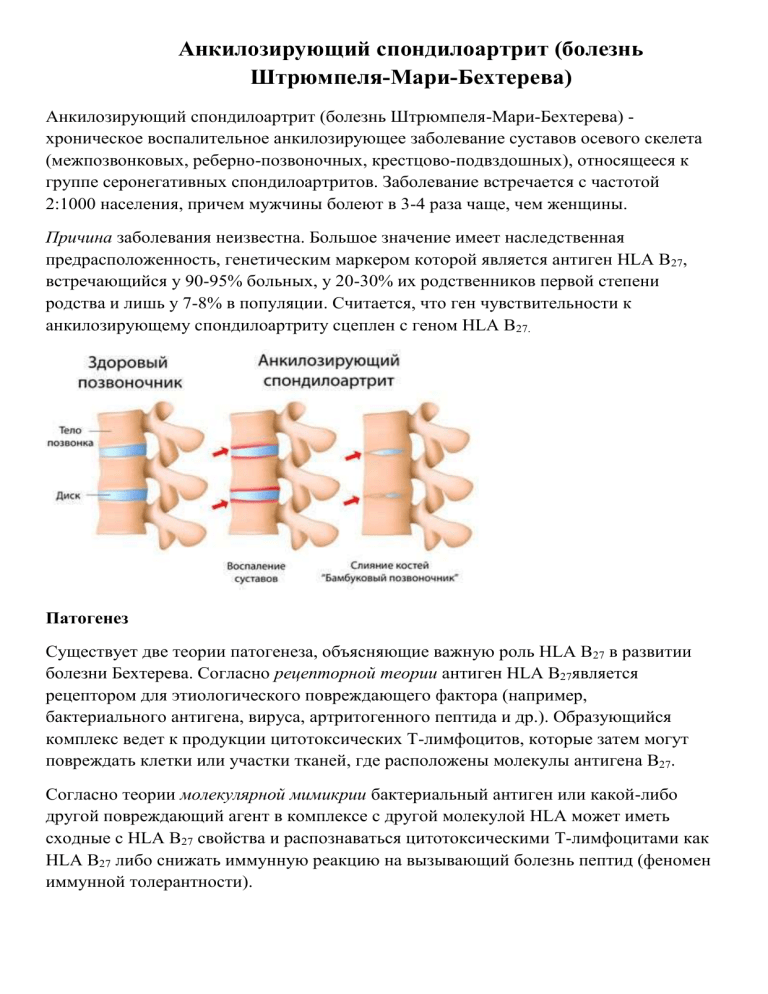
Анкилозирующий спондилоартрит (болезнь Штрюмпеля-Мари-Бехтерева) Анкилозирующий спондилоартрит (болезнь Штрюмпеля-Мари-Бехтерева) хроническое воспалительное анкилозирующее заболевание суставов осевого скелета (межпозвонковых, реберно-позвоночных, крестцово-подвздошных), относящееся к группе серонегативных спондилоартритов. Заболевание встречается с частотой 2:1000 населения, причем мужчины болеют в 3-4 раза чаще, чем женщины. Причина заболевания неизвестна. Большое значение имеет наследственная предрасположенность, генетическим маркером которой является антиген HLA B27, встречающийся у 90-95% больных, у 20-30% их родственников первой степени родства и лишь у 7-8% в популяции. Считается, что ген чувствительности к анкилозирующему спондилоартриту сцеплен с геном HLA В27. Патогенез Существует две теории патогенеза, объясняющие важную роль HLA B27 в развитии болезни Бехтерева. Согласно рецепторной теории антиген HLA B27является рецептором для этиологического повреждающего фактора (например, бактериального антигена, вируса, артритогенного пептида и др.). Образующийся комплекс ведет к продукции цитотоксических Т-лимфоцитов, которые затем могут повреждать клетки или участки тканей, где расположены молекулы антигена В27. Согласно теории молекулярной мимикрии бактериальный антиген или какой-либо другой повреждающий агент в комплексе с другой молекулой HLA может иметь сходные с HLA B27 свойства и распознаваться цитотоксическими Т-лимфоцитами как HLA B27 либо снижать иммунную реакцию на вызывающий болезнь пептид (феномен иммунной толерантности). В итоге развивается иммуновоспалительный процесс. Чаще он начинается с поражения крестцово-подвздошных сочленений, затем вовлекаются межпозвонковые, реберно-позвоночные, реже - периферические суставы. Вначале происходит инфильтрация лимфоцитами и макрофагами, затем развивается активный фибропластический процесс с образованием фиброзной рубцовой ткани, которая подвергается кальцификации и оссификации. Основными патоморфологическими проявлениями болезни Бехтерева являются воспалительные энтезопатии (воспаление мест прикреплений к кости сухожилий, связок, фиброзной части межпозвоночных дисков, капсул суставов), воспаление костей, образующих сустав (остит), а также синовит. В последующем развиваются фиброзные и костные анкилозы суставов осевого скелета, реже - периферических суставов, рано наступает окостенение связочного аппарата позвоночника. Клиническая картина Заболевание начинается обычно в возрасте до 40 лет и чаще наблюдается у мужчин. Симптомы ранней стадии 1. Боли в поясничном отделе позвоночника и в области крестцово-подвздошных суставов постоянного характера, усиливающиеся преимущественно во второй половине ночи и утром, уменьшающиеся при движениях и во второй половине дня (воспалительный «характер» боли). 2. Боли в ягодичной области вследствие поражения крестцово-подвздошных суставов с иррадиацией в заднюю поверхность бедра, возникающие то справа, то слева. 3. Ощущение скованности и тугоподвижности в поясничном отделе позвоночника, обычно усиливающиеся к утру и уменьшающиеся после физических упражнений, горячего душа. 4. Боли в области грудной клетки (при вовлечении в патологический процесс ребернопозвоночных суставов) по типу межреберной невралгии или миозита межреберных мышц, усиливающиеся при кашле, чихании, глубоком вдохе. 5. Скованность и напряжение прямых мышц спины. 6. Уплощение поясничного лордоза (особенно заметно при наклоне больного вперед). 7. Клинические и рентгенологические симптомы двустороннего сакроилеита; для выявления болезненности в крестцово-подвздошных сочленениях, свидетельствующей о наличии в них воспалительного процесса, применяются следующие тесты: тест Макарова (поколачивание по крестцу); тест Кушелевского-1 (надавливание на верхние передние ости подвздошных костей в положении больного на спине); тест Кушелевского-II (надавливание на крыло подвздошной кости в положении больного на боку); тест Кушелевского-III (в положении больного на спине производится одновременное надавливание на внутреннюю поверхность согнутого под углом 90° и отведенного коленного сустава и верхнюю переднюю ость противоположного крыла подвздошной кости). 8. Энтезопатии проявляются болезненностью в области прикрепления фиброзных структур к костям, в частности, подвздошным гребням, большим вертелам бедренных костей, остистым отросткам позвонков, грудинно-реберным суставам, седалищным буграм. При развитии бурситов появляется припухлость. 9. Поражение глаз в виде переднего увеита (ирита, иридоциклита), обычно двустороннее, характеризуется острым началом, длится 1-2 мес, может принимать затяжной рецидивирующий характер; патология глаз наблюдается у 25-30% больных. Симптомы поздней стадии 1. Боли в различных отделах позвоночника. 2. Нарушение осанки, выпрямление физиологических изгибов позвоночника («доскообразная спина») или «поза просителя», выраженный кифоз грудного отдела позвоночника, наклон вниз и сгибание ног в коленных суставах, что компенсирует перемещение центра тяжести вперед. 3. Атрофия прямых мышц спины. 4. Резкое уменьшение экскурсий грудной клетки, у многих больных дыхание осуществляется только за счет движений диафрагмы. 5. Ограничение подвижности в позвоночнике в 3-4 плоскостях: сагиттальной (сгибание, разгибание), фронтальной (наклоны в стороны), вертикальной (ротация). 6. Анкилоз крестцово-подвздошных и межпозвонковых сочленений. 7. Поражение «корневых» (плечевых и тазобедренных) или периферических суставов. Тазобедренные суставы чаще поражаются у больных, у которых заболевание началось в детском или подростковом возрасте. Периферические суставы вовлекаются у 10-15% больных, при этом поражаются преимущественно крупные и средние суставы нижних конечностей по типу моно- или олигоартрита. Могут наблюдаться артриты грудинно-ключичный (обычно асимметричный), акромиальноключичный, нижнечелюстной и синхондроз рукоятки грудины. Периферический артрит может у 20-25% больных пройти бесследно. 8. Поражение сердечно сосудистой системы - аортит, недостаточность клапана аорты, перикардит, миокардит с различными степенями нарушения атриовентикулярной проводимости, причем частота развития аортита и нарушений атриовентрикулярной проводимости значительно выше при большей Длительности болезни и наличии периферического артрита. 9. Поражение легких в виде медленно прогрессирующего фиброза верхушечных сегментов легких. 10.Поражение почек наблюдается редко, в 5% случаев в виде амилоидоза или IgAнефропатии, причем в отличие от идиопатического IgA-нефрита редко бывает выражена гематурия. Клинические варианты 1. Центральная форма - поражение только суставов позвоночника и крестцовоподвздошного сочленения. 2. Ризомелическая форма - поражение как позвоночника, так и плечевых и тазобедренных суставов. 3. Периферическая форма - в одних случаях заболевание суставов конечностей предшествует поражению позвоночника, в других - наоборот, в третьих одновременно поражаются суставы и позвоночник. Наиболее часто страдают коленные суставы. 4. Вариант, сходный с ревматоидным артритом, - поражение суставов кистей и стоп, утренняя скованность. Клинические признаки поражения позвоночника отсутствуют. 5. Септический вариант характеризуется остро возникающей в начале заболевания лихорадкой (до 38-39 °С), проливным потом, артралгиями, миалгиями, похуданием.