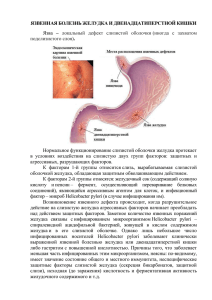
Эльгарова Л.В., Уметов М.А. Современные методы диагностики
реклама

МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ «КАБАРДИНО-БАЛКАРСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ им. Х.М. БЕРБЕКОВА» СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ЯЗВЕННОЙ БОЛЕЗНИ Методические рекомендации Для специальности 060101 Лечебное дело НАЛЬЧИК 2013 УДК 616-002.44 (075.8) ББК 54.132 Я73 С56 Рецензент: доктор медицинских наук, профессор, заведующий кафедрой пропедевтики внутренних болезней и сестринского дела ГБОУ ВПО СОГМА Минздрава России И.Н. Тотров Составители: Эльгарова Л.В., Уметов М.А. С56 Современные методы диагностики, лечения и профилактики язвенной болезни [Текст] : методические рекомендации / Л. В. Эльгарова, М. А. Уметов. – Нальчик : Каб.-Балк. ун-т, 2013. – 51 с. – 100 экз. Издание содержит рекомендации по современным методам диагностики, лечения и профилактики язвенной болезни, планы ведения больных в условиях стационара и поликлиники, а также стандарты медицинской помощи, утвержденные приказом Минздравсоцразвития России. Предназначено для студентов, обучающихся по специальности «Лечебное дело». Рекомендовано РИС университета УДК 616-002.44 (075.8) ББК 54.132 Я73 Кабардино-Балкарский государственный университет, 2013 2 ДОКАЗАТЕЛЬНОСТЬ ПРЕДСТАВЛЕННОЙ ИНФОРМАЦИИ А Высокая достоверность В Умеренная достоверность С Ограниченная достоверность D Неопределенная достоверность Основана на заключенных систематических обзоров. Систематический обзор получают путем системного поиска данных из всех опубликованных клинических испытаний, критической оценки их качества и обобщения результатов методом метаанализа Основана на результатах по меньшей мере нескольких независимых рандомизированных контролируемых клинических испытаний Основана на результатах по меньшей мере одного клинического испытания, не удовлетворяющего критериям качества, например, без рандомизации Утверждение основано на мнении экспертов; клинические исследования отсутствуют КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ОПРЕДЕЛЕНИЕ. Язвенная болезнь желудка и двенадцатиперстной кишки — хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии, основным морфологическим признаком которого выступает образование язвы в желудке и/или двенадцатиперстной кишке. Отличие эрозии от язвы в том, что эрозии не проникают за мышечную пластинку слизистой оболочки. МКБ-10: • К25 Язва желудка • К26 Язва двенадцатиперстной кишки. С дополнительными кодами: .0 Острая с кровотечением, .1 Острая с прободением, .2 Острая с кровотечением и прободением, .3 Острая без кровотечения или прободения, .4 Хроническая или неуточнённая с кровотечением, .5 Хроническая или неуточнённая с прободением, .6 Хроническая или неуточнённая с кровотечением и прободением, .7 Хроническая без кровотечения или прободения, .9 Неуточнённая как острая или хроническая, без кровотечения или прободения. ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА ОсновЛокализация ной диаязвы гноз Язвенная Двенадцаболезнь типерстной Результат диагностики Фаза заболевания Наличие осложнений Ассоциированная с H.pylori обострение Осложненная кровотечением 3 кишки в ……году ЭПИДЕМИОЛОГИЯ. Распространённость – 5–10 % взрослого населения, преимущественно мужчины в возрасте до 50 лет. Этиопатогенетические факторы: наличие Helicobacter pylori; повышение секреции желудочного сока и снижение активности защитных факторов слизистой оболочки (мукопротеины, бикарбонаты). Факторы риска: приём нестероидных противоспалительных препаратов (НПВП) A; нервно-психический (стрессовый) фактор; наличие вредных привычек (курение, злоупотребление алкоголем); наличие язвенной болезни у близких родственников. Следует дифференцировать язвенную болезнь желудка и двенадцатиперстной кишки от симптоматических язв, возникающих в рамках гастропатии, индуцированной приёмом НПВП. Факторы риска формирования язвы на фоне приёма НПВП: возраст старше 65 летA; наличие в анамнезе язвенной болезниA и её осложнений, в первую очередь кровотечения; необходимость применения высоких доз НПВП; наличие в анамнезе ишемической болезни сердцаA; необходимость одновременного применения глюкокортикоидов B; одновременный приём антикоагулянтов. ПРОФИЛАКТИКА. У больных с необходимостью постоянного приёма НПВП и повышенным риском образования язв и развития их осложнений следует рассмотреть целесообразность назначения мизопростолаA (по 200 мг 4 раза в день), блокаторов протонного насоса (например, омепразолаA – 20–40 мг, лансопразолаB-C – 15–30 мг 1 раз в день, рабепразола 10–20 мг 1 раз в день) или высоких доз блокаторов H2-рецепторов гистамина (например, фамотидина по 40 мг 2 раза в деньA). Тем не менее нужно учитывать, что блокаторы протонного насоса более эффективно предупреждают язвенную болезнь и её обострения, чем высокие дозы блокаторов H2-рецепторов гистаминаA. Вторичная профилактика – см. раздел «Дальнейшее ведение больного». СКРИНИНГ язвенной болезни не проводят. Проведение фиброэзофагогастродуоденоскопии (ФЭГДС) у бессимптомных пациентов не выступает потенциальной профилактической мерой, снижающей вероятность развития язвенной болезни. КЛАССИФИКАЦИЯ. По локализации: язвы желудка; язвы двенадцатиперстной кишки; сочетанные язвы желудка и двенадцатиперстной кишки. 4 По стадии заболевания: обострение; ремиссия. По наличию осложнений: кровотечение, пенетрация, перфорация, стенозирование. ДИАГНОСТИКА. Язвенную болезнь следует подозревать при наличии у пациента болей, связанных с приёмом пищи в сочетании с тошнотой и рвотой, в эпигастральной, пилородуоденальной областях или правом и левом подреберьях. Клиническая картина может зависеть от локализации язвенного дефекта, его размеров и глубины, секреторной функции желудка, возраста больного. Следует всегда иметь в виду возможность бессимптомного обострения язвенной болезни. ПЛАН ОБСЛЕДОВАНИЯ включает в себя сбор анамнеза, физикальное обследование, обязательные и дополнительные лабораторные и инструментальные исследования. АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ. Следует понимать, что анамнестические данные о выявленной ранее инфекции Helicobacter pylori и длительном приёме больным НПВП не могут выступать решающим фактором для установления диагноза язвенной болезни A. Анамнестическое выявление факторов риска язвенной болезни у больных, принимающих НПВП (см. выше раздел «Профилактика»), может оказаться полезным в плане установления показаний для проведения ФЭГДС. Боль – наиболее типичный признак. Необходимо выяснить локализацию, характер, периодичность, время возникновения и исчезновения болей, связь с приёмом пищи. Наиболее типичная проекция болей в зависимости от локализации язвенного процесса: область мечевидного отростка – при язвах кардиального и субкардиального отделов желудка; эпигастральная область слева от срединной линии – при язвах тела желудка; эпигастральная область справа от срединной линии – при язвах пилорического отдела и двенадцатиперстной кишки. Ранние боли возникают через 0,5–1 ч после еды, постепенно нарастают по интенсивности, сохраняются в течение 1,5–2 ч, уменьшаются и исчезают по мере продвижения желудочного содержимого в двенадцатиперстную кишку; характерны для язв тела желудка. При поражении кардиального, субкардиального и фундального отделов болевые ощущения возникают сразу после приёма пищи. Поздние боли возникают через 1,5–2 ч после еды, постепенно усиливаются по мере эвакуации содержимого из желудка; характерны для язв пилорического отдела желудка и луковицы двенадцатиперстной кишки. «Голодные» (ночные) боли возникают через 2,5–4 ч после еды, исчезают после очередного приёма пищи; характерны для язв двенадцатиперстной кишки и пилорического отдела желудка. Сочетание ранних и поздних болей наблюдают при сочетанных или множественных язвах. Интенсивность боли может зависеть от возраста (более выра5 женная – у лиц молодого возраста), наличия осложнений. Отсутствие типичного характера болей не противоречит диагнозу язвенной болезни. Возможны тошнота и рвота. Обязательно необходимо уточнить у больного наличие эпизодов рвоты кровью или чёрного стула (мелена). Дополнительно при физикальном обследовании следует целенаправленно пытаться выявить признаки возможного злокачественного характера изъязвления или наличия осложнений язвенной болезни. Пальпация эпигастральной области может оказаться болезненной. ЛАБОРАТОРНОЕ ОБСЛЕДОВАНИЕ Обязательные лабораторные исследования общий анализ крови; общий анализ мочи; общий анализ кала; анализ кала на скрытую кровь; определение уровня общего белка, альбумина, холестерина, глюкозы, сывороточного железа в крови; определение группы крови и резус-фактора; фракционное исследование желудочной секреции. Дополнительные лабораторные исследования определение инфицированности Helicobacter pylori – эндоскопическим уреазным тестом, морфологическим методом, иммуноферментным или дыхательным тестом; определение уровня сывороточного гастрина. Следует помнить: патогномоничных для язвенной болезни лабораторных признаков нет. Общий анализ крови и анализ кала на скрытую кровь проводятся для исключения осложнений, в первую очередь язвенного кровотечения. ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ Обязательные инструментальные исследования ФЭГДС с взятием 4-6 биоптатов из дна и краёв язвы при её локализации в желудке и с их гистологическим исследованием; ультразвуковое исследование (УЗИ) печени, поджелудочной железы, жёлчного пузыря. Дополнительные инструментальные исследования (по показаниям) внутрижелудочная рН-метрия; эндоскопическая ультрасонография; рентгенологическое исследование желудка; компьютерная томография. ФЭГДС позволяет достоверно диагностировать и охарактеризовать язвенный дефектD. Дополнительно ФЭГДС позволяет контролировать его заживление, проводить цитологическую и гистологическую оценку морфоло6 гической структуры слизистой оболочки желудка, исключать злокачественный характер изъязвления. При наличии язвы желудка необходимо взятие 4-6 биоптатов из дна и краёв язвы с последующим их гистологическим исследованием для исключения наличия опухоли. Контрастное рентгенологическое исследование верхних отделов желудочно-кишечного тракта (ЖКТ) также позволяет выявить язвенный дефект, однако по чувствительности и специфичности рентгенологический метод уступает эндоскопическомуA. Симптом «ниши» – тень контрастной массы, заполнившей язвенный кратер. Силуэт язвы может быть виден в профиль (контурная «ниша») или в анфас на фоне складок слизистой оболочки («рельеф-ниша»). Маленькие «ниши» неразличимы при рентгеноскопии. Контуры малых язв ровные и чёткие. В больших язвах очертания становятся неровными из-за развития грануляционных тканей, скопления слизи, сгустков крови. Рельефная «ниша» имеет вид стойкого округлого или овального скопления контрастной массы на внутренней поверхности желудка или двенадцатиперстной кишки. Косвенные признаки – наличие жидкости в желудке натощак, ускоренное продвижение контрастной массы в зоне язвы. Симптом «указующего перста» – в желудке и луковице спазм возникает на уровне язвы, но на противоположной стороне патологического процесса. Внутрижелудочная рН-метрия. При язвенной болезни наиболее часто обнаруживают повышенную либо сохранённую кислотоообразующую функцию желудка. УЗИ органов брюшной полости проводят для исключения сопутствующей патологии. Выявление Helicobacter pylori осуществляют с помощью инвазивных и неинвазивных тестов. Инвазивные тесты (проводят забор не менее 5 биоптатов слизистой оболочки желудка: по два из антрального и фундального отделов и одного из области угла желудка; для подтверждения успешности эрадикации микроба данное исследование выполняют не ранее 4–6-й недели после завершения терапии): морфологические методы – «золотой стандарт» диагностики Helicobacter pylori – окраска бактерий в гистологических срезах слизистой оболочки желудка; цитологический метод – окраска бактерий в мазках-отпечатках биоптатов слизистой оболочки желудка по Романовскому – Гимзе и Граму (в настоящее время считается недостаточно информативным); гистологический метод – срезы окрашивают по Романовскому – Гимзе, по Уортину-Старри и др.; биохимический метод (быстрый уреазный тест) – определение уреазной активности в биоптате слизистой оболочки желудка путём помещения его в жидкую или гелеобразную среду, содержащую мочевину и индика7 тор; при наличии в биоптате Helicobacter pylori его уреаза превращает мочевину в аммиак, что изменяет рН среды и, следовательно, цвет индикатора; бактериологический метод мало используется в рутинной клинической практике; иммуногистохимический метод с применением моноклональных антител: обладает большей чувствительностью, так как используемые антитела избирательно окрашивают Helicobacter pylori. Мало используется в рутинной клинической практике для диагностики Helicobacter pylori. Неинвазивные тесты серологические методики: обнаружение антител к Helicobacter pylori в сыворотке крови; метод наиболее информативен при проведении эпидемиологических исследований; клиническое применение теста ограничено тем, что он не позволяет дифференцировать факт инфицирования в анамнезе от наличия Helicobacter pylori в настоящий момент. В последнее время появились более чувствительные системы, которые позволяют диагностировать эрадикацию по снижению титра антихеликобактерных антител в сыворотке крови больных в стандартные сроки 4–6 недель методом иммуноферментного анализа; дыхательный тест – определение в выдыхаемом больным воздухе CO2, меченного изотопом 14С или 13С, который образуется под действием уреазы Helicobacter pylori в результате расщепления в желудке меченой мочевины – позволяет эффективно диагностировать результат эрадикационной терапии. ПЦР-диагностика: можно исследовать как биоптат, так и фекалии больного. При соблюдении всех правил выполнения методик и надлежащей стерилизации эндоскопической аппаратуры первичная диагностика Helicobacter pylori обосновывает начало антихеликобактерной терапии при обнаружении бактерии одним из описанных методов. Диагностика результата эрадикационной терапии Helicobacter pylori проводится любым методом не ранее 4–6 недель после окончания курса антихеликобактерной терапии. Референтным методом служит дыхательный тест с пробным завтраком мочевиной, меченной 14С. При использовании методов непосредственного обнаружения бактерии в биоптате (бактериологический, морфологический, уреазный) необходимо исследование как минимум двух биоптатов из тела желудка и одного из антрального отдела. Цитологический метод для установления эффективности эрадикации неприменим. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ проводят между язвами различной локализации, между язвенной болезнью и симптоматическими язвами (табл. 1, 2), а также между доброкачественными язвами и язвенной формой рака желудка. При обнаружении язвенного дефекта в желудке обязательно проведение дифференциального диагноза между доброкачественными язвами 8 и первично-язвенной формой рака желудка. Такая форма рака может какое-то время протекать под «маской» доброкачественной язвы. Таблица 1 Дифференциальный диагноз между желудочными и дуоденальными язвами Возраст Пол Боль Аппетит Дуоденальные язвы Желудочные язвы Клинические признаки* Чаще до 40 лет Обычно старше 40 лет Преобладают мужчины Оба пола Ночная, голодная Сразу после еды Нормальный, повышенный Может быть снижен Инструментальные методы Обычно повышена Часто нормальная Секреция соляной кислоты Эндоскопия Только для подтверждения Повторяют через 4–8 нед. после диагноза окончания лечения для подтверждения рубцевания язвы Биопсия Не требуется или проводят Множественная биопсия, щёс целью выявления точная цитология и гистология Helicobacter pylori * Не являются дифференциально-диагностическими признаками без результатов эндоскопического исследования. Таблица 2 Дифференциальный диагноз между пептической язвой и симптоматической (НПВП-индуцированной) язвой Этиология Патогенез Симптоматика Возраст Эндоскопические признаки НПВП-индуцированная язва Повреждающее действие НПВП на слизистую оболочку желудка Снижение местных защитных свойств слизистой оболочки (снижение синтеза простагландинов) Нередко бессимптомные Могут возникать в любом возрасте при приёме НПВП, но чаще пожилой Одиночные или множественные повреждения, слизистая оболочка с эрозиями Пептическая язва Мультифакторная, с решающим значением инфекции Helicobacter pylori Дисбаланс защитных и агрессивных факторов в отношении слизистой оболочки Боль, тошнота, рвота Молодой Единичный дефект, слизистая оболочка с признаками воспаления 9 Терапевтический подход Ингибиторы протонного насоса, Эрадикация Helicobacter синтетические аналоги проста- pylori, антисекреторные гландинов (например, мизопро- средства стол) В пользу злокачественного изъязвления свидетельствуют его большие размеры (особенно у пациентов молодого возраста), локализация язвенного дефекта на большой кривизне желудка, повышение скорости оседания эритроцитов (СОЭ). При рентгенологическом и эндоскопическом исследовании в случаях злокачественных изъязвлений желудка выявляют язвенный дефект неправильной формы с неровными и бугристыми краями; слизистая оболочка желудка вокруг язвы инфильтрирована, стенка желудка в месте изъязвления ригидна. Окончательное заключение о характере изъязвления выносят после гистологического исследования биоптатов. Во избежание ложноотрицательных результатов биопсию следует проводить повторно вплоть до полного заживления язвы. ПОКАЗАНИЯ ДЛЯ КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ Хирург: при подозрении на наличие осложнений – кровотечения, перфорации, пенетрации язвы, стенозирования. Онколог: при подозрении на злокачественный характер изъязвления. Смежные специалисты: при необходимости консультаций по поводу сопутствующих заболеваний. ЛЕЧЕНИЕ. Больные с неосложнённым течением язвенной болезни подлежат консервативному лечению. ЦЕЛИ ЛЕЧЕНИЯ Эрадикация Helicobacter pylori. Быстрая ликвидация симптоматики заболевания. Достижение стойкой ремиссии. Предупреждение развития осложнений. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ Язвенная болезнь с клинической картиной выраженного обострения: сильный болевой синдром, рвота. Обнаружение изъязвлений в желудке, требующих дифференциального диагноза между доброкачественными язвами и раком желудка. Признаки желудочно-кишечного кровотечения (мелена, рвота кровью и др.), перфорации и пенетрации язвенного дефекта. Язвенная болезнь желудка и двенадцатиперстной кишки с наличием осложнений в анамнезе (прежде всего желудочно-кишечного кровотечения). Язвенная болезнь с сопутствующими заболеваниями. Больных с обострением язвенной болезни желудка лечат в условиях общетерапевтического или гастроэнтерологического отделений. Больные с неосложнённым течением язвенной болезни подлежат консервативному лечению в амбулаторных условиях. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ 10 РЕЖИМ. Больным необходимо обеспечить охранительный режим с ограничением физических и эмоциональных нагрузок, прекратить курение и употребление алкоголя. Рекомендации по изменению образа жизни следует давать в соответствии с общим состоянием больного и наличием у него других заболеваний. ДИЕТА. Питание должно быть частым, дробным, механически и химически щадящим с исключением блюд, вызывающих или усиливающих клинические проявления заболевания (например, острых приправ, маринованных и копчёных продуктов). ПРОЧИЕ РЕКОМЕНДАЦИИ. Следует убедиться в том, что пациент не принимает НПВП (в том числе анальгетики в связи с различными болевыми синдромами или ацетилсалициловую кислоту с профилактической целью). При необходимости их длительного применения следует рассмотреть возможность уменьшения дозы препаратаB или замены на другое лекарственное средство, обладающее меньшим воздействием на слизистую оболочку ЖКТ. Нужно помнить, что приём НПВП вместе с пищей не ослабляет их негативного воздействия на слизистую оболочку желудка и двенадцатиперстной кишки. Замена НПВП на лекарственные формы с кишечнорастворимым покрытием также не устраняет их нежелательного влияния. ЛЕКАРСТВЕННАЯ ТЕРАПИЯ. Показанием для проведения эрадикационной терапии (при наличии Helicobacter pylori) выступает язвенная болезнь желудка или двенадцатиперстной кишки в фазе обострения или ремиссии, включая осложнённую язвенную болезнь. В настоящее время, в соответствии с решениями согласительного совещания «Маастрихт-3» (2005), в качестве терапии первой линии рекомендована стандартизованная комбинация трёх лекарственных средств – наиболее эффективная схема эрадикации: ингибитор протонного насоса в удвоенной дозе (рабепразол – 20 мг 2 раза в сутки, или омепразол в дозе 20 мг 2 раза в сутки, или эзомепразол в дозе 40 мг 2 раза в сутки, или лансопразол – 30 мг 2 раза в сутки, или пантопразол – 40 мг 2 раза в сутки); кларитромицин (500 мг 2 раза в день); амоксициллин (1000 мг 2 раза в день). Эта схема назначается только в том случае, если показатели резистентности штаммов Helicobacter pylori к кларитромицину в данном регионе не превышают 20 %. Эффективность 14-дневного курса эрадикации на 9–12 % выше, чем 7-дневного. При неосложнённой язвенной болезни двенадцатиперстной кишки нет необходимости продолжать антисекреторную терапию после проведения курса эрадикацииА. При обострении язвенной болезни желудка, а также при обострении протекающей на фоне сопутствующих заболеваний или с осложнениями язвенной болезни двенадцатиперстной кишки рекомендуют продолжить антисекреторную терапию с использованием одного из антисекреторных препаратов (более эффек- 11 тивные ингибиторы протонного насоса или блокаторы Н2-рецепторов гистамина) в течение 2–5 недель для эффективного заживления язвы. Протокол эрадикационной терапии предполагает обязательный контроль её эффективности, который проводят через 4–6 недель после окончания приёма антибактериальных препаратов и ингибиторов протонного насоса (см. раздел «Диагностика результата эрадикационной терапии Helicobacter pylori»). Оптимальный метод диагностики инфекции Helicobacter pylori на данном этапе – дыхательный тест, однако при его отсутствии можно воспользоваться другими методами диагностики. При неэффективности терапии первой линии рекомендуется назначение терапии второй линии (квадротерапии), включающей: ингибитор протонного насоса (омепразол, или лансопразол, или рабепразол, или эзомепразол, или пантопразол) в стандартной дозе 2 раза в день; висмута субсалицилат/субцитрат – 120 мг 4 раза в день; тетрациклин – 500 мг 4 раза в день; метронидазол (500 мг 3 раза в день) или фуразолидон (50–150 мг 4 раза в день) в течение как минимум 7 дней. Кроме того, в качестве резервных схем эрадикации могут назначаться комбинация амоксициллина (750 мг 4 раза в сутки) с блокаторами протонного насоса, рифабутином (300 мг/сут) или левофлоксацином (500 мг/сут). При отсутствии Helicobacter pylori больным язвенной болезнью желудка назначают базисную терапию ингибиторами протонного насоса, которые предпочтительны по сравнению с блокаторами H2-рецепторов гистаминаB. Различные представители группы блокаторов протонного насоса одинаково эффективныA. Применяют следующие препараты: рабепразол (в дозе 20 мг/сут); омепразол (20–40 мг/сут); эзомепразол (40 мг/сут); лансопразол (30–60 мг/сут); пантопразол (40 мг/сут). Продолжительность курсового лечения составляет обычно 2–4 недели, при необходимости – 8 недель (вплоть до исчезновения симптоматики и заживления язвы). Блокаторы Н2-рецепторов гистамина менее эффективны по сравнению с ингибиторами протонного насосаB. Назначают следующие препараты: ранитидин (в дозе 150 мг 2 раза в сутки или 300 мг на ночь); фамотидин (в дозе 20 мг 2 раза в сутки или 40 мг на ночь). Антацидные препараты (алюминиево-магниевые антациды или алюминиево-магниевые с добавлением кальция алгината через 1,5–2 ч после еды или по требованию, или алюминиево-магниевый антацид с добавлением симетикона и БАВ (порошок корней солодки голой), усиливающий антацидный эффект и слизеобразование*) применяют дополнительно в качестве симптоматических средств. Для профилактики обострений (особенно если пациент имеет высокий риск рецидива язвы: например, при необходимости постоянного приёма НПВП) показан поддерживающий приём антисекреторных препаратов в половинных суточных дозах на протяжении длительного времени (1–2 года). 12 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ. Показаниями к хирургическому лечению язвенной болезни служат осложнения этого заболевания: перфорация; кровотечение; стеноз с выраженными эвакуаторными нарушениями. При выборе метода хирургического лечения предпочтение отдают органосохраняющим операциям. ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ БОЛЬНОГО. Эрадикационная терапия Helicobacter pylori при успешной ликвидации бактерии снижает риск рецидива язвенной болезни и осложнённого течения заболевания у подавляющего большинства больныхА. Для профилактики обострений язвенной болезни желудка, двенадцатиперстной кишки и их осложнений рекомендуют два вида терапии: непрерывную (в течение месяцев и даже лет) поддерживающую терапию антисекреторным препаратом в половинной дозе: например, ежедневный приём или 150 мг ранитидина, или 20 мг фамотидина, или 20 мг омепразола; показания: неэффективность проведённой эрадикационной терапии; осложнения язвенной болезни (язвенное кровотечение или перфорация); наличие сопутствующих заболеваний, требующих применения НПВП (предпочтителен приём ингибиторов протонного насосаА); сопутствующая язвенной болезни гастроэзофагеальная рефлюксная болезнь; язвенная болезнь, не ассоциированная с Helicobacter pylori; профилактическую терапию «по требованию», предусматривающую при появлении симптомов, характерных для обострения язвенной болезни, приём одного из антисекреторных препаратов в полной суточной дозе в течение 2–3 дней, а затем в половинной – в течение 2 нед.; показание: появление симптомов язвенной болезни после успешной эрадикации Helicobacter pylori. Если после такой терапии полностью исчезают симптомы обострения, то терапию следует прекратить. Если симптомы не исчезают или рецидивируют, то необходимо провести ФЭГДС и другие исследования, как это предусмотрено при обострении заболевания, и убедиться в успешности эрадикации Helicobacter pylori. 13 ОБУЧЕНИЕ БОЛЬНОГО. Больного следует убедить в необходимости чёткого соблюдения рекомендованной схемы эрадикационной терапии Helicobacter pylori, так как произвольно изменённый режим кратности и дозирования лекарственных средств служит основной причиной сохранения инфекции Helicobacter pylori. Необходимо посоветовать больному избегать приёма НПВП и скорректировать образ жизни и питание. Желательно ограничить употребление алкоголя и кофеина, а также отказаться от курения. Следует дать больному подробную информацию о признаках рецидива язвенной болезни и её осложнений (кровотечение, перфорация, стеноз привратника) и убедить его в необходимости срочно обращаться к врачу при их возникновении. ПРОГНОЗ благоприятный при неосложнённой язвенной болезни. В случае успешной эрадикации рецидивы язвенной болезни в течение первого года возникают у 6–7 % больных. Прогноз ухудшается при большой давности заболевания в сочетании с частыми, длительными рецидивами, при осложнённых формах язвенной болезни. ПРИМЕРНЫЕ СРОКИ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ. Временная нетрудоспособность при обострении язвенной болезни желудка и двенадцатиперстной кишки – 21–28 дней, при осложнённой форме – 2–2,5 мес. 14 ВЕДЕНИЕ БОЛЬНЫХ ЯЗВЕННОЙ БОЛЕЗНЬЮ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ В УСЛОВИЯХ СТАЦИОНАРА ОБЩАЯ ЧАСТЬ Основные характеристики Название плана ведения больных Описание Язва желудка Язва двенадцатиперстной кишки Гастроеюнальная язва Раздел клинической медицины Внутренние болезни Класс болезней по МКБ-10 Класс XI. Болезни органов пищеварения Код по МКБ-10 К25, К26, К28 Возрастная группа 18 лет и старше Стадия, фаза Обострения Течение заболевания Неосложнённое Условия оказания помощи Стационарные Специальность лечащего врача Врач общей практики, терапевт Продолжительность лечения 10 койко-дней при язве двенадцатиперстной кишки 20–30 койко-дней при язве желудка и гастродуоденальной язве Продолжительность временной нетрудоспособности 20–30 дней Стандарт медицинской помощи, Приказ Минздравсоцразвития России утверждённый Минздравсоцразвития России № 241 от 22.11.2004 г. 15 ДИАГНОСТИКА Мероприятия Приёмное Терапевтическое отделение отделение 1–2 часы 1–5-е сутки 6–14-е сутки 1. Физикальные методы обследования Обязательные 1.1 Сбор жалоб и анамнеза Стандартное клиническое обследова1.2 ние + + + + + + Дополнительные При подозрении на осложнения язвенной болезни (кровотечение, перфорацию, пенетрацию или нарушения эвакуации), наличие симптоматической язвы, при назначении повторных курсов эрадикационной терапии Helicobacter pylori 1.4 Консультация хирурга При подозрении на кровотечение, перфорацию, пенетрацию или нарушения эвакуации 1.5 Пальцевое ректальное исследование При подозрении на кровотечение 2. Функциональные методы исследования Обязательные 2.1 ЭКГ в 12 стандартных отведениях + + Один раз в 7 дней у больных 40 лет и старше 3. Лабораторные методы исследования Обязательные 3.1 Общий анализ крови + + Один раз в 10 дней (при отсутствии отклонений в исходном анализе) 1.3 Консультация гастроэнтеролога 3.2 3.3 3.4 Биохимический анализ крови: глюкоза, креатинин, мочевина, АСТ, АЛТ, ЩФ, ГГТП, общий белок, альбумин, билирубин, калий, натрий, кальций, железо Общий анализ мочи Копрограмма + исследование кала на скрытую кровь + + Один раз в 14 дней (при отсутствии отклонений в исходном анализе) + + Один раз в 5 дней (при отсутствии отклонений в исходном анализе) + Дополнительные Для выявления Helicobacter pylori 3.5 Серологическое исследование: опреили деление содержания антител класса IgG к Helicobacter pylori в сыворотке крови 3.6 Уреазный дыхательный тест или 3.7 ПЦР-диагностика: определеили ние Helicobacter рylori в кале или биоптатах 3.8 Бактериологическое исследование Для первичной диагностики Helicobacter pylori Для первичной диагностики или оценки эффективности эрадикационной терапии Helicobacter pylori Для первичной диагностики или оценки эффективности эрадикационной терапии Helicobacter pylori При проведении повторных курсов эрадикации Helicobacter pylori в случае неэффективности первого курса 17 Для комплексной клинической оценки пациента, выявления осложнений и сопутствующих заболеваний Определение группы крови и резус3.9 + фактора 3.10 Определение HBs-Аг, титра суммарных антител к вирусу гепатита С, антител к + ВИЧ-1, ВИЧ-2, к Treponema pallidum (РПГА или ИФА) 3.11 Коагулограмма При подозрении на кровотечение: протромбиновое время, АЧТВ, фибриноген, тромбиновое время, МНО 3.12 Определение содержания гастрина в + крови При подозрении на гастриному на любом этапе 3.13 Определение содержания паратгормо+ на в крови При гиперкальциемии на любом этапе 4. Методы визуализации Обязательные 4.1 ФЭГДС первичная экстренная + При подозрении на кровотечение на любом этапе, в том числе в приёмном отделении 4.2 ФЭГДС повторная + Сроки проведения определяются данными хромогастроскопия предыдущей ЭГДС, тяжестью состояния пациента 4.3 Рентгенография органов грудной + клетки 4.4 18 УЗИ органов брюшной полости + Дополнительные 4.5 Рентгенография органов брюшной полости обзорная 4.6 4.7 5.1 5.2 5.3 + При подозрении на осложнения на любом этапе Рентгенологическое исследование + верхних отделов ЖКТ с контрастироПри наличии клинических признаков нарушеванием ния эвакуации, пенетрации или перфорации, при локализации язвы в желудке Исследование секреторной функции + желудка (рН-метрия) При подозрении на гастриному 5. Морфологические методы исследования Быстрый уреазный тест Диагностика Helicobacter pylori в биоптатах слизистой оболочки желудка (при невозможности проведения неинвазивной диагностики Helicobacter pylori) Гистологическое исследование биопОбязательно при язве желудка и подозрении на татов слизистой оболочки желудка малигнизацию; для идентификации Helicobacter pylori Цитологическое исследование мазковИдентификация отпечатков слизистой оболочки желудка Helicobacter pylori в мазках-отпечатках слизистой оболочки желудка с окраской по Романовскому – Гимзе и Граму 19 ЛЕЧЕНИЕ Мероприятия Терапевтическое отделение 1–5-е сутки 6–14-е сутки Палатный. Рекомендации по воздержанию от курения, отказу от алкоголя 1.2 Диета Стол № 15 после Стол № 1 купирования болевого синдрома 2. Лекарственная терапия При доказанном наличии Helicobacter pylori Антигеликобактерная терапия: схема 1 или 2 (рекомендации Российской гастроэнтерологической ассоциации) Схема 1. Трёхкомпонентная схема эрадикации Helicobacter pylori на основе ингибитора протонного насоса в течение 7 дней, при необходимости – 14 дней 2.1 Ингибитор протонного насоса Лансопразол 30 мг 2 раза в сутки, омепразол 20 мг 2 раза в сутки или рабепразол 20 мг 2 раза в сутки 2.2 Антибактериальные препараты: два Амоксициллин 1000 мг 2 раза в сутки + препарата одновременно кларитромицин 500 мг 2 раза в сутки Схема 2. Четырёхкомпонентная схема эрадикации Helicobacter pylori (квадротерапия) на основе препаратов висмута в течение 7 дней (назначают при неэффективности трёхкомпонентной схемы эрадикации или при аллергических реакциях к антибиотикам группы пенициллина) 1.1 20 Режим Приёмное отделение 1–2 часы 1. Общие мероприятия 2.3 Ингибитор протонного насоса 2.4 Препараты солей висмута Антибактериальные препараты: два препарата одновременно При отсутствии Helicobacter pylori Монотерапия антисекреторными препаратами 2.6 Ингибиторы протонного насоса в течение 4–8 недель 2.5 Блокаторы Н2-рецепторов в течение 4–8 недель Дополнительные средства 2.8 Прокинетики для купирования тошноты и тяжести в эпигастральной области 2.7 2.9 Антациды (симптоматически при изжоге, для купирования болей в эпигастральной области) Лансопразол 30 мг 2 раза в сутки, омепразол 20 мг 2 раза в сутки или рабепразол 20 мг 2 раза в сутки Висмута трикалия дицитрат 125 мг 4 раза в сутки Метронидазол 500 мг 3 раза в сутки + тетрациклин 500 мг 4 раза в сутки Лансопразол 30 мг 2 раза в сутки, омепразол 20 мг 2 раза в сутки, пантопразол 40 мг 1 раз в сутки, рабепразол 20 мг 1 раз в сутки или эзомепразол 40 мг 1 раз в сутки Фамотидин 40 мг 1 раз в сутки или ранитидин 300 мг 1 раз в сутки Домперидон внутрь по 10 мг 3–4 раза в сутки Метоклопрамид внутрь по 10 мг 3–4 раза в сутки; в/м или в/в медленно по 10 мг (1 ампула) 3–4 раза в сутки Алюминия фосфат внутрь по 1–2 пакетика 2–3 раза в сутки Сималдрат внутрь по 1 пакетику 3–6 раз в сутки или по 1 таблетке 3–6 раз в сутки Сукральфат внутрь по 500–1000 мг (1–2 таблетки) 4 раза в сутки 21 ВЕДЕНИЕ БОЛЬНЫХ ЯЗВЕННОЙ БОЛЕЗНЬЮ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ В ПЕРИОД АМБУЛАТОРНОГО ЛЕЧЕНИЯ ОБЩАЯ ЧАСТЬ Основные характеристики Название плана ведения больных Описание Язва желудка. Язва двенадцатиперстной кишки Гастроеюнальная язва Раздел клинической медицины Внутренние болезни Класс болезней по МКБ-10 Класс XI. Болезни органов пищеварения Код по МКБ-10 К25; К26; К28 Возрастная группа 18 лет и старше Стадия, фаза Обострения, ремиссии Течение заболевания Неосложнённое Условия оказания помощи Амбулаторные Специальность лечащего врача Врач общей практики, терапевт Продолжительность лечения 10–28 дней Продолжительность временной нетрудоспособности 10–28 дней Стандарт медицинской помощи, утверждённый Приказ Минздравсоцразвития России № 241 от 22.11.2004 г. Минздравсоцразвития России 22 ДИАГНОСТИКА Мероприятия Фаза обострения 2–7-й 14-й 21-й 28-й день день день день 1. Физикальные методы обследования 1-й день Обязательные 1.1 Сбор жалоб и анамнеза Стандартное клиническое обследование пациента (осмотр) + пальцевое ректальное исследование (при подозрении на кровотечение) Дополнительные 1.3 Консультация гастроэнтеролога + + + + Оценка в динамике Фаза ремиссии (диспансерное наблюдение) Один раз в 12 месяцев при отсутствии жалоб + + + + 1.2 1.4 Консультация хирурга Обязательные 2.1 ЭКГ в 12 стандартных отведениях + + + + Оценка в динамике + При подозрении на осложнения язвенной болезни (кровотечение, перфорацию, пенетрацию или нарушения эвакуации), наличие симптоматической язвы, при назначении повторных курсов эрадикационной терапии Helicobacter pylori При подозрении на кровотечение, перфорацию, пенетрацию или нарушения эвакуации 2. Функциональные методы исследования + + По показаниям 3. Лабораторные методы исследования Обязательные 3.1 Общий анализ крови + 3.2 3.3 Биохимический анализ крови: глюкоза, креатинин, мочевина, АСТ, АЛТ, ЩФ, ГГТП, общий белок, альбумин, билирубин, калий, натрий, кальций, железо Общий анализ мочи Копрограмма + исследование кала на скрытую кровь (при подозрении на кровотечение) Дополнительные Для выявления Helicobacter pylori 3.5 Серологическое исследоили вание: определение содержания антител класса IgG к Helicobacter рylori в сыворотке крови + + Один раз в 12 месяцев (при отсутствии жалоб пациента и отклонений в исходном анализе) + + Один раз в 12 месяцев (при отсутствии жалоб пациента и отклонений в исходном анализе) + + Один раз в 12 месяцев (при отсутствии отклонений в исходном анализе) + 3.4 24 + + + + Для первичной диагностики Helicobacter pylori 3.6 Уреазный дыхательный или тест + 3.7 ПЦР-диагностика: опредеили ление Helicobacter pylori в кале или биоптатах 3.8 + Бактериологическое исследование биоптатов на Helicobacter pylori и + определение чувствительности к антибиотикам Для комплексной клинической оценки пациента, выявления осложнений и сопутствующих заболеваний 3.9 Определение группы + крови и резус-фактора Если раньше не определялись 3.10 Определение HBs-Аг, титра суммарных антител к вирусу гепатита С, + антител к ВИЧ-1, ВИЧ-2, к Treponema pallidum (РПГА или ИФА) + Для первичной диагностики или оценки эффективности эрадикационной терапии Helicobacter pylori + Для первичной диагностики или оценки эффективности эрадикационной терапии Helicobacter pylori + При проведении повторных курсов эрадикации Нelicobacter pylori в случае неэффективности первого курса + Если раньше не определялись + Один раз в 12 мес 25 3.11 Коагулограмма: протромбиновое время, АЧТВ, фибриноген, тромбиновое время, МНО 3.12 Определение содержания гастрина в крови 3.13 Определение содержания паратгормона в крови + Исследование проводят на любом этапе при подозрении на кровотечение + По показаниям + Исследование проводят на любом этапе при подозрении на гастриному + Исследование проводят на любом этапе при гиперкальциемии 4. Методы визуализации Обязательные 4.1 ФЭГДС первичная + или + 4.2 ФЭГДС повторная (её необходимость определяется данными первичной ФЭГДС, при которой выявляются множественные язвы диаметром более 1 см, при сохранении признаков обострения заболевания) 4.3 Рентгенография органов грудной клетки + 4.4 УЗИ органов брюшной полости + 26 + + В течение 3 лет после обострения – ежегодно; при отсутствии рецидивов в течение 3 лет и эрадикации Helicobacter pylori – только при возобновлении болей + Один раз в 24 месяца (при отсутствии изменений в ранее выполненных исследованиях) + Один раз в 12 мес (при отсутствии изменений в ранее выполненных исследованиях) Дополнительные 4.5 Рентгенография органов брюшной полости обзорная 4.6 4.7 Рентгенологическое исследование верхних отделов ЖКТ с контрастированием Хромогастроскопия 4.8 Исследование секреторной функции желудка (рН-метрия) 5.1 Быстрый уреазный тест 5.2 Гистологическое исследование биоптатов слизистой оболочки желудка Цитологическое исследование мазков-отпечатков слизистой оболочки желудка 5.3 + Проводят на любом этапе при подозрении на осложнения язвенной болезни (перфорацию, пенетрацию, нарушения эвакуации) + Проводят на любом этапе при клинических признаках нарушения эвакуации, пенетрации или перфорации; при отказе от ЭГДС, при симптомах дисфагии + + При наличии кишечной При необходимости оценки кишечной метаплазии метаплазии или дисплазии или дисплазии эпителия эпителия – один раз в 12 месяцев + + При подозрении на гастриному 5. Морфологические методы исследования + Для диагностики Нelicobacter pylori в биоптатах слизистой оболочки желудка (при невозможности проведения неинвазивной диагностики Нelicobacter pylori) Обязательно при язве желудка и подозрении на малигнизацию; для идентификации Нelicobacter pylori + + Выполняют при первичной ФЭГДС Выполняют при контрольной для идентификации Нelicobacter pylori в мазкахФЭГДС через 30–45 суток отпечатках слизистой оболочки желудка с окраской после окончания курса анпо Романовскому – Гимзе и Грамму тигеликобактерной терапии 27 ЛЕЧЕНИЕ Мероприятия Фаза обострения Фаза ремиссии (диспансерное наблюдение) 1. Общие мероприятия 1.1 Режим В течение 1–2 дней (до купи- Постепенное расширерования абдоминального бо- ние охранительного релевого синдрома) рекоменду- жима с ограничением ют соблюдение палатного нервно-эмоциональных режима, ограничение нервно- перегрузок, воздержаниэмоциональных перегрузок, ем от курения и упопрекращение курения и употребления алкоголя требления алкоголя 1.2 Диета Частое питание небольшими Сбалансированная по порциями; употребление ме- белкам, жирам и углевоханически и химически щадам привычная пища дящих продуктов достаточного калоража 2. Лекарственная терапия При наличии Нelicobacter pylori-ассоциированного гастрита Антигеликобактерная терапия: схема 1 или 2 (рекомендации Российской гастроэнтерологической ассоциации) Схема 1. Трёхкомпонентная схема эрадикации Нelicobacter pylori на основе ингибитора протонного насоса в течение 7 дней, при необходимости – 14 дней 2.1 Ингибитор протонного насоса Лансопразол 30 мг 2 раза в сутки, омепразол 20 мг 2 раза в сутки или рабепразол 20 мг 2 раза в сутки 2.2 Антибактериальные препараты: Амоксициллин 1000 мг 2 раза два препарата одновременно в сутки + кларитромицин 500 мг 2 раза в сутки Схема 2. Четырёхкомпонентная схема эрадикации Нelicobacter pylori (квадротерапия) на основе препаратов висмута в течение 7 дней (назначают при неэффективности трёхкомпонентной схемы эрадикации или при аллергических реакциях на антибиотики группы пенициллина) 28 2.3 Ингибитор протонного насоса Лансопразол 30 мг 2 раза в сутки, омепразол 20 мг 2 раза в сутки или рабепразол 20 мг 2 раза в сутки 2.4 Препараты солей висмута Висмута трикалия дицитрат 125 мг 4 раза в сутки 2.5 Антибактериальные препараты: Метронидазол 500 мг 3 раза два препарата одновременно в сутки + тетрациклин 500 мг 4 раза в сутки При отсутствии Нelicobacter pylori-ассоциированного гастрита Монотерапия антисекреторными препаратами 2.6 Ингибиторы протонного насоса Лансопразол 30 мг 2 раза в сутки, в течение 4–8 недель омепразол 20 мг 2 раза в сутки, пантопразол 40 мг 1 раз в сутки, рабепразол 20 мг 1 раз в сутки, эзомепразол 40 мг 1 раз в сутки 2.7 Блокаторы Н2-рецепторов Фамотидин 40 мг 1 раз в сутки или в течение 4–8 недель ранитидин 300 мг 1 раз в сутки Дополнительные средства 2.8 Прокинетики для купирования Домперидон внутрь по 10 мг тошноты и тяжести в эпигастраль3–4 раза в сутки ной области Метоклопрамид внутрь по 10 мг 3–4 раза в сутки; в/м или в/в медленно по 10 мг (1 ампула) 3–4 раза в сутки 2.9 Антациды (симптоматически при Алюминия фосфат внутрь изжоге, для купирования болей в по 1–2 пакетика 2–3 раза в сутки эпигастральной области) Сималдрат внутрь по 1 пакетику 3–6 раз в сутки или по 1 таблетке 3–6 раз в сутки Сукральфат внутрь по 500–1000 мг (1–2 таблетки) 4 раза в сутки 29 ИНФОРМАЦИОННАЯ ПОДДЕРЖКА ПЛАНА ВЕДЕНИЯ БОЛЬНЫХ ОБОСНОВАНИЕ ПЛАНА ВЕДЕНИЯ БОЛЬНЫХ: ОЦЕНКА ЭФФЕКТИВНОСТИ РЕКОМЕНДОВАННЫХ ДИАГНОСТИЧЕСКИХ И ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ ДИАГНОСТИКА Название исследования 1.1 30 Сбор жалоб и анамнеза Клинические рекомендации Класс, уровень 1. Физикальные методы обследования Сбор жалоб: оценка диспепсических жалоб, болевого синдрома, риска кровотечения и выявление признаков других возможных осложнений язвенной болезни (стенозирование, пенетрация, перфорация) Нет данных Неосложнённая первичная язвенная болезнь может вообще не иметь каких-либо специфических признаков, но отсутствие известных жалоб не исключает наличия язвенной болезни Диспепсия может быть у 50 % пациентов, принимающих НПВС, однако она или другие умеренно выраженные абдоминальные симптоA мы (повышенная чувствительность при пальпации живота) не являются высокоинформативными при язвенной болезни Абдоминальную боль пациенты с неосложнённой язвенной болезнью классически описывают как ноющую или жгучую, локализующуюся в эпигастральной области, не иррадиирующую, возникающую через 2–3 ч после приёма пищи (когда желудок пустой) или в ночное вреНет данных мя. Боль исчезает после приёма пищи или антацидов. Однако подобные типичные боли отмечают не у всех (примерно у 50–70 %) пациентов с язвенной болезнью У 50 % пациентов с меленой или рвотой кровью при ФЭГДС диагноI стируют язвенную болезнь 1.2 Стандартное клиническое обследование Изучение анамнеза: оценка факторов риска язвенной болезни и её осложнений; выявление конкурентных заболеваний (заболевания печени, Нет данных почечная недостаточность или анурия, системные васкулиты) У пациентов, принимающих НПВС, повышается риск развития Нет данных осложнений язвенной болезни. Это касается: • пациентов пожилого возраста; I–II • пациентов с наличием кровотечения из верхних отделов пищевариI–II тельного тракта в анамнезе; • пациентов, страдающих ишемической болезнью сердца; II • пациентов, вынужденных принимать высокие дозы НПВС; II • пациентов, вынужденных принимать системные глюкокортикоиды II У пациентов, принимающих НПВС, повышается риск развития язвенной болезни, однако эти язвы, как правило, бессимптомны. Приём системных глюкокортикоидов часто приводит к «маскировке» Нет данных симптомов. Возникновение лихорадки и/или сильных болей в животе у пациентов, принимающих системные глюкокортикоиды, должно вызвать подозрения о перфорации язвы Данные, полученные при физикальном обследовании, не всегда отражают наличие язвенной болезни, так как при других заболеваниях С могут наблюдаться такие же симптомы, как при язвенной болезни Физикальное обследование направлено прежде всего на поиск возможных осложнений язвенной болезни: перфорации, пенетрации, Нет данных кровотечения, стеноза Болезненность при пальпации живота отмечают у 70 % пациентов с язвенной болезнью Нет данных 31 1.3 Консультация гастроэнтеролога 1.4 Консультация хирурга 32 Признаки перитонита (симптомы раздражения брюшины, отсутствие кишечных шумов, тахикардия, нестабильность АД, олигурия и т.д.) могут возникнуть при осложнённом течении язвенной болезни. Однако при наличии перитонеальных знаков необходимо проводить дифференциальную диагностику со многими другими заболеваниями, которые могут сопровождаться перитонитом Шум плеска в эпигастральной области натощак, рвота, похудание, белковые и водно-электролитные расстройства, а также другие подобные явления могут сопутствовать стенозу и нарушению эвакуаторной функции желудка Консультация гастроэнтеролога и хирурга необходима для своевременного выявления возможных осложнений язвенной болезни, а также для коррекции лечебно-диагностической тактики в сложных случаях. Консультация гастроэнтеролога показана пациентам с язвенной болезнью при сохранении жалоб и симптомов в течение 1–2 нед. после окончания адекватной эрадикационной терапии Нelicobacter pylori, необхо- Нет данных дима в случаях, когда больные язвенной болезнью в связи с сопутствующими заболеваниями вынуждены принимать НПВС и глюкокортикоиды, показана в тех случаях, когда основные или резервные схемы эрадикации Нelicobacter pylori у пациентов с язвенной болезнью оказываются неэффективными Консультация хирурга необходима при развитии осложнений язвенной болезни. Срочная консультация хирурга необходима при наличии приC знаков перфорации язвы, в случаях, когда эндоскопические манипуляции неэффективны при остановке язвенного кровотечения. Своевременная консультация хирурга будет способствовать раннему началу лечения Консультация хирурга требуется в тех случаях, когда симптомы язвенной болезни сохраняются в течение длительного времени (более 7–14 дней) на фоне адекватного лечения. В данном случае необходимо уточнение диагноза и проведение дополнительных исследований 1.5 2.1 3.1 3.2 Пальцевое ректальное исследование ЭКГ в 12 стандартных отведениях Цвет кала, полученного во время пальцевого исследования прямой кишки при язвенном кровотечении, может быть коричневым, чёрным или красным и зависит от массивности кровотечения. Мелена (дёгтеобразный стул), Нет данных как правило, выявляется при объёме кровопотери не менее 200–250 мл. Наличие неизменённой крови в кале является признаком кровотечения большого объёма 2. Функциональные методы исследования Обязательное исследование для уточнения причины болевого синдрома. Известно, что признаками некоторых заболеваний сердца и коронарных артерий могут быть боли в животе, и наоборот, признаками заболеваний верхнего отдела пищеварительного тракта – боли за грудиной, в левой половине грудной клетки и т.д. 3. Лабораторные методы исследования Нет данных Общий анализ крови Стандарт минимального обязательного клинического обследования. Обладает низкой чувствительностью и специфичностью при неосложнённой язвенной болезни желудка и двенадцатиперстной кишки. Динамика покаНет данных зателей общего анализа крови (содержание гемоглобина, гематокрита, эритроцитов, ретикулоцитов) используется при диагностике и лечении язвенного кровотечения Биохимический анализ Определение изменений в биохимическом анализе крови позволяет крови объективно оценить состояние пациента, а также заподозрить сопутствующие заболевания. Повышение содержания кальция в крови может Нет данных указывать на гиперпаратиреоз как на возможную причину образования язвенных дефектов в верхних отделах пищеварительного тракта 33 3.3 3.4 3.5 3.6 34 Общий анализ мочи Стандарт минимального обязательного клинического обследования Нет данных Копрограмма + анализ Положительный результат анализа кала на скрытую кровь может кала на скрытую кровь быть обусловлен разными причинами, включая обострение язвенной I–II болезни. Чувствительность данного исследования при язвенной болезни составляет 8–15 % Серологическое иссле- Используют в основном для эпидемиологических исследований и пердование: определение вичной диагностики Нelicobacter pylori. Метод не позволяет отличать содержания антител активно текущую H. pylori-инфекцию от состояний с предшествующим класса IgG к инфицированием и возможной эрадикацией Нelicobacter pylori. Нет данных Нelicobacter pylori Данное исследование рекомендуют выполнять пациентам с диспепсией в сыворотке крови для диагностики Нelicobacter pylori при наличии нелеченой язвенной болезни в анамнезе. Для диагностики Нelicobacter pylori специфичность и чувствительность данного исследования составляют примерно 90 % Уреазный Неинвазивный метод выявления Нelicobacter pylori, который может дыхательный тест быть использован и для первичной диагностики, и для оценки эффективности эрадикации Нelicobacter pylori. Наличие инфекции в желудке определяют по активности специфичной для данного микроорганизма уреазы. Пациент получает внутрь раствор, содержащий меченную изотопами 13С или 14С мочевину. При наличии Нelicobacter pylori его уреаза расщепляет мочевину, в результате чего в выдыхаемом воздухе содержится СО2 с меченным изотопами Нет данных 13 С или 14С, уровень которого определяют с помощью массспектроскопии или сцинтилляционного счётчика Чувствительность и специфичность данного метода выше 90 %. Однако существуют препараты, способные повлиять на точность результатов теста. В связи с этим до проведения уреазного дыхательного теста антибиотики и препараты висмута необходимо отменить как минимум за 4 недели, а ингибиторы протонного насоса – за 7 дней. Перед проведением теста пациенты не должны принимать пищу в течение 6 часов 3.7 ПЦР-диагностика: определение Нelicobacter pylori в кале или биоптатах 3.8 Бактериологическое исследование 3.9 Определение группы крови и резус-фактора Определение HBs-Аг, титра суммарных антител к вирусу гепатита С, антител к ВИЧ-1, ВИЧ2, к Treponema pallidum (РПГА или ИФА) Коагулограмма Определение содержания гастрина в крови 3.10 3.11 3.12 3.13 Определение содержания паратгормона в крови В настоящее время используют для первичной диагностики Нelicobacter pylori-инфекции и оценки эффективности эрадикационной антигеликобактерной терапии. Более дорогостоящий метод по сравнеНет данных нию с серологическим исследованием для первичной диагностики статуса Нelicobacter pylori-инфекции. У нелеченых больных чувствительность и специфичность данного исследования превышают 90 % В настоящее время проводят для изучения устойчивости штаммов Нelicobacter pylori к антибиотикам. В основном используют при наличии резистентных к традиционной антибактериальной терапии штаммов Нет данных Нelicobacter pylori для принятия решения о дальнейшей лечебной тактике при проведении повторных курсов эрадикационной терапии При подозрении на кровотечение или высоком риске его развития Нет данных Для обеспечения правил профилактики внутрибольничной инфекции и в соответствии с минимальным объёмом исследований, необходимых для постановки полного клинического диагноза Нет данных При подозрении на кровотечение или высоком риске его развития Нет данных Известно развитие рецидивирующих язв верхних отделов ЖКТ и упорных эзофагитов у пациентов с гастриномой – эндокринной опу- Нет данных холью поджелудочной железы Исследование проводят при гиперкальциемии для исключения гиперпаратиреоза (паратгормон оказывает прямое стимулирующее Нет данных действие на слизистую оболочку ЖКТ) 35 4.1–4.2 ФЭГДС; хромогастроскопия 4. Методы визуализации Служит «золотым стандартом» в диагностике повреждений слизиА–В стой оболочки верхнего отдела ЖКТ ФЭГДС позволяет контролировать заживление язвенных дефектов, диагностировать осложнения язвенной болезни, получать материал для цитологического и гистологического исследования, выявлять Нelicobacter pylori и определять дальнейшую лечебнодиагностическую тактику. При язвах, осложнённых кровотечением, Нет данных ФЭГДС позволяет производить манипуляции, направленные на остановку кровотечения и профилактику его рецидива, оценивать риск повторных кровотечений и решать вопрос о дальнейшей тактике ФЭГДС проводят для установления причин диспепсии, которая может быть при язвенной болезни, гастроэзофагеальной рефлюксной С болезни, функциональной диспепсии, жёлчной колике, синдроме раздражённого кишечника, раке желудка и других заболеваниях С помощью ФЭГДС необходимо исследовать пациентов группы рис- Нет данных ка развития язвенной болезни и её осложнений: • пожилого возраста (старше 65 лет); II–III • с наличием язвенной болезни или её осложнений в анамнезе; I–II • принимающих высокие дозы НПВС; • принимающих антикоагулянты; 4.3 36 Рентгенография • принимающих глюкокортикоиды. Стандарт минимального обязательного клинического обследования I–II II II I 4.4 4.5 4.6 органов грудной клетки УЗИ органов брюшной полости Рентгенография органов брюшной полости обзорная Рентгенологическое исследование верхних отделов ЖКТ с контрастированием Как правило, используют для диагностики сопутствующей патологии органов брюшной полости, а также некоторых осложнений язвенной болезни (например, пенетрации) Данное исследование проводят для диагностики перфорации – одного из осложнений язвенной болезни, при этом в брюшной полости определяется свободный газ, чаще в виде полоски под правым куполом диафрагмы Имеет важное значение для диагностики нарушений моторноэвакуаторной функции желудка при стенозировании выходного отдела желудка Для диагностики повреждений, в том числе язвенного дефекта слизистой оболочки верхних отделов ЖКТ, имеет меньшую чувствительность и специфичность, чем ФЭГДС При диагностике язвенных дефектов верхнего отдела ЖКТ могут определяться симптомы «ниши», «указующего перста». Размеры, локализация и глубина язвенной «ниши», характеристики её краев и дна используются при дифференциальной диагностике с первичноязвенной формой рака желудка, а также при диагностике пенетрации – одного из осложнений язвенной болезни. При язвенной болезни и нарушении эвакуации при контрастном рентгенологическом исследовании отмечают большое количество содержимого в желудке натощак и задержку пассажа контрастной взвеси из желудка III Нет данных Нет данных I–II Нет данных 37 4.7 Исследование секреторной функции желудка (рН-метрия) Как правило, при язвенной болезни наиболее часто выявляют повышенную секреторную функцию желудка, реже – сохранную Нет данных 5. Морфологические методы исследования При ФЭГДС взятие биоптатов производят минимум из 5 участков слизистой оболочки: один из области угла желудка и по два из антрального и фундального отделов желудка. После специфической IA окраски срезов биоптатов проводят цитологическое и гистологическое исследование 5.1 Быстрый уреазный Задача выполняемого при ФЭГДС данного исследования состоит в тест быстром (в течение 1 часа) получении результата о наличии Нelicobacter pylori в биоптате. При инкубировании биоптата в течение 24 ч чувствительность этого метода повышается. При этом биоптат слизистой оболочки желудка инкубируют в жидкой Нет данных или гелеобразной среде, содержащей мочевину. Если в биоптате содержится Нelicobacter pylori, то уреаза превращает мочевину в аммиак, что приводит к изменению рН среды и, следовательно, изменению цвета индикатора 5.2 Гистологическое Для выявления Нelicobacter pylori препараты окрашивают по РомаНет данных исследование новскому – Гимзе, Вартину – Старри и другими методами 5.3 Цитологическое Мазки-отпечатки слизистой оболочки желудка окрашивают по исследование Романовскому – Гимзе и Граму. Этот метод может быть использован Нет данных как ориентировочный для определения Нelicobacter pylori 38 ЛЕЧЕНИЕ Класс, уровень Лекарственная терапия, воздействующая на основные патогенетические механизмы заболевания, направлена на купирование симптомов обострения язвенной болезни, скорейшее заживление язвы и предотвращение рецидивов болезни Купирование диспепсии (боль и дискомфорт в эпигастральной области) при обострении язвенной болезни, лечение и профилактика рецидивов язвенного кровотечения, использование в качестве одного из компонентов эрадикационной антигеликобактерной терапии, снижение риска язвенной болезни и её осложнений у пациентов, постоянно принимающих НПВС, – это основные показания для применения антисекреторных препаратов. Ингибиторы протонного насоса после проведения 7- или 14дневного курса эрадикационной терапии Нelicobacter pylori при обострении язвенной болезни двенадцатиперстной кишки назначают Антисекреторная терапия соответственно на 21 или 14 дней, а при обострении язвенной болез- Нет данных ни желудка – соответственно на 28 или 21 день. При обострении неосложнённой дуоденальной язвы допустимо проводить только курс эрадикационной терапии без последующего назначения антисекреторных средств. Обычно нет необходимости в продолжении назначения антисекреторных препаратов сверх 2-недельного срока после окончания антигеликобактерной терапии. В случае сохранения симптомов свыше этого срока необходима консультация соответствующих специалистов (гастроэнтеролога, хирурга) для возможного пересмотра диагноза и решения вопроса о дальнейшей лечебно-диагностической тактике Название мероприятия Клинические рекомендации 39 Показана при наличии Нelicobacter pylori-ассоциированного гастрита у пациентов с язвенной болезнью желудка и двенадцатиперстной Нет данных кишки в фазе ремиссии или обострения, в том числе при наличии осложнений язвенной болезни При документально подтверждённой язве эрадикация активной Нelicobacter pylori-инфекции способствует заживлению язв и сниI жает риск рецидива язвенной болезни c 90 % в год до 5 % и менее Антигеликобактерная эрадикационная терапия включает в себя анA тибиотики и антисекреторные препараты Существует два режима лечения: основной (тройная терапия) и резервный (квадротерапия), которую используют при неэффективности основного режима. По решению врача в определённых клинических ситуациях квадротерапия может быть назначена в качестве первоочередной схемы. Антигеликобактерная терапия Высоких показателей эрадикации (более 85–90 %) можно достичь при строгом соблюдении схем антигеликобактерной терапии (компоненты схемы, дозы и продолжительность лечения). Более низкие показатели эрадикации наблюдают при повторных курсах лечения у пациентов с неудачно проведённым первым курсом Нет данных антигеликобактерной терапии. Несоблюдение пациентом режима рекомендованного лечения, направленного на эрадикацию Нelicobacter pylori, может приводить к формированию резистентности к антибиотикам. Через 4–6 недель после окончания антигеликобактерной терапии и приёма антисекреторных препаратов оценивают эффективность эрадикации Нelicobacter pylori (например, с помощью уреазного дыхательного теста). 40 Монотерапия антисекреторными препаратами Продолжительность курсов эрадикационной терапии – 7–14 дней 14-дневный курс лечения приводит к более высокому коэффициенту эрадикации Нelicobacter рylori. В американских рекомендациях продолжительность эрадикационной терапии на основе ингибиторов протонного насоса (лансопразол или омепразол) составляет 14 дней; только при использовании в этих схемах рабепразола допускается сокращение продолжительности курса до 7 дней Значение ингибиторов протонного насоса и блокаторов Н 2-рецепторов в качестве монотерапии язвенной болезни ограничено определёнными клиническими ситуациями. Антисекреторные препараты целесообразно применять: • при язвенной болезни в течение ограниченного времени, необходимого для установления диагноза и подтверждения наличия Нelicobacter pylori-инфекции, перед началом курса эрадикационной терапии Нelicobacter pylori (следует помнить, что все ингибиторы протонного насоса мешают идентификации бактерии и приводят к ложноотрицаНет данных тельным результатам практически всех методов её выявления); • при обострении язвенной болезни желудка, а также при тяжёлом обострении язвенной болезни двенадцатиперстной кишки, протекающей на фоне тяжёлых сопутствующих заболеваний, после курса эрадикационной терапии Нelicobacter pylori в течение 2–5 нед. для достижения более эффективного заживления язвы; • у больных язвенной болезнью при доказанной непереносимости компонентов схем для эрадикации Нelicobacter pylori (например, известные тяжёлые аллергические реакции на амоксициллин и/или кларитромицин; • при симптоматических язвах, в патогенезе которых Нelicobacter pylori не играет решающей роли 41 ОБЕСПЕЧЕНИЕ БЕЗОПАСНОСТИ ПАЦИЕНТА. Диагностику Нelicobacter pylori-инфекции не проводят у пациентов с отсутствием симптомов. Не рекомендуют проведение двойной терапии ингибитором протонного насоса и одним антибиотиком. Например, при использовании ингибитора протонного насоса и амоксициллина коэффициент эрадикации становится меньше 50 %. Не рекомендуют альтернативное использование амоксициллина вместо тетрациклина в тройной терапии на основе висмута, так как это приводит к существенному снижению коэффициента эрадикации Нelicobacter pylori. Не рекомендуют пролонгировать назначение антисекреторных препаратов свыше срока проведения курса эрадикационной терапии или, в случае сохранения симптомов, свыше 7–14 дней после окончания курса антибактериальной терапии. КРАТКАЯ ИНФОРМАЦИОННАЯ СПРАВКА ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • Язвенная болезнь двенадцатиперстной кишки в фазе обострения, сопровождающаяся выраженным болевым синдромом, рвотой, выраженными расстройствами гемодинамики, электролитными расстройствами или тяжёлым общим состоянием. • Клинические признаки кишечного кровотечения (мелена, рвота кровью). • Повреждения высокого риска, выявленные при ФЭГДС (видимые сосуды на дне и краях язвы, стигматы недавно перенесённого или признаки активного кровотечения), множественные язвы. • Сопутствующие заболевания и состояния (ишемическая болезнь, недостаточность кровообращения, заболевания печени и почек, рак и т.д.) у пациента с обострением язвенной болезни. • Необходимость совместного использования антикоагулянтов, глюкокортикоидов или НПВС у пациента с обострением язвенной болезни. • Признаки нарушения эвакуации из желудка (шум плеска, рвота, потеря массы тела и т.д.), перфорации и пенетрации язв желудка и двенадцатиперстной кишки. • Неэффективность амбулаторного лечения, часто рецидивирующее течение язвенной болезни (2 раза в год и более). РЕКОМЕНДАЦИИ ЕВРОПЕЙСКОЙ ГРУППЫ ПО ИЗУЧЕНИЮ HELICOBACTER PYLORI (МААСТРИХТ, НИДЕРЛАНДЫ, 2000) (ВТОРОЙ МААСТРИХТСКИЙ КОНСЕНСУС – MAASTRICHT II) Выделяют 3 уровня рекомендаций: • настоятельно рекомендуется; • целесообразно; • сомнительно. Эти рекомендации имеют 5 уровней научной доказательности: 1 – хорошо организованные контролируемые исследования; 2 – хорошо организованные когортные исследования или исследования типа «случай–контроль», исследования с незначительными доработками; исследования с убедительными, но непрямыми доказательствами; 42 3 – исследования, основанные на единичных наблюдениях, исследования с серьёзными недостатками, исследованиями с непрямыми доказательствами; 4 – клинический опыт; 5 – недостаточные доказательства для формирования определённого мнения. Кого лечить Показания, отвечающие уровню рекомендаций «настоятельно рекомендуется» лечить Уровень научной Показания (наличие Нelicobacter pylori) доказательности Язвенная болезнь двенадцатиперстной кишки или желудка (в фазе обострения или ремиссии, включая ослож1 нённую язвенную болезнь) MALT лимфома желудка 2 Атрофический гастрит 2 Состояние после резекции желудка по поводу рака 3 Эрадикация Нelicobacter pylori у лиц, являющихся бли3 жайшими родственниками больных раком желудка Эрадикация Нelicobacter pylori может быть проведена по 4 желанию пациента (после консультации с врачом) Показания, отвечающие уровню рекомендаций «целесообразно» лечить Показания (наличие Нelicobacter pylori) Функциональная диспепсия Эрадикация Нelicobacter pylori является приемлемым 2 выбором в тактике лечения У некоторой части больных эрадикация Нelicobacter pylori приводит к длительному улучшению самочувствия Гастроэзофагеальная рефлюксная болезнь Эрадикация Нelicobacter pylori: • в большинстве случаев не связана с появлением гастроэзофагеальной рефлюксной болезни; • не вызывает усиления уже имеющейся гастроэзофагеальной рефлюксной болезни; • должна быть проведена больным, которым показано длительное лечение с подавлением кислотопродукции Поражения гастродуоденальной слизистой оболочки, обусловленные приёмом НПВС Эрадикация Нelicobacter pylori: • снижает частоту язвообразования, если её проводят до начала курса лечения НПВС; • сама по себе не является достаточной для предотвращения повторных язвенных кровотечений при приёме НПВС; • не ускоряет заживления язв желудка и двенадцатиперстной кишки у больных, получающих антисекреторную терапию на фоне приёма НПВС Нelicobacter pylori и НПВС являются независимыми факторами риска язвообразования 2 3 3 3 2 2 1 2 43 РЕКОМЕНДАЦИИ ЕВРОПЕЙСКОЙ ГРУППЫ ПО ИЗУЧЕНИЮ HELICOBACTER PYLORI (ФЛОРЕНЦИЯ, ИТАЛИЯ, 2005) (ТРЕТИЙ МААСТРИХТСКИЙ КОНСЕНСУС – MAASTRICHT III) Основные рекомендации по диагностике и лечению Нelicobacter pylori были получены в ходе I и II Консенсусов (1996 и 2000 гг. соответственно). Однако вопросы, накопившиеся в течение последних 4 лет, были рассмотрены в ходе III Конференции (2005). ДИАГНОСТИКА ПЕРЕД ЛЕЧЕНИЕМ • Серологическое исследование (определение содержания анти- Нelicobacter pylori-антител класса IgG в сыворотке крови) можно использовать в качестве диагностического теста для Нelicobacter pylori при следующих ситуациях: кровоточащие язвы, атрофия желудка, MALT лимфома желудка, назначение ингибиторов протонного насоса и антибиотиков. Это положение актуально в связи с тем, что ингибиторы протонного насоса являются основным источником ложнонегативных результатов для всех диагностических тестов, за исключением серологического, и их использование должно быть прекращено как минимум за 2 нед до проведения теста. • Определение Нelicobacter pylori-Аг в кале выполняет те же задачи, что и уреазный дыхательный тест для диагностики Нelicobacter pylori-инфекции, особенно в случае использования стратегии «test and treat». • Инвазивные тесты, в частности быстрый уреазный тест с биоптатом слизистой оболочки желудка, – его позитивность при инициальной ФЭГДС у пациентов без предварительных неинвазивных тестов или без предварительного лечения является достаточной для начала лечения. • Микробиологическое исследование для определения чувствительности штаммов Нelicobacter pylori к кларитромицину – проведение этого исследования рекомендуют только в тех случаях, когда кларитромицин используют в первой линии терапии в соответствующих географических зонах и популяциях с первичной резистентностью штаммов Нelicobacter pylori к кларитромицину 15–20 %, а также при двух неудачных попытках лечения. Если возможность определения чувствительности возбудителя к кларитромицину в вышеуказанных условиях отсутствует, данный антибиотик использоваться не должен. • Микробиологическое исследование для определения чувствительности штаммов Нelicobacter pylori к метронидазолу должно быть проведено для определения региональных уровней резистентности перед тем, как метронидазол будет рекомендован в качестве компонента лечения первой линии. ЛЕЧЕНИЕ • Состав терапии по первой линии остаётся прежним: ингибитор протонного насоса–кларитромицин–амоксициллин (или метронидазол), если первичная резистентность штаммов Нelicobacter pylori к кларитромицину в данной зоне меньше 15–20 %. Однако было установлено, что имеется не44 большое преимущество в использовании метронидазола вместо амоксициллина в тех зонах, где распространённость резистентности к метронидазолу составляет менее 40 %. • Консенсус был достигнут относительно того, что 14-дневный режим имеет незначительное преимущество над 7-дневным в плане успешности эрадикации. • Квадротерапия на основе препаратов висмута может быть использована в качестве альтернативы схемам первой линии. • В качестве второй линии лечения по-прежнему лучшей считают квадротерапию на основе препаратов висмута. • Как говорилось выше, при двух неудачных попытках проведения различных эрадикационных курсов показано проведение микробиологического исследования для изучения чувствительности штаммов Нelicobacter pylori к антибиотикам. НАБЛЮДЕНИЕ ПОСЛЕ ЛЕЧЕНИЯ После проведения курса антихеликобактерной терапии для оценки эрадикации по-прежнему рекомендуют дыхательный тест с мочевиной, меченной 13С. При невозможности его выполнения рекомендуют лабораторный тест определения Нelicobacter pylori-Аг в кале, при этом предпочтительнее использовать моноклональные антитела. Это исследование проводят не ранее чем через 4 недели после завершения эрадикационного лечения. КЛАССИФИКАЦИЯ РЕКОМЕНДАЦИЙ И УРОВНЕЙ ДОКАЗАТЕЛЬСТВ (UNIVERSITY OF MICHIGAN HEALTH SYSTEM PEPTIC ULCER GUIDELINE, 2005) А Данные, поддерживающие это утверждение, получены в исследованиях 1-го уровня, соответствующих всем критериям очевидности для этого типа исследований В Данные, поддерживающие это утверждение, получены в исследованиях 2го уровня, соответствующих по крайней мере одному из критериев очевидности для этого типа исследований С Данные, поддерживающие это утверждение, получены в исследованиях 3-го уровня, которые встречаются, но не соответствуют ни одному из критериев очевидности, упоминаются в мнениях экспертов, комментариях или консенсусах I Исследование удовлетворяет всем критериям очевидности для данного типа исследования II Исследование удовлетворяет хотя бы одному критерию очевидности для данного типа исследования III Исследование не удовлетворяет ни одному из критериев очевидности для данного типа исследования или получено в мнениях экспертов, комментариях или консенсусах 45 РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ HELICOBACTER PYLORI-ИНФЕКЦИИ ПРИ ЯЗВЕННОЙ БОЛЕЗНИ (UNIVERSITY OF MICHIGAN HEALTH SYSTEM PEPTIC ULCER GUIDELINE, 2005) Схема 1. Трёхкомпонентная схема эрадикации Нelicobacter pylori на основе ингибитора протонного насоса в течение 14 дней; показатель эрадикации – 86–94 % Ингибитор протонного насоса Антибактериальные препараты: два препарата одновременно Лансопразол 30 мг 2 раза в сутки или омепразол 20 мг 2 раза в сутки Амоксициллин 1000 мг 2 раза в сутки + кларитромицин 500 мг 2 раза в сутки Схема 2. Трёхкомпонентная схема эрадикации H. pylori на основе ингибитора протонного насоса в течение 14 дней; показатель эрадикации – более 80 % Ингибитор протонного насоса Антибактериальные препараты: два препарата одновременно Лансопразол 30 мг 2 раза в сутки или омепразол 20 мг 2 раза в сутки Кларитромицин 500 мг 2 раза в сутки + метронидазол 500 мг 2 раза в сутки Схема 3. Четырёхкомпонентная схема эрадикации Нelicobacter pylori на основе препаратов висмута в течение 14 дней; показатель эрадикации – 83–95 % Ингибитор протонного насоса Препараты солей висмута Антибактериальные препараты: два препарата одновременно Лансопразол 30 мг 2 раза в сутки или омепразол 20 мг 2 раза в сутки Висмута трикалия дицитрат 125 мг 4 раза в сутки Метронидазол 500 мг 3 раза в сутки + тетрациклин 500 мг 4 раза в сутки Схема 4. Четырёхкомпонентная схема эрадикации Нelicobacter pylori на основе препаратов висмута в течение 14 дней; показатель эрадикации – более 80 %. Использование препаратов висмута в течение 14 дней, блокаторов Н2-рецепторов – в течение 28 дней Блокаторы Н2-рецепторов Препараты солей висмута Антибактериальные препараты: два препарата одновременно 46 Фамотидин 40 мг 1 раз в сутки или ранитидин 300 мг 1 раз в сутки Висмута трикалия дицитрат 125 мг 4 раза в сутки Метронидазол 500 мг 3 раза в сутки + тетрациклин 500 мг 4 раза в сутки ИНДИКАТОРЫ КАЧЕСТВА МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ Индикатор качества Назначение антигеликобактерной терапии Нelicobacter pylori – позитивным пациентам с язвенной болезнью в фазе ремиссии или обострения, в том числе при наличии осложнений Назначение блокаторов секреции (блокаторы Н2-рецепторов или ингибиторы протонного насоса) для купирования симптомов и ингибиторов протонного насоса в составе комплексной антигеликобактерной терапии Использование как минимум трёхкомпонентных схем эрадикационной антигеликобактерной терапии Контроль эрадикации Нelicobacter pylori через 4–6 недель после окончания курса антихеликобактерной терапии Консультация гастроэнтеролога при неэффективности резервной схемы эрадикационной квадротерапии Консультация хирурга при наличии признаков осложнённого течения язвенной болезни Консультация гастроэнтеролога при наличии признаков осложнённого течения язвенной болезни Срочное проведение ФЭГДС при появлении признаков язвенной болезни, осложнённой кровотечением Использование ФЭГДС для диагностики язвенной болезни Использование контрастного рентгенологического исследования верхних отделов ЖКТ при наличии признаков нарушения эвакуации из желудка Целевой уровень, % 100 100 100 100 100 100 100 100 100 100 СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ ЯЗВОЙ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ МОДЕЛЬ ПАЦИЕНТА 1 Категория возрастная: взрослые, дети Нозологическая форма: язва желудка, язва двенадцатиперстной кишки Код по МКБ-10: К25, К26 Фаза: обострение Стадия: I–II–III стадии язвенного дефекта слизистой оболочки Осложнение: без осложнений Условие оказания: амбулаторно-поликлиническая помощь 47 ДИАГНОСТИКА Код Наименование А01.16.001 Сбор анамнеза и жалоб при болезнях пищевода, желудка, двенадцатиперстной кишки А01.16.002 Визуальное исследование при болезнях пищевода, желудка, двенадцатиперстной кишки А01.16.003 Пальпация при болезнях пищевода, желудка, двенадцатиперстной кишки А01.16.004 Перкуссия при болезнях пищевода, желудка, двенадцатиперстной кишки А02.12.001 Измерение частоты пульса А03.16.001 Эзофагогастродуоденоскопия А08.16.004 Исследование материала желудка на наличие хеликобактериоза А09.05.003 Исследование уровня общего гемоглобина в крови А02.12.002 Измерение артериального давления А04.14.002 Ультразвуковое исследование желчного пузыря А04.15.001 Ультразвуковое исследование поджелудочной железы А06.16.002 Рентгеноскопия желудка и двенадцатиперстной кишки А06.16.003 Контрастная рентгенография желудка и двенадцатиперстной кишки (прием бария) А08.05.003 Исследование уровня эритроцитов А08.05.004 Исследование уровня лейкоцитов в крови А08.05.006 Соотношение лейкоцитов в крови (подсчет формулы крови) А08.05.009 Определение цветового показателя А09.16.001 Исследование физических свойств желудочного сока А09.16.002 Исследование химических свойств желудочного сока А09.16.004 Внутрижелудочное определение концентрации водородных ионов в желудочном содержимом (рН) А09.16.005 Микроскопическое исследование желудочного сока 48 Частота Среднее предоставкол-во ления 1 1 1 1 1 1 1 1 1 1 1 1 1 1 1 1 1 1 0,5 1 0,5 1 0,5 1 0,5 1 1 1 1 1 1 1 1 1 0,1 1 0,1 1 0,1 1 0,1 1 А09.19.002 Исследование кала на скрытую кровь А08.06.002 Морфологическое исследование препарата тканей желудка А08.06.003 Морфологическое исследование препарата тканей двенадцатиперстной кишки А11.11.005 Взятие желудочного сока А11.16.002 Биопсия желудка с помощью эндоскопии А11.16.003 Биопсия двенадцатиперстной кишки с помощью эндоскопии А12.05.028 Определение тромбоцитов в крови 0,1 1 0,01 1 0,01 1 0,1 0,01 1 1 0,01 1 0,5 1 ЛЕЧЕНИЕ ИЗ РАСЧЕТА 1 МЕСЯЦА Код Наименование А01.16.001 Сбор анамнеза и жалоб при болезнях пищевода, желудка, двенадцатиперстной кишки А01.16.002 Визуальное исследование при болезнях пищевода, желудка, двенадцатиперстной кишки А01.16.003 Пальпация при болезнях пищевода, желудка, двенадцатиперстной кишки А25.16.001 Назначение лекарственной терапии при заболеваниях пищевода, желудка, 12-перстной кишки А25.16.002 Назначение диетической терапии при заболеваниях пищевода, желудка, 12-перстной кишки А25.16.003 Назначение лечебно-оздоровительного режима при заболеваниях пищевода, желудка , 12-перстной кишки А03.16.001 Эзофагогастродуоденоскопия А08.16.002 Морфологическое исследование препарата тканей желудка А08.16.003 Морфологическое исследование препарата тканей двенадцатиперстной кишки А08.16.004 Исследование материала желудка на наличие хеликобактериоза Частота Среднее предоставкол-во ления 1 2 1 2 1 2 1 2 1 2 1 2 0,8 1 0,001 1 0,001 1 0,5 1 49 А09.16.004 Внутрижелудочное определение концентрации водородных ионов в желудочном содержимом (рН) А11.16.002 Биопсия желудка с помощью эндоскопии А11.16.003 Биопсия двенадцатиперстной кишки с помощью эндоскопии А22.16.001 Эндоскопическое облучение лазером при заболеваниях пищевода, желудка, 12-перстной кишки Международное непатентованное наименование Средства для лечения заболеваний желудочнокишечного тракта Антациды Алгелдрат + гидроксид магния Прокинетики Метоклопрамид Домперидон Блокаторы Н2гистаминовых рецепторов Фармакотерапевтическая группа АТХ группа* Ранитидин Фамотидин Блокаторы протонного насоса Омепразол Рабепразол Холинолитики Пирензепин Платифиллин Средства для профилактики и лечения инфекций Антибактериальные средства Амоксициллин 50 Частота назначения 0,01 1 0,001 1 0,001 1 0,001 1 ОДД* * ЭКД* ** 40 мл 560 мл 0,7 30 мг 630 мг 0,3 30 мг 630 мг 0,5 0,5 300 мг 40 мг 4,2 г 560 мг 0,1 0,5 0,5 40 мг 40 мг 560 мг 560 мг 0,9 1 0,05 0,1 0,1 0,9 0,1 0,9 100 мг 0,015 г 1,4 г 0,45 г 1 0,5 2г 14 г Кларитромицин Противопротозойные и противомалярийные средства Метронидазол 0,5 1г 7г 0,3 1 1г 7г * – анатомо-терапевтическо-химическая классификация ** – ориентировочная дневная доза *** – эквивалентная курсовая доза Использованная литература 1. Гастроэнтерология: клинические рекомендации / под ред. В.Т. Ивашкина. – 2-е изд., испр. и доп. – М.: ГЭОТАР-Медиа, 2009. – 208 с. (Серия «Клинические рекомендации»). 2. Моисеев В.С., Кобалава Ж.Д., Моисеев С.В. Внутренние болезни с основами доказательной медицины и клинической фармакологией. – М.: ГЭОТАР-Медиа, 2008. – 828 с. 3. Трухан Д.И. Внутренние болезни: гастроэнтерология. – М.: СпецЛит, 2013. – 367 с. 4. Успенский Ю. Инфекция Hilicobacter pylori в клинической практике. – М.: ИнформМед, 2011. – 572 с. 5. Федеральное руководство по использованию лекарственных средств (формулярная система). – М., 2013. – Вып. 14. – 996 с. 6. Циммерман Я.С. Гастроэнтерология. – М.: ГЭОТАР-Медиа, 2012. – 800 с. 7. Шептулин А.А., Марданова О.А. Обсуждение проблемы инфекции Helicobacter pylori в ходе Европейской гастроэнтерологической недели // Рос. журн. гастроэнтерол., гепатол. и колопроктол. – 2004. – № 2. – С. 88–92. 8. Fendrick M., Forsch R., Van Harrison R. Peptic Ulcer Disease. Guidelines for clinical care. – University of Michigan Health System, May 2005. – P. 1–7. 9. Hunt R., Fallone C., Van Zanten V. et al. Canadian Helicobacter Study Group Consensus Conference: Update on the management of Helicobacter pylori – an evidencebased evaluation of six topics relevant to clinical outcomes in patients evaluated for H. pylori infection // Can. J. Gastroenterol. – 2004. – Vol. 18, N 9. – P. 547–554. 10. Koss M., Goldstein J. Peptic ulcer disease. Clinical Guidance from American College of Physicians. – 2004-01-30. – P. 1–32. 11. Malfertheiner P., Megraud F., O’Morain C. Current concepts in management of Helicobacter pylori infection – The Maastricht 2-2000 Consensus Report // Aliment. Pharmacol. Ther. – 2002. – Vol. 16. – P. 167–180. 12. Malfertheiner P., Megraud F., O’Morain C. Guidelines for the Management of Helicobacter pylori infection. Business briefing: European gastroenterology review. – 2005. – P. 59–60; 998–999. 13. Robinson M., Horn J. Clinical pharmacology of proton pump inhibitors // Drugs. – 2003. – Vol. 63. – P. 1–15. 51 52 УЧЕБНОЕ ИЗДАНИЕ Эльгарова Лилия Вячеславовна Уметов Мурат Анатольевич СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ЯЗВЕННОЙ БОЛЕЗНИ Методические рекомендации Для специальности 060101 Лечебное дело Редактор М.А. Арамисова Компьютерная верстка С.М. Тарасовой Корректор Л.А. Скачкова В печать 19.07.2013. Формат 60х84 1/16. Печать трафаретная. Бумага офсетная. 3.02 усл.п.л. 3.0 уч.-изд.л. Тираж 100 экз. Заказ № _______ Кабардино-Балкарский государственный университет. 360004, г. Нальчик, ул. Чернышевского, 173 Полиграфический участок ИПЦ КБГУ 360004, г. Нальчик, ул. Чернышевского, 173. 53