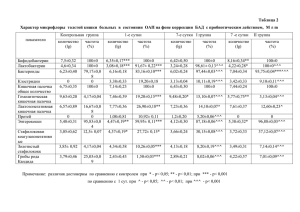
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБЩЕОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ ОРЕНБУРГСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РФ Инфекционный эндокардит П ОД ГО ТО В И Л А СТ УД Е Н Т К А 3 1 5 Г РУ П П Ы БУ Т И Н О ВА И . В . Определение Инфекционный эндокардит (ИЭ) - заболевание инфекционной природы с первичной локализацией возбудителя на клапанах сердца, пристеночном эндокарде (реже - на эндотелии аорты и крупных артерий), протекающее с возможной генерализацией септического процесса и развитием иммунопатологических проявлений. Этиология ИЭ отличается широким спектром возбудителей: 1. Самой частой причиной болезни являются стрептококки (до 60 – 80% всех случаев), среди которых наиболее распространенным возбудителем считается зеленящий стрептококк (в 30 – 40%). Факторами, способствующими активации стрептококка, являются гнойные заболевания и хирургические вмешательства в полости рта и носоглотки. Стрептококковые эндокардиты отличаются подострым течением. 2. В последние годы возросла этиологическая роль энтерококка, особенно при ИЭ у больных, перенесших полостные операции на брюшной полости, урологические или гинекологические операции. Энтерококковые эндокардиты отличаются злокачественным течением и устойчивостью к большинству антибиотиков. 3. На втором месте по частоте среди этиологических факторов ИЭ находится золотистый стафилококк (10 –27%), инвазия которого происходит на фоне хирургических и кардиохирургических манипуляций, при инъекционной наркомании, на фоне остеомиелитов, абсцессов различной локализации. Для стафилококковых эндокардитов характерно острое течение и частое поражение интактных клапанов. Этиология 4. Наиболее тяжело протекают ИЭ, вызванные грамотрицательной микрофлорой (кишечная, синегнойная палочки, протей, микроорганизмы группы НАСЕК), развивающиеся чаще у инъекционных наркоманов и лиц, страдающих алкоголизмом. 5. На фоне иммунодефицитных состояний различного генеза развивается ИЭ смешанной этиологии, включая патогенные грибы, риккетсии, хламидии, вирусы и другие инфекционные агенты. Таким образом, наиболее частыми входными воротами инфекции являются: оперативные вмешательства и инвазивные процедуры в полости рта, мочеполовой сфере, связанные с вскрытием абсцессов различной локализацией, операции на сердце, в том числе протезирование клапанов, аорто-коронарное шунтирование, длительное пербывание катетера в вене, частые внутривенные вливания, особенно инъекционная наркомания, хронический гемодиализ. Факторы, предрасполагающие к развитию ИЭ Высокий риск Аортальный порок сердца Коарктация аорты Умеренный риск Ассиметричная ГКМП Аортальный склероз с обызвествлением Митральная недостаточность Пролапс митрального клапана с регургитацией Открытый артериальный проток Искусственный клапан Дефект МЖП ИЭ ванамнезе Пороки трехстворчатого клапана Пороки клапана легочной артерии Синдром Марфана Внутрисердечные неклапанные протезы Митральный стеноз Патогенез Патогенетические механизмы Бактериемия– это циркуляция инфекционных агентов в кровяном русле. Источником бактериемии могут служить: очаги хронической инфекции (тонзиллиты, гаймориты, кариозные зубы, отит, остеомиелит, фурункулез, и др.); экстракция зубов и любые оперативные вмешательства; инвазивные исследования внутренних органов; несоблюдение стерильности при парентеральных инъекциях (у наркоманов, центральные венозные катетеры), травмы и ранения; туалет полости рта приводит к кратковременной бактериемии. Обратить внимание Чтобы циркулирующие в крови инфекционные агенты привели к возникновению ИЭ необходимо соблюдение двух других обязательных условий ! Патогенетические механизмы Повреждение эндотелия. При вторичном ИЭ всегда имеет место повреждение эндотелия, риск трансформации бактериемии в ИЭ достигает 90%. При первичном ИЭ в повреждении эндотелия участвуют следующие механизмы: гемодинамические нарушения, метаболические расстройства, воспалительные процессы у больных ССЗ воздействуя на эндокард регургитационных потоков крови, приводят к адгезии (прилипанию) и агрегации тромбоцитов. Запускается процесс местной коагуляции и ведет к образованию на поверхности эндотелия тромбоцитарных пристеночных микротромбов и развивается небактериальный эндокардит. При одновременном присутствии бактериемии, микроорганизмы из крови: − адгезируют и колонизируют микротромбы − сверху их прикрывает новая порция тромбоцитов и фибрина, защищающая микроорганизмы от действия фагоцитов и других факторов − на поверхности формируются инфекционные вегетации, состоящие из тромбоцитов, микробов и фибрина (идеальные условия для размножения), вызывающие деструкциюсердечных клапанов и развитие эмболий (метастазы инфекции, микроабсцессы в органах). Патогенетические механизмы Ослабление резистентности организма – переутомления, переохлаждения, неблагоприятные факторы окружающей среды изменения иммунного статуса – решающее значение: наркомания, токсикомания, алкоголизм, ВИЧ-инфекция, онкопатология, лечение иммунодепрессантами, дистрофии, сахарный диабет, пожилой возраст. Классификации Клинико-морфологическая: По течению: 1. первичный ИЭ 1. Острый, длительностью менее 2 месяцев 2. вторичный ИЭ 2. Подострый, длительностью более 2 месяцев 3. Хроническое рецидивирующее течение По этиологии: 1. Стрептококковый 2. Энтерококковый 3. Стафилококковый 4. Протейный 5. Грибковый Особые формы ИЭ: 1. Больничный (нозокомиальный) ИЭ: 1. 2. 3. ИЭ протезированного клапана ИЭ у лиц с кардиостимулятором (ЭКС) ИЭ у лиц, находящихся на программном гемодиализе 2. ИЭ у наркоманов 3. ИЭ у лиц пожилого и старческого возраста Клинические синдромы Синдром септицемии и воспалительных изменений; Интоксикационный синдром; Синдром тромбоэмболических осложнений; Синдром клапанных осложнений; Синдром «лабораторных» инммунных нарушений; Синдром иммунных поражений органов и систем; Основные симптомы Лихорадка Ознобы, потливость Симптомы поражения сердца 1. Развитие клапанной недостаточности 2. Симптом сердечной недостаточности « Периферические симптомы ИЭ»: Узелки Ослера Подкожные геморрагии Рецидивирующие мелкоклеточные геморрагии (симметричные на предплечьях, животе, голенях) Припухлость и ограничение движений в суставах Симметричный артрит мелких суставов (реже более крупных) Органы – мишени при ИЭ Сердце: инфаркт, порок, абсцесс, аневризма, миокардит, перикардит, сердечная недостаточность. Сосуды: васкулит, тромбоэмболия, геморрагии, аневризма. Почки: диффузный гломерулонефрит, нефротический синдром, инфаркт, почечная недостаточность, амилоидоз Печень: гепатит, инфаркт Селезенка: спленомегалия, инфаркт, абсцесс. Легкие: пневмония, абсцесс, инфаркт, плеврит Нервная система: ОМНК, менингоэнцефалит, абсцесс, киста Кожа и слизистые оболочки : цвет «кофе с молоком», геморрагии (петехии) 42% положительный симптом щипка, жгута (Кончаловского-Румпель-Лееде),пятна Лукина-Либмана, узелки Ослера 28% , подногтевые кровоизлияния, барабанные пальцы, часовые стекла, красные пятна на ладонях и стопах Особенности течения ИЭ у наркоманов → Частое поражение трикуспидального клапана. → Заболевание протекает с высокой лихорадкой → Выраженная интоксикация → Обычно развивается на интактных клапанах → Частое осложнение – пневмония (двухсторонняя, рецидивирующего характера). → Частое развитие гломерулонефрита → Эмболии в разветвлениях легочной артерии. → Быстрая генерализация процесса → Склонность к рецидивированию → Возбудители: St.aureus – 50%, грибы – 20%, грамотрицательные бактерии, преимущественно синегнойная палочка. → Малая эффективность терапии Модифицированные критерии Duke для диагностики ИЭ Большие критерии: 1. Положительные результаты посева крови А. Наличие в двух отдельных пробах крови одного из типичных возбудителей инфекционного эндокардита: S. viridans , S. Bovis, Группы HACEK, S. Aureus, Энтерококки Б. Стойкая бактериемия (независимо от выявленного возбудителя), определяемая: Малые критерии: 1. Заболевания сердца, предрасполагающие к развитию ИЭ, или внутривенное употребление наркотиков; 2. Лихорадка с температурой тела 38 °С и более; 3. Сосудистые феномены: артериальные эмболии, септические инфарктные пневмонии, микотические аневризмы, внутричерепные кровоизлияния, геморрагии на конъюнктиве, пятна Дженуэйя; 4. Иммунологические феномены: гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор; 5. Микробиологические данные: положительная гемокультура, несоответствующая большим критериям, серологические данные об активном инфекционном процессе при выявлении микроорганизмов – возможных возбудителей ИЭ; 6. ЭхоКГ-данные, характерные для ИЭ, но не соответствующие большим критериям − или в двух и более пробах крови, взятых с интервалом 12 ч − или в трех и более пробах крови, взятых с интервалом не менее 1 ч между первой и последней пробами 2. Эхокардиографические признаки поражения эндокарда А. ЭхоКГ-изменения, характерные для инфекционного эндокардита: − подвижные вегетации − абсцесс фиброзного кольца − новое повреждение искусственного клапана Б. Развитие недостаточности клапана (по данным ЭхоКГ) Диагноз ИЭ считается установленным, если присутствуют: ◦ 2 больших критерия ◦ 1 большой и 3 малых критерия ◦ 5 малых критериев Данные критерии весьма совершенны в смысле специфичности (до 95%). Диагностические критерии инфекционного эндокардита.( по Т.Л.Виноградовой и соавт.) Клинические признаки Основные: Параклинические признаки 2. Шум регургитации 1. ЭХОКГ – вегетации, клапанная деструкция регургитация, абсцессы клапанов 3. Спленомегалия 2. Лабораторные показатели 1. Лихорадка 4. Васкулит Дополнительные: 1. Гломерулонефрит 2. Тромбоэмболия * положительная гемокультура и/или * ускорение СОЭ ( больше 30 мм/ч.) Диагностическое правило: к критериям ИЭ (по Т. Л. Виноградовой) ИЭ достоверный: 2 основных клинических признака + 2 параклинических признака при обязательном наличии шума регургитации ИЭ вероятный: Более 2 основных клинических признаков 2 основных клинических признака + один дополнительный клинический признак 2 основных клинических признака + 1 параклинический признак при обязательном наличии шума регургитации во всех вариантах Методы обследования Общий анализ крови Биохимический анализ крови анемия (часто в разгаре болезни при неэффективности терапии) 1. нарастание α2, позже γ-глобулина 2. повышение СОЭ до 50 мм/час и более 2. нарастание фибриногена 3. + тимоловая, формоловая пробы 3. лейкоцитоз с последующей лейкопенией 4. нарастание трансаминаз (миокард, печень) нарастание билирубин 4. токсическая зернистость нейтрофилов 5. 6. 5. тромбоцитопения ↑ количества СРБ (независимый предиктор смерти) 7. ↑ ФНО α 8. Пресепсин выделен из крови больных с септическими состояниями в 2005 году 1. Иммунный статус Анализ мочи 1. ЦИК, снижение титра комплемента 1. гематурия 2. + ревматоидный фактор 2. цилиндрурия 3. ускорена реакция бласттрансформации лимфоцитов с бактериальными антигенами 3. Протеинурия 4. повышен Ig М Рентгенография, ЭКГ 5. + противотканевые антитела к сосудистому эндотелию Может выявить признаки очагового или диффузного миокардита, тромбоэмболия в коронарные артерии сопровождается ЭКГ- признаками инфаркта миокарда, тромбоэмболия в легочную артерию (ТЭЛА) проявится ЭКГ- признаками острой перегрузки правого желудочка. 6. не характерно изменение титров антигиалуронидазы и анти-0стрептолизина Эхокардиография 1. прямой признак ИЭ - обнаружение вегетаций на клапанах 78-80% верификация диагноза 2. гемодинамические параметры, изменение миокарда, абсцессы, жидкость в перикарде В настоящее время выделяют левосердечную и правосердечную локализацию ИЭ (у наркоманов, при частых в/в введениях и др.) Посев крови на стерильность Может явиться решающим в подтверждении диагноза ИЭ и выборе адекватной антибактериальной терапии. Для получения достоверных результатов забор крови должен проводиться до начала антибактериальной терапии или после кратковременной отмены антибиотиков с соблюдением всех правил асептики и антисептики путем пункции вены или артерии. В области пункции сосуда производится двукратная обработка кожи антисептиком, пальпировать вену следует в стерильных перчатках, из вены берут 5–10 мл венозной крови в 2 флакона с питательными средами и немедленно отправляют их в лабораторию. При остром ИЭ кровь берут троекратно с интервалом 30 минут на высоте лихорадки, при подостром ИЭ троекратный забор крови проводится в течение 24 часов. Если через 2–3 суток рост флоры не получен рекомендуется произвести посев еще 2–3 раза. При положительном результате количество бактерий составляет от 1 до 200 в 1 мл крови. Определяется их чувствительность к антибиотикам. Принципы лечения Лечение должно быть этиотропным, т.е. направленным на конкретного возбудителя. Для лечения следует применять только такие антибактериальные препараты, которые обладают бактерицидным действием. Терапия ИЭ должна быть непрерывной и продолжительной: ◦ ◦ ◦ при стрептококковой инфекции – не менее 4-х недель; при стафилококковой инфекции – не менее 6 недель; при грамотрицательной флоре – не менее 8 недель. Лечение должно предусматривать создание высокой концентрации антибиотиков в сосудистом русле и вегетациях (предпочтительно внутривенное капельное введение антибиотиков). Критериями прекращения лечения антибиотиками следует считать сочетание нескольких эффектов: 1. Полная нормализация температуры тела; 2. Нормализация лабораторных показателей (исчезновение лейкоцитоза, нейтрофилеза, анемии, отчетливая тенденция к снижению СОЭ); 3. Отрицательные результаты бактериального исследования крови; 4. Исчезновение клинических проявлений активности заболевания При нарастании признаков иммунопатологических реакций (гломерулонефрит, артриты, миокардит, васкулит) целесообразно применение: 1. глюкокортикоидов (преднизалон не более 15 – 20 мг в сутки); 2. антиагрегантов; 3. гипериммунной плазмы; 4. иммуноглобулина человека; 5. плазмофереза и т. д. 6. При неэффективности консервативного лечения в течение 4-х недель и/ или наличия соответствующих показаний 7. показано хирургическое лечение. Возбудитель Используемые препараты и дозы Длитель ность лечения Str. Viridans и др.стептококки: а) высокочувствитель ные к пенициллину (МПК<0,1мкг/мл) б) умеренно чувствительные к пенициллину Бензилпенициллин 16-20 млн. ед/сут в/в или цефтриаксон 2 г/сут в/в или в/м 4 недели Бензилпенициллин 20-3- млн. ЕД/сут в/в или цефазолин 8-10 г/сут в/в плюс гентамицин 240-320 4 недели мг/сут в/в или в/м 14 дней* Энтерококки Ампициллин 12 г сут в/в +гентамицин 240-320 мг/сут в/в или в/м 4-6 недель 4-6 недель Стафилококки: а) чувствительные к метициллину б) резистентные к метициллину: в том числе при ИЭ клапанных протезов НАСЕК-группа** Нафциллин или оксациллин 8-12 г/сут/в/ плюс гентамицин – см. выше Ванкомицин30мг/кг/в/сут(но не более 2г/с) в/в медленно! Ванкомицин-см.выше+рифампицин 300мг/сут внутрь плюс гентамицин – см. выше 4-6 недель Цефтриаксон 2г/сут в/в или цефотаксим 6-8 г/сут в/в 4-6 недель 3-5 дней 4-6 недель 6 и > недель 6 и > недель Pseudomonas spp. Пиперациллин 18г/сут в/в или цефтазидим 6-8 г/сут в/в или имипенем 2-4г/сут в/в + тобрамицин 5-8мг/кг в сут в/в 2 недели* 4-6 недель Enterobacteraceae Цефотаксим 6-8г/сут в/в или имипенем 2-4 г/сут в/в плюс гентамицин-см. выше 4-6 недель Грибы 6-8 недель Амфотерицин В 1мг/кг в сут в/в+ флуцитозин 150 мг/кг в сут внутрь 4-6 недель Показания к хирургическому лечению ! Прогрессирующая застойная сердечная недостаточность, обусловленная клапанной деструкцией ! Резистентность к антибактериальной терапии в течение 1-1,5 месяцев адекватного комплексного антибактериального лечения ! Гнойные осложнения в структурах сердца: абсцессы миокарда, внутрисердечные фистулы, гнойный перикардит ! Ранний (до 2 мес. от момента операции) эндокардит клапанных протезов ! Грибковый эндокардит ! Наличие крупных подвижных вегетаций, обнаруженных при ЭхоКГ, особенно, если уже имелись тромбоэмболические осложнения.