Meningitis
реклама

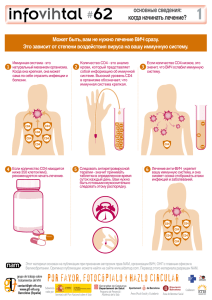
Влияние высокоактивной антиретровирусной терапии на выживание больных с ВИЧ/ТБ-коинфекцией Д.Г. Живица Кафедра инфекционных болезней Запорожская медицинская академия последипломного образования Смертность от туберкулеза у пациентов без ВААРТ в течение 6 мес после установления диагноза ТВ Murray J et al, Am J Respir Crit Care Med, 1999. Влияние ТВ на выживаемость пациентов с ВИЧ, не получающих ВААРТ Дни от момента установления диагноза of TB Whalen C, et al. AIDS, 1997. • Целью нашего исследования была оценка выживания больных с ТБ/ВИЧ и выявление предикторов смертности при проведении ВААРТ на протяжении 5 лет наблюдения Характеристика пациентов Всего больных Средний возраст (годы) Мужчины (%) Путь инфицирования Половой IDU Легочный туберкулез (%) Количество CD4 (cells/μL) Median (IQR) <100 100-200 >200 80 34 (18-54) 50 28 (35%) 52 (65%) 35 103 (63-182) 37 (46%) 22 (28%) 21 (26%) • Противотуберкулезная терапия назначалась в соответствии со стандартами ВОЗ • Все пациенты, включенные в исследование, получали противотуберкулезную терапию по первой категории (HREZS) • Начальные схемы ВААРТ AZT+3TC+EFV - 70 (88%) пациентов d4T+3TC+EFV - 10 (12%) пациентов • В дальнейшем у 25 больных (31 %) на протяжении 24-48 недель проводилась замена схемы ВААРТ вследствие неэффективности или развитие побочных реакций. Стратегия начала ВААРТ у больных ко-инфекцией ТБ/ВИЧ Критерии Внелегочный туберкулез независимо от количества CD4; Легочный туберкулез CD4 < 100 кл/мм3 Легочный туберкулез CD4 – 100- 200 кл/мм3 Легочный туберкулез CD4 > 200/мм3 ВААРТ Начинать как только будет достигнута переносимость антимикобактериальной терапии (от 2 недель до 2 месяцев) После окончания интенсивной фазы определить количество CD4 и если уровень не вырос > 200 /мм3 назначить ВААРТ Начинать ВААРТ после завершения курса антимикобактериальной терапии • Анализ выживания проводился по методу Каплана-Мейера. • Отношение рисков и их 95% доверительный интервал, полученные в унивариантной и мультивариантной моделях пропорциональных рисков Кокса использовались для определения влияния разных факторов на смертность пациентов Выживание больных на протяжении 5 лет ВААРТ • Всего умерло 14 пациентов, 12 из них (86%) умерли в течение первых 36 месяцев ВААРТ • Средний начальный уровень CD4 у умерших пациентов составил 77 (43-95) (в группе выживших 130 (65-213)) • Причинами смерти у 90% был туберкулез, а также лимфома ЦНС и криптококковый менингит • У 80% умерших на первом году ВААРТ причиной смерти явился СВИС, с развитием туберкулезного поражения ЦНС Выживание больных в зависимости от начального уровня CD4 Предикторы смерти по модели пропорциональных рисков Кокса Переменная Возраст Пол TB локализация Путь инфицирования CD4 Категория Unadjusted HR (95% CI) Adjusted HR (95% CI) >34 1,8 (0,6-5,2) 1,4 (0,4-4,4) <34 1 1 Женщины 0,5 (0,16-1,6) 0,4 (0,13-1,4) Мужчины 1 1 Внелегочный 2,4 (1,2-10,4) 2,2 (1,1-8,3) Легочный 1 1 Парентеральный 1,2 (0,3-3,2) 1,1 (0,4-3,1) Половой 1 1 < 100 /мкл 5,6 (1,6-20,1) 5,2 (1,4-19,4) > 100 /мкл 1 1 Предикторы смерти по модели пропорциональных рисков Кокса Переменная Возраст Пол TB локализация Путь инфицирования CD4 Категория Unadjusted HR (95% CI) Adjusted HR (95% CI) >34 1,8 (0,6-5,2) 1,4 (0,4-4,4) <34 1 1 Женщины 0,5 (0,16-1,6) 0,4 (0,13-1,4) Мужчины 1 1 Внелегочный 2,4 (1,2-10,4) 2,2 (1,1-8,3) Легочный 1 1 Парентеральный 1,2 (0,3-3,2) 1,1 (0,4-3,1) Половой 1 1 < 100 /мкл 5,6 (1,6-20,1) 5,2 (1,4-19,4) > 100 /мкл 1 1 Выводы • Кумулятивное выживание больных TB/ВИЧ при проведении ВААРТ за 5 лет наблюдения составило 82 % • Основной причиной смерти пациентов явилось прогрессирование туберкулеза с развитием туберкулезного менингоэнцефалита и туберкулом ЦНС • Значительный иммунодефицит (количество CD4 меньше 100 мкл-1) и наличие внелегочных форм туберкулеза перед началом ВААРТ может рассматриваться как неблагоприятный предиктор выживания у больных с ТВ/ВИЧ