ИРИС-НЕВУС СИНДРОМ КОГАНА-РИЗА
реклама

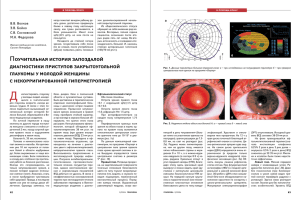
В ПОМОЩЬ ВРАЧУ В ПОМОЩЬ ВРАЧУ В.В. Гарькавенко Т.А. Белецкая Красноярский межрегиональный центр микрохирургии глаза им. Макарова П.Г. дистрофию радужной оболочки Франк-Каменецкого, прогрессирующую волокнистую инволюционную дистрофию мезодермального листка радужной оболочки — иридошизис, синдромы Ригера, Чандлера, ирис-невус синдром Когана-Риза), глаукомоциклитический криз и псевдоэксфолиативный синдром. Несмотря на общие характерные черты, для каждого из этих состоя- (ККОКБ) с 1995 г. наблюдается пациентка Г., 1952 г. рождения с диагнозом «ирис-невус синдром КоганаРиза». Из анамнеза было установлено, что она впервые обратилась к районному окулисту по месту жительства в 1984 г. До обращения в нашу клинику оперирована по поводу первичной открытоугольной глаукомы правого глаза 5 раз. Гипотензивный эффект от хирургиче- ИРИС-НЕВУС СИНДРОМ КОГАНА-РИЗА (СЛУЧАЙ ИЗ ПРАКТИКИ) В И рис-невус синдром относится к группе заболеваний, называющихся увеопатиями или иридоцилиарными дистрофиями. Этиология и патогенез их недостаточно изучен. Возникновение увеопатий одни исследователи объясняют нейродистрофическим процессом, другие — наличием воспалительного агента [1-4]. Доказано, что у таких больных имеет место аутоиммунизация различной степени выраженности и аутосенсибилизация к тканям переднего отрезка глаза. Характеризуются эти заболевания признаками прогрессирующей дистрофии радужной и роговой оболочек, цилиарного тела, нарушением регуляции внутриглазного давления (ВГД). Имеют бессимптомное начало, протекают без признаков воспаления. Независимо от проводимой терапии течение заболевания медленное, но неуклонно прогрессирующее. К увеопатиям или иридоцилиарным дистрофиям относят: синдром Фукса, эссенциальную прогрессирующую мезодермальную дистрофию радужной и роговой оболочек (собственно эссенциальную прогрессирующую мезодермальную дистрофию радужной оболочки, прогрессирующую мезодермальную 54 ний свойственны индивидуальные особенности. Ирис-невус синдром Когана-Риза встречается, как правило, у женщин и диагностируется в возрасте 30-40 лет. Заболевание одностороннее с преимущественным поражением радужной оболочки. Проявляется на первых этапах в виде диффузной атрофии стромы радужной оболочки, сглаживания ее рисунка, исчезновения лакун и крипт. В дальнейшем появляются узелки, нарастает атрофия стромы радужки, секторально образуются передние синехии, гониосинехии, подтягивающие и децентрирующие зрачок и приводящие к вывороту пигментной каймы. Можно наблюдать нерезко выраженную гетерохромию. По мере прогрессирования процесса появляется поликория, поражаются задний эпителий и строма роговицы, развивается катаракта. На одном из этапов заболевания нарушается гидродинамика глаза с развитием вторичной глаукомы. Лечение синдрома направлено на улучшение трофики тканей, компенсацию офтальмотонуса при вторичной глаукоме, лечение осложненной катаракты. В глаукомном кабинете Красноярской краевой офтальмологической клинической больницы ских вмешательств был нестойким и непродолжительным. Больная отмечала постепенное ухудшение зрения. Постоянно получала местные гипотензивные препараты (бетаблокаторы, М-холиномиметики). С 1994 г. начали появляться болевые приступы в глазу на фоне высокого ВГД. В один из таких приступов обратилась в ККОКБ. В момент обращения беспокоили головная боль и боль в правом глазу, низкое зрение. Острота зрения правого глаза составляла 0,01, левого — 1,0, ВГД правого глаза — 34 мм рт.ст. Границы полей зрения правого глаза резко сужены (0-50° с носовой стороны и 20° от точки фиксации по вертикали), левого глаза — в норме. Порог электрической чувствительности и лабильность зрительного нерва, критическая частота слияния мельканий в глазах были в пределах нормы. Эхографически патологии не выявлено. При офтальмобиомикроскопии правого глаза наблюдалась застойная, смешанная инъекция глазного яблока, выраженный отек роговой оболочки. Передняя камера была средней глубины, влага прозрачной. Из-за отека роговой оболочки радужка просматривалась неотчетливо. Зрачок был расширенным, имел неправильную форму, децент4/2004 ГЛАУКОМА рирован кверху, реакция на свет отсутствовала. Детали глазного дна не просматривались. Диагностирован острый приступ глаукомы, который медикаментозно купировать не удалось и больной проведена операция — интрасклеральная синустрабекулэктомия с дренированием передней камеры гидрогелевым дренажем в условиях глаукомного отделения. После купирования приступа при офтальмобиомикроскопии переднего отрезка глаза установлено, что строма радужки диффузно атрофична, рисунок ее сглажен. На всей поверхности почти равномерно были распределены яркие, пигментные, слегка проминирующие образования округлой формы, по виду напоминающие мелкие горошины. Зрачок был широким, подтянутым кверху, имелись задние синехии, реакция на свет была неравномерной. В хрусталике определялись субкапсулярные помутнения. Установлен диагноз «ирис-невус синдром Когана-Риза» правого глаза. При выписке из стационара ВГД в оперированном глазу составило 21 мм рт.cт., острота зрения — 0,1 не корр., границы полей зрения расширились до 40° от точки фиксации в нижне-внутреннем квадранте. При дальнейшем наблюдении у больной отмечали постепенное снижение остроты зрения, прогрессирование дистрофии стромы радужной оболочки, больше в нижней половине, появились элементы поликории, увеличивалась децентрация зрачка кверху и выворот его пигментной каймы. Усиливались помутнения в хрусталике. Непродолжительное время компенсация ВГД отмечалась на фоне применения различных комбинаций местных гипотензивных средств. В 1997 г. больная повторно госпитализируется для проведения хирургического лечения глаукомы, так как вновь появились боли в глазу ГЛАУКОМА 4/2004 на фоне высокого ВГД. Произведена операция — субсклеральная склериридэктомия правого глаза. В 1998 г. выполнена операция — иридотомия, иссечение прелентальной пленки, экстракапсулярная экстракция катаракты. Повышение ВГД отмечено через 2 мес. после удаления катаракты. В это же время отметили появление отека и помутнения роговой оболочки. Для снижения ВГД произведена операция — циклодиализ правого глаза. Компенсации ВГД достигнуто не было, однако боли в глазу были купированы. В дальнейшем дистрофический процесс, начавшийся в роговой оболочке, нарастал. Она постепенно мутнела, отек ее то уменьшался, то усиливался — в зависимости от проводимого лечения, но совсем не исчезал. В настоящее время пораженный глаз не беспокоит. Острота зрения правого глаза — 0, левого — 1,0. Порог электрической чувствительности, лабильность зрительного нерва, критическая частота слияния мельканий в правом глазу не определяются. Эхографически регистрируется деструкция стекловидного тела. ВГД на фоне местных гипотензивных препаратов — в пределах 30-38 мм рт.cт. Конъюнктива глазного яблока спокойная, эписклеральные сосуды расширены, роговая оболочка диффузно мутная, отечна, глубжележащие отделы не просматриваются. Отклонений от нормы в левом глазу за весь период наблюдения не выявлено. Больная как амбулаторно, так и в условиях стационара получает местную гипотензивную терапию и препараты, улучшающие метаболические процессы. Клиника и развитие заболевания у наблюдаемой нами пациентки целиком соответствует описанию клиники ирис-невус синдрома Когана-Риза. Следует отметить опре- деленные сложности постановки диагноза, которые обусловлены редкостью данной патологии. При одностороннем поражении, начинающемся в молодом возрасте, упорном течении дистрофического процесса, развитии вторичной глаукомы и типичных изменений в радужной оболочке следует заподозрить наличие увеопатии. Прогноз при ирис-невус синдроме неблагоприятный. На наш взгляд, при данной патологии невозможно отдать предпочтение медикаментозному или хирургическому методам лечения ввиду их невысокой эффективности. Высокие показатели ВГД на фоне гипотензивной терапии и боли в пораженном глазу могут служить показанием к хирургическому лечению вторичной глаукомы. Операция экстракции катаракты ускоряет дистрофический процесс в переднем отрезке глаза. Литература 1. Зайцева Н.С., Кацнельсон Л.А. Увеиты.– М., 1984.– 320 с. 2. Стукалов С.Е., Кроль Д.С. Результаты иммунологических исследований при некоторых видах вторичной глаукомы // Вестн. офтальмологии.– 1971.– № 3.– С. 24. 3. Стукалов С.Е., Щепетнева М.А. Увеопатии.– Воронеж: Изд-во ВГУ, 1990.– 88 с. 4. Шатилова Р.И., Бархатова Л.А., Пуртокене С.С. и др. Клинико- эпидемиологические и иммунологические аспекты хронических увеитов // Офтальмол. журн.– 1982.– № 1.– С. 6-9. Abstract V.V. Garkavenko, T.A. Beleckaya Cogan-Reese syndrome (Case report) The result of over observing the patient with Cogan-Reese syndrome during 9 years. 55