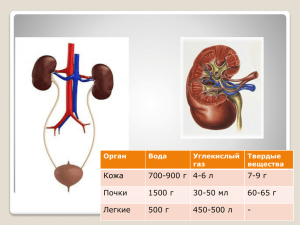
Толстый кишечник. Обмен веществ и энергии. Выделительная система Лекция № 40 — 42 «Пищеварение в толстом кишечнике. Роль микрофлоры толстого кишечника. Обмен веществ и энергии.» 1. Толстая кишка — расположение, строение, отделы, функции. Состоит из следующих отделов: 1) слепая кишка (cecum) с червеобразным отростком (appendix vermiformis); 2) ободочная кишка: восходящая (colon ascendens), поперечная (colon transversum), нисходящая (colon descendens), сигмовидная (colon sigmoldeum); 3) прямая кишка (rectum). Длина толстой кишки 1-1,5 м, диаметр - в начальной части 6-7 см, в конечной 3-4 см. Стенка толстого кишечника состоит из 3 оболочек. Слизистая оболочка (tunica mucosa) выстлана однослойным цилиндрическим эпителием. Содержит бокаловидные клетки, выделяющие слизь, лимфатические узелки; складки слизистой полулунные, нет ворсинок. Мышечная оболочка состоит из циркулярного слоя и продольного. Продольный мышечный слой представлен в виде трех мышечных лент. Только на аппендикулярном отростке и прямой кишке они сливаются в сплошной мышечный слой. Мышечные ленты: 1) свободная лента(находится на передней поверхности слепой, восходящей и нисходящей кишок, на задней поверхности поперечной ободочной кишки); 2) брыжеечная лента (на поперечной ободочной кишке к ней прикрепляется брыжейка); 3) сальниковая лента(к ней прикрепляется большой сальник). Между лентами находятся вздутия - гаустры. Серозная оболочка полностью покрывает червеобразный отросток, слепую, поперечную ободочную и сигмовидную кишки. Остальные отделы покрыты мезоперитонеально, концевой отдел прямой кишки не покрыт брюшиной. В области свободной и сальниковой лент серозная оболочка образует отростки, заполненные жировой тканью. Прямая кишка Состоит из надампулярной части, ампулы (расширенной части) и анального канала. Заканчивается анальным отверстием. В анальном канале, на 1,5 см выше анального отверстия, слизистая оболочка образует 5 — 8 продольных складок - анальных столбов, которые соединяясь внизу образуют анальные пазухи (форма ласточкиных гнезд), удерживающие газы и каловые массы. В области анального отверстия эпителий становится сначала многослойным плоским неороговевающим, а затем многослойным плоским ороговевающим. Под слизистой оболочкой анального канала находится геморроидальное венозное сплетение. На выходе из прямой кишки находятся сфинктеры: внутренний гладкомышечный непроизвольный, наружный из поперечнополосатой мускулатуры произвольный; представлен мышцами промежности: - мышца, поднимающая задний проход, 1 - лобково-прямокишечная мышца, - подвздошно-копчиковая мышца. Функции толстого кишечника 1. Формирование каловых масс. 2. Выделительная функция (выводятся не переваренные остатки, клетчатка, мочевина, мочевая кислота, креатинин). 3. Заключительное пищеварение. 4. Синтез витаминов В6, В12, К, Е. 5. Защитная функция за счет микрофлоры кишечника(выделяемые ею кислые продукты тормозят процессы гниения) и лимфоидных образований. 6. Моторная функция. Толстая кишка является местом обитания микроорганизмов. На 1 г кала приходится 1010—1013 микроорганизмов. Микрофлора толстого кишечника состоит из трех групп микроорганизмов: 1. Облигатная (основная) 90 % - бифидобактерии и бактероиды. 2. Факультативная (сопутствующая) 10 % - лактобактерии, кишечная палочка. 3. Случайная (транзитная) около 1 % - стафилококки, цитробактер, энтеробактер, протеи, дрожжи, клостридии. Функции микрофлоры: 1. участвует в формировании иммунологической реактивности (влияет на синтез интерферона, синтезирует антибиотикоподобные вещества, стимулирует выработку антител); 2. оказывает противоаллергическое действие (замедляет выработку гистамина, который вызывает аллергию); 3. оказывает противоопухолевое действие; 4. предотвращает развитие в кишечнике патогенных микробов; 5. стимулирует усвоение кальция, железа и витамина Д; 6. участвует в обмене белков, фосфолипидов, желчных и жирных кислот, билирубина, холестерина; 7. микроорганизмы толстого кишечника синтезируют витамины группы B, D, PP, К, Е, аминокислоты, некоторые ферменты; 8. осуществляет гидролиз токсичных продуктов метаболизма белков, жиров и углеводов, предотвращая эндотоксинемию; 9. ферменты бактерий расщепляют клетчатку до глюкозы (5-10 %), обеспечивают сбраживание углеводов до молочной, уксусной кислот и алкоголя, при этом образуются газы: водород, метан, сероводород, стимулирующие моторику; 10. микроорганизмы синтезируют биологически активные вещества: тирамин (влияет на функцию щитовидной железы). У новорожденных толстый кишечник стерилен. В течение первых месяцев жизни он заселяется непатогенной облигатной микрофлорой. 90% из них бифидобакатерии, кишечная палочка, кокки. 2. Кишечный сок толстого кишечника — состав, свойства. Бесцветный, мутный, рН 8,0-9,0; 99% воды и 1% сухого остатка. В его состав входят: 1. Минеральные вещества - ионы натрия, калия, кальция, хлора, гидрокарбонат-, фосфат-, сульфатанионы. 2. Простые органические вещества – мочевина, мочевая кислота. 2 3. Ферменты: пептидазы, липазы, карбогидразы, нуклеазы, фосфатазы. 4. Муцин. 3. Пищеварение в толстом кишечнике. Из тонкой кишки химус порциями переходит в толстую кишку через илеоцекальный клапан (илеоцекальный сфинктер, баугиниева заслонка). За сутки переходит около 400 г химуса. В толстой кишке всасывается вода, соли и жирные кислоты, аминокислоты, глицерин, моносахариды, и др.). Химус превращается в каловые массы - 150 – 250 г в сутки. Каловые массы состоят из нерастворимых солей, эпителия, желчных пигментов, клетчатки, слизи, микроорганизмов (до 30%) и др. Клетчатка подвергается гидролизу в толстой кишке за счет ферментов химуса, микроорганизмов и сока толстой кишки. Кишечная микрофлора производит в качестве конечных продуктов летучие жирные кислоты (масляную, уксусную, пропионовую), дающие дополнительную энергию (6-9% от общей энергии организма) и служащие питанием для клеток слизистой оболочки кишечника. 4. Обмен веществ и энергии — определение, характеристика. Обмен веществ складывается из процессов ассимиляции и диссимиляции. Ассимиляция (анаболизм) – совокупность химических процессов в живом организме, направленных на образование и обновление клеток и тканей. Заключается в синтезе сложных молекул из простых с накоплением энергии. Диссимиляция (катаболизм) — совокупность ферментативных реакций в живом организме, направленных на расщепление сложных органических веществ — белков, нуклеиновых кислот, жиров, углеводов, поступающих с пищей или запасённых в самом организме (жиры, гликоген и др.). В процессе катаболизма энергия, заключённая в химических связях органических молекул, освобождается и запасается в форме АТФ, которая тратится на работу мышц и на синтез сложных соединений. 5. Обмен белков. Функции. Средняя суточная потребность 1-1,5 г/кг (80-100 г). После расщепления белков в ЖКТ образовавшиеся аминокислоты всасываются в кровь. Из аминокислот клетки нашего тела синтезируют белок характерный для человеческого организма. Аминокислоты, не использованные для синтеза белковых веществ, подвергаются распаду путем отщепления аминогруппы (азота). Безазотистый остаток молекулы превращается в глюкозу, а азот белка в виде аммиака превращается затем в мочевину и выделяется с мочой. В белке содержится примерно 16 % азота, т.е. каждые 16 г азота соответствуют 100 г белка, а 1 г азота соответствует 6,25 г белка. Количество азота легко определяется в пище и биологических материалах. Если умножить найденное количество азота на 6,25, можно определить количество белка. Азотистый баланс - разность между количеством азота, содержащегося в пище и в выделениях. Азотистое равновесие - количество выведенного азота равно количеству поступившего в организм. Наблюдается у здорового взрослого человека. Положительный азотистый баланс - количество азота в выделениях меньше, чем в пище, то есть азот задерживается в организме. Наблюдается у детей в связи с усиленным ростом, у беременных, спортсменов, у выздоравливающих больных. 3 Отрицательный азотистый баланс (азотистый дефицит) - количество выделяющегося азота больше его содержания в пище. Наблюдается при белковом голодании, лихорадочных состояниях, нарушениях белкового обмена. Регуляция белкового обмена. Синтез белков – соматотропный гормон (аденогипофиз), инсулин, андрогены и эстрогены. Распад белков – тироксин и трийодтиронин (при ограничении поступления с пищей жиров и углеводов), глюкокортикоиды. Функции белков: 1. Структурная, или пластическая: белки являются главной составной частью всех клеток и межклеточных структур. – Мембраны клеток и субклеточных структур - это сложные соединения белков и жиров (фосфолипиды); – коллаген, эластин – белки соединительной ткани; – межклеточное вещество – полисахариды — гликозаминогликаны (хондроитин, гиалуроновая кислота); – органическое вещество костной ткани – белок оссеин. 2. Каталитическая, или ферментная: белки-ферменты ускоряют биохимические реакции в организме. 3. Защитная: – антитела – гликопротеиды; – свертывание крови и остановка кровотечения происходит с участием белка крови фибриногена; – фагоциты содержат в цитоплазме протеолитические ферменты, которые являются белками. 4. Транспортная: – транспортные белки клеточных мембран переносят углеводы, аминокислоты, соли; – белок гемоглобин переносит О2 и СО2 ; – альбумины переносят билирубин, желчные кислоты, стероидные гормоны, гормоны щитовидной железы, лекарства. – глобулины переносят липиды, витамины, ионы железа и меди, гормоны. 5. Регуляторная: гормоны и БАВ являются белками - инсулин, адреналин, глюкагон, тироксин, витамины. 6. Энергетическая: при окислении 1 г белка выделяется 16,7 кДж (4,0 ккал) энергии. 6. Обмен углеводов. Функции. Основные этапы обмена углеводов: 1. Расщепление поступающих с пищей полисахаридов (крахмал, клетчатка и гликоген) и дисахаридов (лактоза - в молоке, мальтоза — в злаках, сахароза — тростниковый сахар) до моносахаридов (глюкоза, фруктоза, галактоза). 2. Всасывание моносахаридов из кишечника в кровь. 3. Синтез и распад гликогена в тканях, прежде всего в печени. 4. Обмен моносахаридов в тканях. Суточная потребность взрослого человека в углеводах 4-8 г/кг (0,5 кг). Из них: 70% углеводов окисляется в тканях до конечных продуктов – воды и углекислого газа; 25% превращается в жир и депонируется в жировой ткани; 4 5% превращается в гликоген — резервный углевод организма и депонируется в печени и мышцах. Синтез гликогена из глюкозы в печени – гликогенез. Распад гликогена до глюкозы – гликогенолиз. В печени возможно образование углеводов из продуктов их распада (пировиноградной или молочной кислоты), а также из продуктов распада жиров и белков (кетокислот) - гликонеогенез. Гликогенез, гликогенолиз и гликонеогенез — взаимосвязанные процессы, обеспечивающие оптимальный уровень сахара крови. В мышцах так же синтезируется гликоген. Распад гликогена - источник энергии мышечного сокращения. При распаде мышечного гликогена образуются пировиноградная и молочнаяй кислоты (гликолиз). В фазе отдыха из молочной кислоты в мышечной ткани происходит ресинтез гликогена. Регуляция углеводного обмена. Снижает уровень глюкозы в крови инсулин. Повышают – глюкагон, адреналин, глюкокортикоиды, гормон роста, тироксин. Функции углеводов: 1. Энергетическая: углеводы обеспечивают 60 % энергозатрат. При окислении 1 г углеводов выделяется 16,7 кДж (4,0 ккал) энергии. 2. Пластическая: – кости и хрящи содержат сложные углеводы – гликопротеиды; – клеточные мембраны и органоиды клетки содержат полисахарид - гиалуроновую кислоту; – ДНК, РНК и АТФ содержат моносахариды рибозу и дезоксирибозу; – соединительная ткань и синовиальная жидкость содержат полисахариды гликозаминогликаны (гиалуроновая кислота, хондроитин-сульфаты). 3. Защитная: – слизь (содержит мукополисахариды) защищает слизистую оболочку ЖКТ, воздухоносных путей от механических и химических воздействий, проникновения патогенных микробов; – антитела являются гликопротеидами; – гепарин (полисахарид) предохраняет кровь от свертывания; 4. Регуляторная: – клетчатка (растительный полисахарид) вызывает механическое раздражение слизистой оболочки желудка и кишечника, регулируя перистальтику; – глюкоза участвует в регуляции осмотического давления и поддержании гомеостаза; 5. Специфические функции: – специфичность групп крови определяют агглютинины, которые являются гликопротеидами. 7. Обмен жиров. Функции. Поступивший с пищей жир в ЖКТ расщепляется на глицерин и жирные кислоты, которые всасываются в лимфу. В организме из этих продуктов синтезируются собственные липиды. Конечные продукты обмена жиров – углекислый газ и вода. Непредельные жирные кислоты - линолевая, линоленовая и арахидоновая, должны поступать в организм в готовом виде, так как не синтезируются в нем. Их источник - растительные масла. С жирами в организм поступают растворимые в них витамины - A, D, Е. 5 Суточная потребность взрослого человека 1-1,5 г/кг (70—80 г, детей 3—10 лет — 26—30 г). Функции липидов: 1. Структурная или пластическая: – входят в состав клеточного ядра, цитоплазмы, мембраны в виде фосфолипидов и гликолипидов; – жиры являются источником синтеза стероидных гормонов; – участвуют в синтезе тромбопластина, миелина нервной ткани, желчных кислот, витамина D. 2. Энергетическая: – обеспечивают 25—30% всей энергии, при окислении 1 г жира выделяется 37,7 кДж (9,0 ккал) энергии. 3. Защитная: защищают органы от повреждений (жировое тело глазницы, жировая капсула почки, большой сальник брюшной полости). 4. Функция запасания питательных веществ (жировое депо): подкожная клетчатка, большой и малый сальник, печень и мышцы. 5. Транспортная: перенос жирорастворимых витаминов. 6. Терморегуляционная: предохраняют организм от потери тепла. 7. Источник эндогенной воды: при окислении 100 г жира выделяется 107 мл Н2О. 8. Водно-солевой обмен. Вода составляет: до 70 % массы тела, у новорожденного примерно 75 %. При недостатке воды нарушается метаболизм. Потеря 10% воды дегидратация (обезвоживание), 20% - смерть. Без воды человек может прожить не боле 7 суток. Функции воды: 1. Гомеостатическая: основа всех жидкостей внутренней среды. 2. Метаболическая: универсальный растворитель, среда для биохимических реакций. Может быть конечным продуктом этих реакций. 3. Транспортная: переносит растворенные в ней вещества. 4. Терморегуляторная: при потоотделении происходит охлаждение организма путем испарения жидкости. 5. Экскреторная: растворяет конечные продукты обмена веществ, способствует их выделению почками и другими органами выделения. Минеральный обмен. Калий и натрий участвуют в регуляции рН, осмотического давления, объема жидкости, участвуют в формировании биоэлектрических потенциалов. Суточная потребность калия 2-4 г, натрия – 4-6 г. Хлор участвуют в регуляции рН, водно-солевого баланса, является компонентом соляной кислоты желудочного сока. Суточная потребность 4-6 г. Кальций принимает участие в процессах возбуждения, синаптической передачи, мышечного сокращения, сердечной деятельности, участвует в свертывании крови, влияет на проницаемость клеточных мембран, формирует структурную основу костного скелета. Суточная потребность для взрослого 0,8–1,2 г. Фосфор входит в состав АТФ. Фосфаты кальция составляют основу костей. Соли фосфорной кислоты являются компонентами буферных систем. Суточная потребность 1,2 г. 6 Железо необходимо для транспорта кислорода (в составе гемоглобина) и для окислительных реакций (цитохромы митохондрий). Суточная потребность 10—30 мг. Йод участвует в построении гормонов щитовидной железы. Суточная потребность 100—150 мкг (1г = 1·10-6 мкг). Фтор стимулирует кроветворение, реакции иммунитета, предупреждает развитие старческого остеопороза. Суточная потребность 0,5—1,0 мг. Магний является катализатором внутриклеточного углеводного обмена. Снижает возбудимость нервной системы и сократительную активность скелетных мышц, способствует расширению кровеносных сосудов, уменьшению ЧСС и снижению АД. Суточная потребность около 0,4 г. 9. Витаминный обмен. Витамины – это органические вещества пищи, которые выполняют регуляторную роль в обмене веществ. В пище находятся в готовом виде, или в форме провитаминов, из которых в организме образуются витамины. Авитаминоз – патологическое состояние, возникающее в результате острого дефицита витаминов. Гиповитаминоз – болезненное состояние, возникающее при витаминной недостаточности. Гипервитаминоз – острое расстройство в результате интоксикации сверхвысокой дозой одного или нескольких витаминов (содержащихся в пище или витаминсодержащих препаратах). Причины: – эндогенные (нарушение всасывания, транспорта и т. д.); – экзогенные (недостаточное или чрезмерное поступление витаминов в организм). Экзогенные авитаминозы – алиментарные (лечение – витамины через рот). Эндогенные авитаминозы – вторичные (лечение – парентеральное введение витаминов в организм). Отсутствие или недостаток определенного витамина вызывает свойственное лишь отсутствию данного витамина заболевание. Например: авитаминоз витамина А – «куриная слепота»; D – рахит; В1 – «бери-бери». По растворимости: – водорастворимые (витамины группы В, витамины С и Р); – жирорастворимые (витамины A, D, Е, К). 10. Энергетический баланс. Основной обмен. Энергетический баланс – соотношение между расходом энергии и поступлением ее за счет пищи. Различают 3 вида энергетического баланса: 1. Энергетическое равновесие - расход энергии соответствует ее поступлению. Является физиологичным для здорового взрослого человека; 2. Отрицательный энергетический баланс - расход энергии превышает энергопоступление. Наблюдается при голодании. 3. Положительный энергетический баланс - превышение энергетической ценности пищевого рациона над расходом энергии. Является физиологичным для детей, беременных, кормящих женщин и т.д. Энергетически избыточное питание - главный фактор возникновения: – избыточной массы тела - увеличение нормальной массы на 5-10%; 7 – алиментарного ожирения - увеличение свыше 10%. Ожирение по степени выраженности классифицируется на 4 степени: I степень - избыток массы тела составляет 10 - 30%, II степень - 30-50%, III степень – 50-100%, IV степень - 100% и более. Выраженное ожирение является фактором риска и способствует раннему проявлению и прогрессированию атеросклероза и ишемической болезни сердца, сахарного диабета, артериальной гипертензии, желчнокаменной болезни и других заболеваний. Энергетический баланс организма рассчитывается как разность прихода и расхода энергии. Приход энергии определяется расчетом калорической ценности пищевых веществ. Расход энергии (общий обмен) складывается из: — основного обмена; — специфически – динамического действия пищи (СДДП); — рабочей прибавки к основному обмену. Основной обмен — минимальное количество энергии, необходимое для поддержания нормальной жизнедеятельности организма и температуры тела в состоянии полного психического и физического покоя. Определяется основной обмен при помощи специальных приборов утром, натощак (через 14-16 час после последнего приема пищи) в положении лежа, при полном расслаблении мышц, в условиях температурного комфорта (18—20° С). Человек в этих условиях расходует примерно 1 ккал на 1 кг веса в час. Энергия при этом расходуется на: – клеточный метаболизм, – кровообращение, – дыхание, – выделение, – поддержание температуры тела, – работу нервных центров, – секрецию желез. Задание: рассчитать свой основной обмен по формуле Харриса-Бенедикта. Какие еще существуют способы рассчета основного обмена? 11. Теплопродукция — химическая терморегуляция. Теплоотдача — физическая терморегуляция. Нейрогуморальные механизмы теплообразования и теплоотдачи. Теплообмен – обмен тепловой энергией между организмом и окружающей средой. Один из показателей теплообмена - температура тела, которая зависит от образования тепла (химическая терморегуляция), и отдачи тепла в окружающую среду (физическая терморегуляция). Постоянство температуры тела называется изотермией. Температура тела человека. – в подмышечной впадине 36—37°С (минимальная ночью, максимальная днем); – в печени 38 – 38,5°С; – в прямой кишке 37 – 37,5° С (колеблется в пределах 4 – 5° С в зависимости от наличия каловых масс, кровенаполнения ее слизистой, в зависимости от овуляции у женщин). Химическая терморегуляция. 8 Осуществляется за счет изменения уровня обмена веществ, что ведет к повышению или понижению образования тепла в организме. Суммарная теплопродукция складывается из теплоты, выделяющейся в ходе реакций обмена веществ, и теплоты, образующейся при расходовании АТФ на выполнение работы. В мышцах при сокращении образуется около 60% тепла (сократительный термогенез), в печени — 30% (несократительный термогенез). Физическая терморегуляция. Если температура тела превышает температуру среды, то тело будет отдавать тепло в среду. Отдача тепла в окружающую среду осуществляется излучением, теплопроведением, конвекцией и испарением. Излучение: потеря тепла посредством излучения инфракрасных волн длиной от 760 нм. Проведение: передача тепла при контакте с холодным предметом. Конвекция: потеря тепла путём переноса движущимися частицами воздуха или воды. Возрастает при ветре. В воде отдача тепла больше, чем на воздухе. Испарение: диффузия воды через кожу и слизистую оболочку дыхательных путей (700 – 850 мл воды в день: 300 – 350 мл – с дыхательных путей, 400 – 500 мл – с поверхности кожи); потеря тепла 12–16 ккал/час. При тяжелой физической работе в условиях высокой температуры среды потоотделение может достигать 10–12 л/сут. Терморегуляция - это совокупность физиологических процессов, направленных на поддержание относительного постоянства температуры ядра в условиях изменения температуры среды с помощью регуляции теплоотдачи и теплопродукции. Терморегуляция направлена на предупреждение нарушений теплового баланса организма или на его восстановление, если такие нарушения уже произошли. Информация о температуре приходит от периферических и центральных терморецепторов по афферентным нервам к центру терморегуляции–гипоталамусу. Этот центр обрабатывает поступившую информацию и посылает команды эффекторам (исполнительным органам), которые обеспечивают изменение теплопродукции и теплоотдачи. Терморецепторы расположены в коже, скелетных мышцах, кровеносных сосудах, во внутренних органах, в дыхательных путях, в ЦНС. Механизмы регуляции температуры: 1) поведенческие (поиск комфортных температурных условий); 2) вегетативные (расширение или сужение кожных сосудов; потоотделение; тепловая одышка; изменение тонуса мышц – дрожь; изменение интенсивности метаболизма); 3) гуморальные – гормоны щитовидной железы (тироксин) и надпочечников (глюкокортикоиды, адреналин) увеличивают интенсивность окислительных процессов (гликолиз, гликогенолиз, липолиз) в скелетных мышцах, печени – теплообразование увеличивается. Адреналин суживает периферические сосуды, что приводит к снижению теплоотдачи. При понижении температуры окружающей среды происходит рефлекторное возбуждение гипоталамуса. Повышение его активности стимулирует гипофиз, который увеличивает выделение тиреотропина и кортикотропина, повышающих активность щитовидной железы и надпочечников. Гормоны данных желез стимулируют теплопродукцию. 9 Лекция № 43—44 «Анатомия и физиология выделительной системы» 1. Процесс выделения. Органы, выполняющие выделительные функции. Этапы процесса выделения. Выделение (экскреция) — процесс освобождения организма от конечных продуктов метаболизма, избытка воды, минеральных, питательных, чужеродных и токсичных веществ, а также тепла. Конечные продукты метаболизма – это углекислый газ, вода, азотсодержащие вещества (аммиак, мочевина, креатинин, мочевая кислота). Углекислый газ и вода образуются при окислении углеводов, жиров и белков и выделяются из организма в свободном виде и в виде бикарбонатов. Азотсодержащие продукты образуются при распаде белков и нуклеиновых кислот. Аммиак образуется при окислении белков и удаляется из организма после соответствующих превращений в печени в виде мочевины (25-35 г/сут) и солей аммония (0,3-1,2 г/сут). В мышцах при распаде креатинфосфата образуется креатин, который после дегидратации превращается в креатинин (до 1,5 г/сут) и в такой форме удаляется из организма. При распаде нуклеиновых кислот образуется мочевая кислота. В процессе окисления питательных веществ образуется тепло, избыток которого выделяется во внешнюю среду. Органы выделения: почки, легкие, кожа, пищеварительный тракт. Снижение функции одного из выделительных органов (при повреждениии, заболевании) сопровождается усилением функции других (например, при усиленном потоотделении уменьшается диурез; при уменьшении экскреции азотистых соединений с мочой (при заболеваниях почек) увеличивается их удаление через легкие, кожу, пищеварительный тракт). Почки выделяют азотсодержащие вещества, воду, избыток минеральных веществ (натрий, калий, фосфаты), избыток питательных веществ и чужеродные вещества. Легкие выделяют 90% углекислого газа, воду, газообразные вещества, попавшие или образующиеся в организме (алкоголь, эфир, хлороформ, газы автотранспорта и промышленных предприятий, ацетон, мочевина, продукты метаболизма сурфактанта). При нарушении функции почек усиливается выделение мочевины с секретом желез дыхательных путей (из мочевины образуется аммиак, что приводит к появлению специфического запаха из рта). Железы пищеварительного тракта выделяют избыток кальция, билирубин, желчные кислоты, холестерол и его производные, соли тяжелых металлов, лекарственные вещества (морфин, хинин, салицилаты), воду (100-200 мл), мочевину и мочевую кислоту. Кожа обеспечивает отдачу организмом тепла в окружающую среду. Через потовые железы выделяется вода, соли натрия, калия, кальция, мочевина (5-10% от общего выводимого из организма ее количества), мочевая кислота, углекислый газ (около 2%). Через сальные железы с кожным салом выводится вода, холестерол, продукты обмена половых гормонов, кортикостероидов. 2. Почки—строение, оболочки, фиксирующий аппарат. Топография почек. Кровоснабжение почки. Строение нефронов, их виды. Почка (ren) - парный паренхиматозный орган. Расположены забрюшинно в поясничной области по обе стороны от позвоночного столба, на уровне XI грудного – 10 III поясничного позвонков. Правая почка расположена несколько ниже левой, так как сверху граничит с печенью. На верхнем полюсе почки лежит надпочечник. Правая почка граничит спереди с печенью и правым изгибом ободочной кишки, медиально – с нисходящей частью двенадцатиперстной кишки. Левая почка граничит спереди с желудком, поджелудочной железой и с петлями тощей кишки, латерально - с селезенкой и левым изгибом ободочной кишки. Фиксирующий аппарат почки: почечное ложе, почечная ножка, оболочки почки, внутрибрюшное давление. Почечное ложе образовано мышцами: диафрагмой, квадратной мышцей поясницы, поперечной мышцей живота и большой поясничной мышцей. Почечная ножка состоит из почечной артерии, вены, ветвей почечного нервного сплетения, лимфатических сосудов, лоханки, переходящей книзу в мочеточник. Все эти образования лежат в воротах почки. Оболочки почки: 1) фиброзная капсула — тонкая пластинка соединительной ткани, в норме легко отделяется от вещества почки; 2) жировая капсула – расположена кнаружи от фиброзной, проникает через почечные ворота в почечную пазуху. Наиболее выражена на задней поверхности почки, где образуется околопочечное жировое тело. 3) почечная фасция – расположена кнаружи от жировой капсулы, охватывает почку в виде открытого книзу мешка, посредством тяжей волокнистой соединительной ткани соединяется с фиброзной капсулой почки. Размеры почки у взрослого человека: длина – 10-12 см, ширина – 5-6 см, толщина – до 4 см, масса – 120-200 г. У почки различают две выпуклые поверхности – переднюю и заднюю, два края – выпуклый латеральный и вогнутый медиальный. На медиальном крае находится углубление – почечные ворота, которые ведут в почечную пазуху. Почечная пазуха содержит большие и малые чашки, почечную лоханку, начало мочеточника, кровеносные и лимфатические сосуды, нервы. На продольном разрезе почки выделяют 2 слоя: – наружный – корковое вещество (5-7 мм), – внутренний – мозговое вещество (2,5 см). Корковое вещество в виде столбов (колонки Бертини) глубоко проникает в мозговое вещество. Состоит из: – почечных телец; – проксимальных и – дистальных извитых канальцев нефронов. Мозговое вещество почечными столбами делится на 10 - 15 почечных пирамид. Пирамида основанием обращена к корковому веществу, верхушкой–почечным сосочком – в сторону почечной пазухи. Почечная пирамида состоит из: – прямых канальцев (петля нефрона, Генле); – собирательных трубочек. 11 Собирательные трубочки сливаются, образуя в области почечного сосочка 15— 20 сосочковых протоков, которые открываются на поверхности сосочка сосочковыми отверстиями. Каждый сосочек или несколько сосочков охвачены малой чашкой. Малые чашки, сливаясь, образуют 2-3 большие почечные чашки, которые соединяются и формируют почечную лоханку. Лоханка — это воронкообразная, сплющенная спереди назад полость. Постепенно суживаясь книзу, в области ворот почки переходит в мочеточник. Малые и большие почечные чашки, почечная лоханка и мочеточник составляют мочевыводящие пути. Стенки лоханки, больших и малых почечных чашек, мочеточника состоят из слизистой, мышечной и наружной адвентициальной оболочки. Структурно-функциональной единицей почки является нефрон. В нефроне выделяют четыре отдела: 1) почечное (Мальпигиево) тельце; 2) извитой каналец I порядка (проксимальный извитой каналец); 3) петлю нефрона (Генле); 4) извитой каналец II порядка (дистальный извитой каналец). Почечное тельце расположено в корковом веществе почки и состоит из сосудистого клубочка, окруженного капсулой Шумлянского — Боумена. Капсула – это двустенная чаша со щелевидным пространством внутри. Это пространство сообщается со следующим отделом нефрона, проксимальным извитым почечным канальцем. Клетки, выстилающие внутренний листок капсулы Шумлянского—Боумена, получили название «подоциты». Сосудистый клубочек это сеть капилляров. Кровь в нее попадает по приносящей артериоле, а оттекает в выносящую артериолу. Подоциты и эндотелий капилляров сосудистого клубочка имеют общую базальную мембрану. Все вместе они образуют барьер, через который из просвета капилляров в просвет капсулы Шумлянского—Боумена происходит фильтрация плазмы крови. Проксимальный извитой каналец расположен в корковом веществе. Опускаясь в мозговое вещество, он переходит в петлю Генле. Петля Генле состоит из нисходящей, восходящей частей и изгиба между ними – колена. Петля Генле возвращается в корковое вещество и переходит в дистальный извитой каналец. Дистальный извитой каналец впадает в начальный отдел мочевыводящих путей — собирательную трубочку. Кровоснабжение почки. В течение 1 сут через почки весь объем крови проходит до 300 раз. Почечная артерия отходит от брюшной аорты. В воротах почки она разветвляется на более мелкие артерии. Конечные их ветви называют приносящими артериолами. Каждая из данных артериол входит в капсулу Шумлянского—Боумена, где распадается на капилляры и образует сосудистый клубочек — первичную капиллярную сеть почки. Капилляры первичной сети собираются в выносящую артериолу, диаметр которой в два раза меньше диаметра приносящей («чудесная сеть почки»). Выносящая артериола вновь распадается на сеть капилляров, оплетающих канальцы всех отделов нефрона, образуя вторичную капиллярную сеть. Капилляры, оплетающие канальцы, сливаются и образуют венулы, которые, сливаясь, формируют почечную вену. 12 В почке человека различают два вида нефронов: - корковые - 80 % их Мальпигиево тельце находится в наружной зоне коры; - юкстамедуллярные - 20 % их Мальпигиево тельце расположено на границе с мозговым веществом; приносящая артериола по диаметру равна выносящей. Эти нефроны функционируют при кровопотере, снижении АД. Снижение АД ведет к нарушению фильтрации плазмы крови в почках и к отравлению организма конечными продуктами белкового обмена. Фильтрация возможна при давлении в почечных капиллярах не менее 70 мм рт. ст. Регулирует давление ЮГА, при снижении АД вырабатывает ренин. Ренин активирует ангиотензиноген (одна из фракций глобулинов крови) и превращает его в ангиотензин. Ангиотензин оказывает сосудосуживающее действие, то есть повышает АД. Ангиотензин также повышает выработку альдостерона корой надпочечников (задерживает натрий) и активирует симпатическую нервную систему (уменьшает диурез), все это ведет к еще большему повышению АД. Данный механизм получил название: РЕНИН-АНГИОТЕНЗИН -АЛЬДОСТЕРОНОВАЯ СИСТЕМА Почки за счет ЮГА выполняют гомеостатическую функцию, направленную на поддержание важнейших констант организма: постоянства объёма циркулирующей крови, межклеточной жидкости, осмотического давления крови и рН. ЮГА состоит из 3 типов клеток: 1) юкстагломерулярные – находятся в гладкомышечном слое приносящей и выносящей артериол, работают как барорецепторы, а также выделяют 90% ренина; 2) клетки плотного пятна – находятся в стенке дистального канальца, прилегающего к сосудистому клубочку, работают как осмо- и хеморецепторы (реагируют на изменение концентрации натрия); выделяют 5% ренина; 3) юкставаскулярные клетки – находятся в треугольнике между артериолами и клетками плотного пятна, выделяют 5% ренина. Функции почек. 1) Удаление из организма продуктов метаболизма, избытка воды и ионов, лекарственных препаратов. 2) Участвуют в регуляции АД, секретируя ренин. 3) Участвуют в эритропоэзе, синтезируя эритропоэтин. 4) Регуляция солевого состава. 5) Регуляция кислотно-основного равновесия крови. 3. Мочеточники, мочевой пузырь — расположение, строение. Мочеточник, ureter, — парный полый орган, длиной 30—35 см. Начинается от почечной лоханки, заканчивается устьем на слизистой оболочке мочевого пузыря. Служит для постоянного отведения мочи из почечной лоханки в мочевой пузырь. В нем различают брюшную, тазовую и внутристеночную части (в стенке мочевого пузыря). Слизистая оболочка собрана в продольные складки, выстлана многорядным переходным эпителием, содержит эластические волокна (может растягиваться до 8 см). Мышечная оболочка состоит из продольных и циркулярных волокон. Благодаря ее перистальтике моча поступает в мочевой пузырь. Мочеточники обладают автономной ритмичной моторной функцией. Генератором ритмических сокращений мочеточника является пейсмейкер(водитель ритма), расположенный в 13 области лоханочно-мочеточникового соустья. Ритм сокращений меняется в зависимости от положения тела, скорости образования мочи, состояния нервной системы, раздражения мочевыводящих путей. Мочевой пузырь, vesica urinaria – непарный полый орган для накопления мочи, объем 500-700 мл. Когда мочевой пузырь пуст, он лежит целиком в полости малого таза, при наполнении мочевого пузыря мочой верхняя часть его поднимается выше лобка, доходя в случаях сильного растяжения до уровня пупка. Передней стенкой мочевой пузырь прилежит к лобковому симфизу, от которого отделен рыхлой клетчаткой. Задняя стенка у мужчин граничит с прямой кишкой, семенными пузырьками и конечными частями семявыносящих протоков, а у женщин — с влагалищем и маткой. У мужчин к верхней поверхности пузыря прилежат петли кишок, у женщин — передняя поверхность матки. Части пузыря: – дно (суживаясь, переходит в шейку, фиксировано связками, образующимися за счет фасции таза, а у мужчины также сращением с предстательной железой), – тело, – верхушку (прилежит к нижней части передней стенки живота; от верхушки к пупку по задней поверхности передней брюшной стенки идет фиброзный тяж, срединная пупочная связка). Стенка пузыря состоит из слизистой, мышечной и наружной оболочек (серозная – на задней стенке и верхушке, адвентициальная – на остальных частях пузыря). Слизистая оболочка покрыта переходным эпителием, содержит слизистые железы и лимфатические фолликулы. При пустом пузыре образует складки, которые при растяжении пузыря исчезают. В нижней части пузыря имеется отверстие, ведущее в мочеиспускательный канал. Позади отверстия находится треугольной формы гладкая площадка – треугольник пузыря. Слизистая оболочка треугольника срастается с подлежащим мышечным слоем и никогда не образует складок. Вершина треугольника обращена к внутреннему отверстию мочеиспускательного канала, а на углах основания находятся отверстия мочеточников. Мышечная оболочка имеет три слоя, которые составляют общую мышцу мочевого пузыря, уменьшающую при своем сокращении его полость и изгоняющую из него мочу (m. detrusor urinae — изгоняющий мочу). 4. Мочеиспускательный канал женский и мужской. Мочеиспускательный канал, uretra, у мужчин служит для выведения мочи и спермы. Женский мочеиспускательный канал короче и шире мужского, служит для выведения мочи. Мужской мочеиспускательный канал, urethra masculina, начинается от внутреннего отверстия мочеиспускательного канала — в области шейки мочевого пузыря, заканчивается наружным отверстием мочеиспускательного канала — на головке полового члена. Длина 15 - 22 см, ширина 5 — 7 мм. Выделяют три части: простатическую, перепончатую и губчатую. Простатическая часть (3 см) проходит через одноименную железу. Здесь расположен семенной холмик, на котором открываются семявыбрасывающие протоки. Сбоку от семенного холмика находятся отверстия выводных протоков простатических желез. Перепончатая часть (1—1,5 см) – от простаты до места вхождения в губчатое тело полового члена. Этот отдел окружен и плотно фиксирован мышцами и фасциями 14 промежности. Губчатая часть проходит в губчатом теле полового члена. Мужской мочеиспускательный канал имеет два сфинктера: – внутренний — сфинктер мочевого пузыря, расположен в его шейке, гладкомышечный, непроизвольный; – наружный — сфинктер мочеиспускательного канала — одноименная мышца промежности, охватывает перепончатую часть уретры, произвольный. Сужения: в области внутреннего и наружного сфинктеров, а также в области наружного отверстия мочеиспускательного канала. Расширения: в простатической части, в корне полового члена (луковица) и в его головке (ладьевидная ямка). Женский мочеиспускательный канал. Длина 2,5 —3,5 см, диаметр 8—12 мм. Начинается в области шейки мочевого пузыря внутренним отверстием и заканчивается наружным отверстием, открывающимся в преддверие влагалища на 2 см ниже клитора. Передняя стенка уретры расположена кзади от лобкового симфиза; задняя стенка срастается с передней стенкой влагалища. Проходит через мышцы и фасции промежности, образующие наружный сфинктер. В стенке мочеиспускательного канала различают слизистую, мышечную и адвентициальную оболочки. Слизистая оболочка имеет продольные складки. 5. Механизмы образования мочи. Регуляция мочеобразования и мочевыделения. Процесс образования и выделения мочи называют диурезом; он протекает в три фазы: фильтрации, реабсорбции и секреции. В сосудистый клубочек почечного тельца кровь попадает из приносящей артериолы. Гидростатическое давление крови в сосудистом клубочке — 70 мм рт. ст. в просвете капсулы Шумлянского – Боумена — 30 мм рт. ст. Внутренняя стенка капсулы Шумлянского – Боумена плотно срастается с капиллярами сосудистого клубочка. Подоциты и эндотелиоциты имеют общую базальную мембрану. Между клетками капсулы и капилляра остаются небольшие пространства. Возникает подобие мельчайшей решетки. При этом артериальная кровь протекает через капилляры клубочка медленно, что способствует переходу ее компонентов в просвет капсулы. Совокупность повышенного гидростатического давления в капиллярах и пониженного давления в просвете капсулы Шумлянского – Боумена, медленный ток крови и особенность строения стенок капсулы и клубочка создают благоприятные условия для фильтрации плазмы – перехода жидкой части крови в просвет капсулы. Образующийся фильтрат собирается в просвете капсулы Шумлянского – Боумена и носит название первичной мочи. Первичная моча отличается от плазмы крови отсутствием в ней молекул белков, которые из-за своих размеров не могут пройти через стенку капилляров в капсулу. В первичной моче содержатся продукты обмена веществ (мочевина, мочевая кислота и пр.), а также необходимые для организма вещества (аминокислоты, глюкоза, витамины, соли и др.), которые необходимо вернуть в кровь. Первичная моча из капсулы поступает в канальцы нефрона, где осуществляется реабсорбция. Канальцевая реабсорбция это транспорт веществ из первичной мочи в кровь. Эпителиальные клетки всасывают обратно из просвета канальцев во вторичную 15 капиллярную сеть глюкозу, аминокислоты, витамины, ионы Na+, К+, Сl-, HCO3 и др. Для этих веществ на мембране клеток существуют специальные белки – переносчики. Всасывание воды происходит пассивно, по градиенту осмотического давления, которое зависит от реабсорбции ионов натрия и хлора. В норме реабсорбируется около 99 % объема первичной мочи. Канальцевая секреция – это активный транспорт эпителиальными клетками некоторых веществ из крови в просвет канальца. Секреция идет против градиента концентрации и требует затраты энергии АТФ. Таким образом могут удаляться из крови красители, антибиотики и другие лекарства, аммиак, ионы К+, Н+. В результате реабсорбции и секреции из первичной мочи образуется вторичная, или конечная моча. Из 130—200 л первичной мочи в течение 1 сут образуется и выводится из организма около 1,0 – 1,5 л вторичной мочи. -----------------------------------------------------------------------------------------------------------Полиурия (увеличение объема мочи) – прием больших количеств жидкости, болезни почек, сахарный и несахарный диабет. Олигурия (уменьшение объема мочи менее 500— 600 мл/сут) – при ограниченном приеме жидкости, болезнях почек, при рвоте, поносе, повышенном потоотделении. Плотность мочи может колебаться в пределах 1,002 - 1,040 г/мл в зависимости от количество поступившей в организм воды и внепочечных потерь воды. рН мочи у здорового человека зависит от характера питания. При смешанном питании рН 5,5–6,5; при мясном рационе рН меньше 5; при растительном – рН более 7. Цвет мочи в норме соломенно-желтый за счет уробилина. Интенсивность окраски зависит от плотности мочи – чем выше плотность, тем темнее моча. Изменение цвета мочи наблюдается при некоторых заболеваниях и может быть использовано в диагностических целях. Свежевыделенная моча у здоровых людей прозрачна, при стоянии мутнеет. Химический состав мочи. Важнейшие компоненты мочи Содержание в суточном объеме мочи, (г/сутки) Органические соединения: Мочевина Мочевая кислота Креатинин Аминокислоты Неорганические соединения Натрий Калий Кальций Магний Аммоний Хлориды 20-35 0,5 — 1 1-2 <1 3-6 1,5-3 0,1-0,2 0,1-0,2 0,5-0,9 5-9 Патологические компоненты мочи. Белок (протеинурия) появляется при увеличение проницаемости стенки 16 капилляров сосудистого клубочка и капсулы Шумлянского-Боумена. Альбумины крови подвергаются фильтрации и оказываются в составе мочи. Наблюдается при болезнях почек. Глюкоза (глюкозурия) появляется при увеличении ее концентрации в крови (до 10 ммоль/л - при сахарном диабете), так как белки-переносчики не справляются с возросшим количеством глюкозы, поступающей из крови в первичную мочу, и часть глюкозы остается во вторичной моче. Такая разновидность глюкозурии называется гипергликемическая глюкозурия. При заболеваниях почек не происходит полноценного обратного всасывания, и часть глюкозы выделяется из организма с мочой. Это почечная глюкозурия. Кетоновые тела (кенонурия) наблюдается при усиленном использовании жира в качестве источника энергии (при сахарном диабете, голодании, продолжительной физической работе). Кетоновые тела (ацетоуксусная кислота, ßоксимасляная кислота) являются промежуточными метаболитами распада жира. Кровь (гематурия) – в моче обнаруживаются эритроциты при воспалительных процессах в мочевыделительной системе или при её травматических повреждениях. После центрифугирования мочи получают надосадочную жидкость, которую используют под микроскопом. Эпителиальные клетки канальцев почек – не больше 3 в поле зрения. Лейкоциты – не больше 3 в поле зрения. Выше 5 – 6 (лейкоцитурия); выше 60 (пиурия) – признаки воспалительных заболеваний почек или мочевыводящих путей. Регуляция мочеобразования. Количество образуемой мочи и ее состав зависят от времени суток, внешней температуры, количества выпитой воды и состава пищи, от уровня потоотделения, мышечной работы. Влияние ВНС. Симпатический отдел: – сужение сосудов почек, снижение скорости клубочковой фильтрации; уменьшение мочеобразования; – повышение реабсорбции натрия и воды, уменьшение диуреза. Парасимпатический отдел: – увеличение мочеобразования. Гормональная регуляция. Антидиуретический гормон (вазопрессин — гормон задней доли гипофиза) увеличивает реабсорбцию воды в почечных канальцах и уменьшает диурез. Альдостерон (гормон коры надпочечников) – увеличивает реабсорбцию ионов Na+ и воды, усиливает секрецию К+ – уменьшает диурез. Адреналин (гормон мозгового вещества надпочечников) – вызывает уменьшение мочеобразования. Механизм мочеиспускания. Мочевой пузырь заполняется мочой примерно до 400 мл без существенного изменения внутрипузырного давления. При дальнейшем накоплении мочи давление в нем начинает нарастать и, когда оно достигает 15 — 16 см вод. ст., возникает раздражение рецепторов его слизистой и мышечной оболочек. Далее включение того или иного механизма мочеиспускания зависит от 17 возраста человека и его индивидуальных особенностей. У детей до 2 лет мочеиспускание контролируется ВНС. При раздражении рецепторов пузыря по афферентным волокнам импульсы передаются в спинномозговой центр мочеиспускания (II—IV крестцовые сегменты). Этот центр вызывает опорожнение мочевого пузыря – сокращается m.detrusor vesicae и расслабляется внутренний сфинктер. В коре головного мозга пока не сформирован центр регуляции мочеиспускания. С двухлетнего возраста в коре лобных долей формируется центр мочеиспускания, который позволяет сознательно на время задержать мочеиспускание или, наоборот, его осуществить, даже когда мочевой пузырь не наполнен. Импульсы из лобных долей направляются к наружному произвольному сфинктеру, состоящему из поперечнополосатых мышечных волокон. Задержать мочеиспускание на очень длительный срок невозможно. При критическом переполнении мочевого пузыря включается защитный рефлекс — расслабление всех сфинктеров и опорожнение мочевого пузыря. Данный защитный рефлекс предохраняет стенки пузыря от чрезмерного растяжения, застаивания мочи и забрасывания ее в мочеточники и почечные лоханки. Непроизвольное мочеиспускание у детей старшего возраста и у взрослых, а также ночное недержание мочи (энурез) свидетельствуют о поражении нервной системы и требуют специального обследования и лечения. При патологии органов мочевыделительной системы возможно образование камней в чашечно-лоханочной системе почек и мочеточниках, развитие воспалительных заболеваний и последующее развитие почечной недостаточности. 18