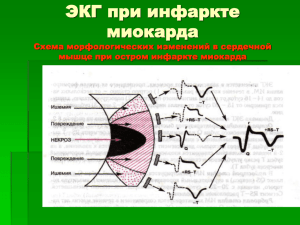
Министерство здравоохранения Республики Беларусь УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ «ГРОДНЕНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» 2-я кафедра внутренних болезней В.Н. ВОЛКОВ Д.Г. КОРНЕЛЮК ОСНОВЫ АНАЛИЗА ЭКГ Пособие для студентов лечебного, педиатрического, медико-психологического, медико-диагностического факультетов, врачей-интернов и клинических ординаторов Гродно ГрГМУ 2015 УДК 616.12-073.7(075.8) ББК 53.4 В 67 Рекомендовано Центральным научно-методическим советом УО ГрГМУ (протокол № 96 от 15.05.2015 г.). Авторы: доцент 2-й кафедры внутренних болезней, к.м.н. В. Н. Волков; ассистент 2-й кафедры внутренних болезней, к.м.н. Д. Г. Корнелюк. Рецензент: зав. каф. пропедевтики внутренних болезней, доцент, к.м.н. Т.П. Пронько. Волков, В.Н. Основы анализа ЭКГ: пособие для студентов лечебного, педиатрического, медикопсихологического, медико-диагностического факультетов, врачей-интернов и клинических ординаторов / В.Н. Волков, Д.Г. Корнелюк. – Гродно: ГрГМУ, 2015. ISBN 978-985-558-528-3 В пособии изложены современные данные о электрофизиологических основах электрокардиографии, методах регистрации, характеристиках зубцов и интервалов нормальной ЭКГ. Приведены электрокардиографические критерии гипертрофии отделов сердца, нарушений ритма и проводимости, синдромов предвозбуждения желудочков, слабости синусового узла и парасистолии. Рассмотрены вопросы формирования ЭКГ при ишемическом повреждении миокарда различной глубины и локализации. Данное пособие предназначено для самостоятельной работы студентов лечебного, педиатрического, медико-психологического, медикодиагностического факультетов при подготовке к занятиям и экзаменам по внутренним болезням, а также для врачей-интернов и клинических ординаторов. УДК 616.12-073.7(075.8) ББК 53.4 ISBN 978-985-558-528-3 © Волков В.Н., Корнелюк Д.Г., 2015 © УО «ГрГМУ», 2015 2 ОГЛАВЛЕНИЕ Оглавление ..... ................................... Введение......... ................................... Электрофизиологические основы электрокардиографии Регистрация ЭКГ ................................. Нормальная электрокардиограмма ....... Определение электрической оси сердца Гипертрофия отделов сердца ...... ......... Аритмии сердца .................. ......................... Блокады .................................................... Асистолия желудочков .......................... Синдромы преждевременного возбуждения желудочков Парасистолия ............................................ Синдром слабости синусового узла ....... Электрокардиограмма при ишемической болезни сердца Электрокардиограмма при некоторых состояниях и синдромах Дополнительные возможности электрокардиографии Приложения .............................................. Литература .... ................................ 3 3 4 5 9 13 18 21 26 41 47 48 49 50 52 62 66. 73 76 ОСНОВЫ АНАЛИЗА ЭКГ “Imagination is more important than knowledge” Albert Einstein ВВЕДЕНИЕ Методическое пособие предназначено для самостоятельной работы студентов при подготовке к занятиям и экзаменам по внутренним болезням, восстановления и закрепления в памяти базовых знаний о величинах и характеристиках зубцов и интервалов электрокардиограммы, основных диагностических критериях гипертрофий миокарда камер сердца, нарушений ритма и проведения, ишемического поражения миокарда и др. Целесообразность подготовки подобного пособия обусловлена необходимостью адаптации имеющейся литературы по клинической электрокардиографии, написанной для специалистов по функциональной диагностике, к условиям образовательного процесса на кафедрах внутренних болезней, а также существенными изменениями, внесѐнными в нормативы и интерпретацию электрокардиограммы современными международными рекомендациями (в первую очередь, Recommendations for the Standardization and Interpretation of the Electrocardiogram AHA/CCC/ACCF/HRS) на основании мета-анализов и многочисленных исследований по сопоставлению ЭКГ и высокоинформативных диагностических методов (МРТ, КТ, ПЭТ, ЭхоКГ и др.) в 2006–2014 гг. Авторы попытались объективно подойти к основным определениям клинической электрокардиографии, дать максимально точные и однозначные критерии диагностики и изложить материал на доступном, легко усваиваемом уровне. 4 ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ ЭЛЕКТРОКАРДИОГРАФИИ Функции миокарда Функция сердца как органа, ответственного за перемещение крови в организме человека, включает в себя: 1) автоматизм – способность сердца к спонтанной диастолической деполяризации, т.е. способность вырабатывать импульсы, вызывающие возбуждение миокарда; 2) проводимость – проведение импульса к рабочему миокарду; 3) возбудимость – способность к возбуждению под влиянием импульсов; 4) рефрактерность – невозможность возбуждения при определенных обстоятельствах; 5) сократимость – способность сокращаться под воздействием импульсов, что обеспечивает продвижение крови в организме человека. Электрокардиограмма позволяет оценить все указанные функции сердца, за исключением сократимости миокарда. Потенциал действия сердечной клетки В покое все клеточные мембраны поляризованы таким образом, что поверхность одиночных мышечных волокон и миокарда в целом заряжена положительно. Это обусловлено избирательной проницаемостью клеточной мембраны и постоянным действием ионных насосов. В состоянии покоя концентрация ионов калия (К+) внутри клетки в 30 раз выше их внеклеточной концентрации, внеклеточные концентрации ионов натрия (Na+) в 20 раз, анионов хлора (Cl-) в 13 раз, а кальция (Ca2+) в 25 раз выше их концентрации внутри клетки. Эти различия в концентрации ионов и их зарядов определяют поляризацию мембраны кардиомиоцита, формируя трансмембранный потенциал покоя(ТМПП) который составляет около -85mV. Деполяризация, или активация клетки под влиянием электрического импульса, приводит к изменению заряда мембран: внешняя сторона возбужденного участка (клетки, волокна, всего миокарда) приобретает отрицательный заряд. Это объясняется тем, что при возбуждении изменяется проницаемость мембран по отношению к ионам разных типов, что влечет за собой перемещение ионов через ионные каналы мембраны, изменение их концентрации и, соответственно, трансмембранного потенциала (трансмембранный потенциал действия, 5 ТМПД). Появление и стремительное распространение ТМПД создает разность потенциалов между активированным и неактивированным миокардом и формирует электродвижущую силу (ЭДС). По завершении деполяризации разность потенциалов между соседними участками миокарда исчезает, так как вся поверхность миокарда становится электроположительной. Сущность реполяризации заключается в активном перемещении ионов с помощью ионных насосов, восстановлении исходного ионного статуса и потенциала покоя, обеспечивая готовность к очередному возбуждению, т.е. в восстановлении положительного заряда внешней стороны клеточных мембран. Постепенное замещение им отрицательного заряда вновь создает ЭДС - на этот раз ток реполяризации. Рисунок. Фазы потенциала действия одиночного кардиомиоцита фаза 0 – начальная фаза деполяризации; фаза 1 – фаза начальной быстрой реполяризации (небольшое начальное снижение ТМПД от +20 mV до 0 или чуть ниже); фаза 2 – фаза плато (величина ТМПД поддерживается на одном уровне); фаза 3 – фаза конечной быстрой реполяризации (восстанавление исходной поляризации клеточной мембраны); фаза 4 – фаза диастолы (величина ТМПД сократительной клетки сохраняется примерно на уровне -85 mV, происходит восстановление исходной концентрации К+, Na+, Ca2+и Cl-, благодаря работе «Na+-K+нacoca»). 6 В начале ТМПД (фазы 0, 1, 2) клетки полностью не возбудимы (абсолютный рефракторный период). Во время быстрой конечной реполяризации (фаза 3) возбудимость частично восстанавливается (относительный рефракторный период). Во время диастолы (фаза 4 ТМПД) рефрактерность отсутствует и кардиомиоцит полностью готов к новому возбуждению. Система автоматизма сердца Свойством генерировать самостоятельно электрический импульс возбуждения наделены специализированные, так называемые пейсмекерные клетки (ПК) проводящей системы сердца. Способность к автоматизму, принципиально отличает их от сократительных клеток миокарда. Так в норме сократительные кардиомиоциты сохраняют в диастолу постоянное значение ТМПП, равное -85 mV, а ПК характеризуются медленным спонтанным уменьшением мембранного потенциала, носящим название медленной спонтанной диастолической деполяризации, обусловленным медленным самопроизвольным + поступлением внутрь клетки Na . Как только ТМПП ПК достигнет порогового уровня (-60mV), ионные токи лавинообразно возрастают, что приводит к быстрой деполяризации мембраны, возбуждению клетки и влечѐт за собой возбуждение окружающих клеток сократительного миокарда, которые активизируются только под влиянием импульсов, исходящих из ПК. Наивысший автоматизм с максимальной частотой генерации импульсов присущ синоатриальному (СА) узлу, который подавляет все другие источники импульсов с меньшей частотой и в норме выступает в качестве основного водителя ритма или центра автоматизма I порядка. Нижерасположенные ПК – в предсердиях, атриовентрикулярном (АВ) соединении и желудочках, являются центрами автоматизма II и III порядка и в обычных условиях работают в режиме пассивных проводников возбуждения. Порядок возбуждения миокарда Возникая в СА-узле, импульс возбуждения активирует сначала правое, затем левое предсердия и, после задержки в АВ-соединении (физиологическая задержка проведения в АВ-узле способствует тому, что желудочки начинают возбуждаться только после окончания полноценного сокращения предсердий) по системе Гиса передаѐтся на миокард желудочков. В желудочках возбуждение начинается с межжелудочковой перегородки (возбуждение охватывает перегородку слева направо). Далее импульс распространяется на стенки желудочков начиная с верхушки 7 сердца. Последними возбуждаются базальные отделы правого и левого желудочков. Рисунок. Проводящая система сердца и последовательность возбуждения отделов сердца (А) в сопоставлении с ЭКГ (Б) В миокарде ход возбуждения направлен с внутренней субэндокардиальной области, где ветвятся волокна Пуркинье, к эпикарду. Таким образом, возбуждение стенок желудочков происходит в направлении изнутри кнаружи. Векторная теория Де - и реполяризация клеточной мембраны могут рассматриваться в качестве диполя, который подразумевает сосуществование и перемещение двух равных по величине, но разных по знаку зарядов, находящихся на бесконечно малом расстоянии друг от друга. В процессе возбуждения миокарда в сердце начинает функционировать огромное количество микродиполей одиночных мышечных волокон – элементарных источников электродвижущей силы (ЭДС). Суммируясь, они образуют более крупные макродиполи отдельных участков миокарда, отделов сердца и в конечном итоге образуют единый сердечный диполь и ЭДС всего сердца, которые распространяется на поверхность человеческого тела и служит основой для регистрации ЭКГ. При этом следует учитывать, что ЭДС – векторная величина, которая характеризуется не только количественным значением потенциала, но и его направлением – 8 пространственной ориентацией. Условно принято считать, что вектор любого диполя направлен от его отрицательного полюса к положительному. Конфигурация ЭКГ прежде всего, будет зависеть от направления вектора диполя по отношению к электродам выбранного отведения. Чтобы представить, как будет выглядеть форма ЭКГ при любых направлениях движения волны деполяризации и реполяризации, необходимо запомнить три общих правила. 1. Если в процессе распространения возбуждения по сердцу вектор диполя направлен в сторону положительного электрода отведения, то на ЭКГ мы получим отклонение вверх от изолинии – положительный зубец. 2. Если вектор диполя направлен в сторону отрицательного электрода отведения, то на ЭКГ мы зафиксируем отклонение вниз от изолинии, т.е. отрицательный зубец. 3. Если вектор диполя расположен перпендикулярно к оси отведения, на ЭКГ записывается изолиния или (чаще) регистрируются два одинаковых по амплитуде, но противоположных по направлению зубца, алгебраическая сумма которых равна нулю. РЕГИСТРАЦИЯ ЭКГ Разность биоэлектрических потенциалов, возникающая при возбуждении сердечной мышцы, воспринимается электродами, расположенными на теле обследуемого и передаѐтся на электрокардиограф – прибор для регистрации электрических импульсов, возникающих при сердечной деятельности. Электрокардиография – методика регистрации и исследования электрических полей, образующихся при работе сердца. Электрокардиограмма – графическое представление разности потенциалов, возникающих в результате работы сердца и проводящихся на поверхность тела. Электрокардиографическое отведение – это расположение электродов в определѐнных точках на теле пациента и измеряемая между ними разность потенциалов. Системы отведений На практике используют различные системы отведений, общепринятой считается система 12 отведений (12-lead ECG), включающая: 9 три стандартные двухполюсные отведения (I, II, III) предложенные В.Эйнтховеном; три усиленные однополюсные отведения от конечностей (aVR, aVL, aVF), предложенные Е. Гольдбергером; шесть грудных однополюсных отведений (V1-V6), предложенных Ф. Вильсоном. Электроды в этой базовой системе накладываются на верхние и нижние конечности (4 электрода) и в 6 стандартных точках на грудной клетке. Все электроды, накладываемые на конечности, маркированы цветом: красный накладывают на правую руку; жѐлтый – на левую руку; зелѐный – на левую ногу; чѐрный (заземление пациента) – на правую ногу. Стандартные отведения формируются по принципу: I отведение – правая рука (-) и левая рука (+); II отведение – правая рука (-) и левая нога (+); III отведение – левая рука (-) и левая нога (+). Усиленные отведения от конечностей формируются по принципу активного положительного электрода: aVR (+) правая рука; aVL (+) левая рука; aVF (+) левая нога; а функцию отрицательного выполняет так называемый объединенный электрод Гольдбергера, соединяющий электроды на двух других конечностях, что делает его практически индифферентным. Для удобства проведения анализа изменений ЭДС во фронтальной плоскости (объединяющей все отведения от конечностей) в практике используется шестиосевая система координат Бейли. 10 Рисунок. Стистема координат Бейли Для построения отведений в системе Бейли вначале проводят через центр сердца линии, параллельные I, II и III стандартным отведениям. Затем также через центр наносят оси усиленных отведений от конечностей (aVR, aVL, aVF). Угол между каждым двумя стандартными отведениями равен 60°. Оси усиленных отведений от конечностей делят этот угол пополам, поэтому угол между любым стандартным отведением и расположенным рядом с ним усиленным отведением составляет 30°. Грудные однополюсные отведения регистрируют разность биопотенциалов между положительным, активным электродом, расположенным в определенных точках на поверхности грудной клетки и отрицательным, индифферентным электродом Вильсона, объединяющим электроды на конечностях. Грудной электрод последовательно фиксируется в следующих позициях: VI – в IV межреберье у правого края грудины; V2 – в IV межреберье у левого края грудины; V3 – на уровне IV ребра по левой парастернальной линии (между V2 и V4); V4 – в V межреберье по левой среднеключичной линии; V5 – в V межреберье по левой передней подмышечной линии; V6 – в V межреберье по левой средней подмышечной линии. 11 Дополнительные отведения ЭКГ Для расширения системы 12 отведений и получения дополнительной информации можно снимать три грудных двухполюсных отведения по Небу: D (Dorsalis), A (Anterior) и I (Inferior). При этом используют электроды, применяемые для регистрации стандартных отведений, но с расположением их на грудной клетке: во II межреберье у правого края грудины – красный электрод (с правой руки); по левой задней подмышечной линии на уровне V межреберья – желтый (с левой руки); в V межреберье по левой среднеключичной линии – зеленый (с левой ноги). Соответственно I стандартному отведению по методике Неба регистрируют отведение D, соответственно II – отведение А и соответственно III – отведение I, вместо отведения aVL получаем дополнительное отведение aVL-N. Применение данной методики способствует выявлению гипертрофии желудочков сердца, нарушений коронарного кровообращения в задней стенке сердца (особенно отведение aVL-N), удобно при проведении функциональных проб с физической нагрузкой и длительном мониторировании ЭКГ. В необходимых случаях, для диагностики очаговых изменений миокарда в задних отделах левого желудочка можно регистрировать еще три грудных, дополнительных, отведения, располагая активный электрод на уровне пятого межреберья по задней подмышечной (V7), левой лопаточной (V8) и левой паравертебральной (V9) линиям. Для диагностики нарушений в базальных отделах желудочков, а также при увеличении сердца книзу грудные электроды можно располагать по тем же линиям, но на одно или два межреберья выше или ниже общепринятых уровней, с обязательным указанием цифры межреберья вверху обозначения отведения. Например, V12 , V22 означает, что электроды расположены в первой и второй позициях во II межреберье, наиболее информативном для диагностики ишемии и некроза миокарда базальных отделов передней и боковой стенок левого желудочка. При декстрокардии, а также для диагностики инфаркта правого желудочка грудные электроды располагают на правой половине грудной клетки в определенной последовательности от V1 до V6 (их обозначают V1R–V6R). 12 НОРМАЛЬНАЯ ЭЛЕКТРОКАРДИОГРАММА Зубцы ЭКГ обозначают латинскими буквами. Если амплитуда зубца составляет больше 5мм, то этот зубец обозначают прописной (заглавной) буквой. Если же амплитуда зубца меньше 5 мм, то для его названия можно использовать строчную (малую) букву. Рисунок. Обозначение электрокардиограммы зубцов, сегментов и интервалов Зубец Р – предсердный комплекс Зубец Р отражает процесс деполяризации правого и левого предсердий, в норме предшествует комплексу QRS. 1. Наибольшая амплитуда зубца Р – 2,5 мм во II стандартном отведении. 2. Наибольшая продолжительность зубца Р в норме – 0,10 с. 3. В норме РII> РI>РIII. 4. Зубец Р в отведении aVR – всегда отрицательный, зубец Р в отведении V1 – двухфазный или отрицательный. Интервал и сегмент PQ Интервал PQ отражает продолжительность проведения импульса от начала возбуждения предсердий (начало зубца P) до начала возбудения желудочков (начало зубца Q или R). 1. Величина интервала PQ у здоровых лиц при нормальной частоте ритма сердца составляет 0,12–0,20 сек. Сегмент PQ отражает проведение импульса от момента завершения возбуждения предсердий до начала возбуждения желудочков, т.е. от окончания зубца P до начала зубца Q или R. 13 Комплекс QRS Отражает деполяризацию желудочков. Продолжительность комплекса QRS зависит от возраста и пола. 1. У здоровых людей старше 16 лет в норме продолжительность комплекса QRS составляет от 0,06 до 0,11 сек, в среднем 0,095 сек. 2. Продолжительность комплекса QRS более 0,11 сек следует считать анормальной. 3. Амплитуда зубцов в отведениях от конечностей>5 мм, в грудных отведениях>8 мм, но менее 25 мм. Низковольтной ЭКГ считается, если сумма амплитуд комплекса QRS в стандартных отведениях не превышает 15 мм. Зубец Q Отражает начальный момент деполяризации желудочков, характеризующий возбуждение левой половины межжелудочковой перегородки. 1. Представляет собой первый отрицательный зубец комплекса QRS, предшествующий зубцу R. 2. Выявляется в норме в отведениях I, II, III, aVL, aVF, V4-V6. 3. Амплитуда зубца Q не превышает 1/4 амплитуды зубцов R в этих отведениях, а продолжительность – 0,03 сек. 4. В отведении aVL в норме может достигать амплитуды равной 1/2 амплитуды зубца R. 5. В отведении V1-V2 продолжительность в норме менее 0,02 сек. 6. При отсутствии зубца R регистрируется единый отрицательный зубец по типу комплекса QS. Зубец R Отражает распространение импульса по миокарду левого и правого желудочков. 1. Зубцом R называют любой положительный зубец, входящий в комплекс QRS. 2. Если имеется несколько положительных зубцов, их отмечают соответственно как R, R`, R``, R``` и т.д. 3. Амплитуда зубца в отведениях от конечностей обычно не превышает 20 мм (2 mV), в грудных отведениях – 25 мм (2,5 mV). 4. При нормальном положении электрической оси сердца в отведениях от конечностей зубец, в грудных отведениях постепенно увеличивается от отведения V1 к V4, а затем постепенно уменьшается к V5-6. 14 Зубец S Отражает распространение волны возбуждения на базальные отделы межжелудочковой перегородки, правого и левого желудочков. 1. Необязательный отрицательный зубец, следующий за зубцом R, может отсутствовать в отведениях от конечностей и V5-6. 2. При наличии нескольких зубцов обозначается соответственно S, S`, S``, S``` и т.д. 3. Продолжительность менее 0,04 сек, амплитуда в грудных отведениях наибольшая в отведениях V1-2 и постепенно уменьшается к V5-6. Сегмент ST Соответствует периоду, когда оба желудочка полностью охвачены возбуждением, измеряется от конца S до начала Т (или от конца R при отсутствии зубца S). 1. Продолжительность ST зависит от частоты пульса. 2. В норме сегмент ST расположен на изолинии, депрессия ST допускается не более 0,5 мм (0,05 mV) в отведениях V2-3 и не более 1 мм (0,1 mV) в остальных отведениях. 3. Его подъем не должен превышать 1 мм во всех отведениях за исключением V2-3. 4. В отведениях V2-3 патологическим следует считать подъем сегмента ST ≥2 мм (0,2 mV) у лиц старше 40 лет, у лиц моложе 40 лет ≥2,5 мм (0,25 mV) у мужчин и ≥1,5 (0,15 mV) у женщин соответственно. Зубец Т Отражает процессы реполяризации желудочков. Это наиболее лабильный зубец. 1. В норме зубец Т положительный в тех отведениях, где комплекс QRS представлен преимущественно зубцом R. 2. При нормальном расположении сердца зубец T положительный в отведениях I, II, III, aVL и aVF, отрицательный в отведении aVR. 3. TIII может быть сниженным, изоэлектричным, слабоотрицательным при отклонении электрической оси сердца влево. 4. В отведении V1 зубец Т с одинаковой частотой может быть отрицательным, изоэлектричным, положительным или двухфазным, в отведении V2 чаще положительный, в отведениях V3-6 всегда положительный. 15 При качественном описании следует выделять низкий зубец Т, если его амплитуда составляет менее 10% от амплитуды зубца R в данном отведении; уплощенный при амплитуде от -0,1 до 0,1 mV; инвертированный зубец Т в отведениях I, II, aVL, V2-V6, если его амплитуда составляет от -0,1 до -0,5 mV; отрицательный при амплитуде от -0,5 mV и более. Интервал QT (QRST) Отражает электрическую систолу сердца. Измеряется от начала зубца Q (или R если Q отсутствует) до конца зубца Т. 1. Продолжительность зависит от пола, возраста, частоты ритма. Нормальная величина QT (коррегированный QT; QTc) рассчитывается по формуле Базетта: 2. Нормальные величины QT колеблются в пределах 0,39–0,45 сек. 3. Если измерения производятся в разных отведениях, за основу принимается самое большое значение (обычно в отведении V2V3). 4. Удлинением интервала QT считается у женщин 0,46 сек и более, у мужчин 0,45 сек и более, укорочением – 0,39 сек и менее. Зубец U Непостоянный, небольшой амплитуды (1–3 мм или до 11% амплитуды зубца Т) зубец, конкордантный (однонаправленный) зубцу Т, следующий за ним через 0,02–0,04 сек. Наиболее выражен в отведениях V2-V3, чаще при брадикардии. Клиническое значение не ясно. Сегмент ТР Отражает фазу диастолы сердца. Измеряется от конца зубца Т (U) до начала зубца Р. 1. Расположен на изолинии, длительность зависит от частоты ритма. 2. При тахикардии длительность сегмента ТР уменьшается, при брадикардии – увеличивается. Интервал RR Характеризует продолжительность полного сердечного цикла – систолы и диастолы. 1. Для определения частоты сердечных сокращений необходимо разделить 60 на значение RR, выраженное в секундах. В тех случаях, когда частота ритма у одного пациента отличается в коротком промежутке времени (например, при фибрилляции предсердий), 16 следует определить максимальную и минимальную частоты ритма по наибольшему и наименьшему значению RR или рассчитать среднюю частоту ритма по 10 последовательным RR. 17 ОПРЕДЕЛЕНИЕ ЭЛЕКТРИЧЕСКОЙ ОСИ СЕРДЦА Конфигурация комплекса QRS на ЭКГ зависит от многих факторов, в том числе, и от пространственного положения результирующих векторов деполяризации и реполяризации желудочков по отношению к осям электрокардиографических отведений. Это обуславливает необходимость определять положение электрической оси сердца (ЭОС) при анализе ЭКГ. Под ЭОС следует понимать результирующий вектор деполяризации желудочков. Между направлением вектора и первым стандартным отведением образуется угол, который называется углом α. По величине угла α можно судить о положении электрической оси сердца. У взрослых старше 18 лет различают следующие положения ЭОС: 1. Нормальное положение – угол α от -29° до +89°. 2. Отклонение влево – угол α -30° и менее: 2.1. - умеренное отклонение влево – угол α от -30° до -44°; 2.2. - выраженное отклонение влево – угол α от -45° до -90°. 3. Отклонение вправо – угол α от +90 и более 3.1. - умеренное отклонение вправо – угол α от +90° до +120°; 3.2. - выраженное отклонение вправо – угол α от +121° до +180°. При невозможности выделения доминирующего зубца комплекса QRS в отведениях от конечностей, т.н. экфивазный комплекс QRS, положение ЭОС следует считать неопределенным. Определить положение ЭОС можно несколькими методами. Графический (планиметрический) метод. Требуется предварительно вычислить на электрокардиограмме алгебраическую сумму зубцов желудочкового комплекса (Q + R + S) в I и III стандартных отведениях (чаще всего в I и III). Для этого измеряют в миллиметрах величину каждого зубца одного желудочкового комплекса QRS, учитывая при этом, что зубцы Q и S имеют знак минус, а зубец R – знак плюс. Если какой-либо зубец на электрокардиограмме отсутствует, то его значение приравнивается к нулю (0). Положительная или отрицательная величина алгебраической суммы зубцов QRS в произвольно выбранном масштабе откладывается на положительное или отрицательное плечо оси соответствующего отведения шестиосевой системы координат Бейли. Из концов этих проекций восстанавливают перпендикуляры к осям отведений, точка пересечения которых соединяется с центром системы. Эта линия и будет являться точным положением ЭОС. 18 Рисунок. Пример графического метода определения ЭОС Табличный метод. Используются специальные таблицы Р.Я. Письменного, диаграммы по Дьеду и др., с применением принципа алгебраического сложения амплитуд зубцов, изложенного выше. Визуальный (алгоритмический) метод. Менее точный, но самый простой для практического применения. Основывается на принципе, что максимальное положительное или отрицательное значение алгебраической суммы зубцов комплекса QRS наблюдается в том отведении, которое приблизительно совпадает с положением электрической оси сердца. Таким образом, при нормальном положении ЭОС RII≥RI≥RIII, в отведениях III и aVL приблизительно R=S. При отклонении влево – RI>RII>RIII, SIII>RIII(При умеренном отклонении, как правило, RII≤SII, при выраженном отклонении влево – RII>SII). При отклонении вправо – RIII>RII>RI, SI>RI, SaVL>RaVL. 19 Рисунок. Соотношение зубцов комплекса QRS в стандартных отведениях от конечностей при разных положениях ЭОС а, б) отклонение ЭОС вправо; в) нормальное положение ЭОС; г, д) отклонение ЭОС влево. 20 ГИПЕРТРОФИЯ ОТДЕЛОВ СЕРДЦА В типичных случаях гипертрофия отделов сердца сопровождается изменениями ЭКГ. При гипертрофии предсердий эти изменения затрагивают зубец Р, а при гипертрофии желудочков – комплекс QRSТ. На формирование ЭКГ при гипертрофиях основное влияние оказывают увеличение массы миокарда соответствующего отдела сердца, его дилятация и повышение давления в полости предсердия или желудочка. В итоге суммарный электрический вектор поворачивается в сторону гипертрофированного миокарда, увеличивается амплитуда и длительность зубцов, отражающих возбуждение этого отдела. Следует учитывать, что чувствительность и специфичность метода в отношении гипертрофии миокарда камер сердца невысока, поэтому иногда даже при выраженной гипертрофии изменения на ЭКГ могут быть незначительными. Гипертрофия правого предсердия Правое предсердие возбуждается первым, однако его возбуждение заканчивается раньше возбуждения левого предсердия. Критерии: 1) продолжительность (ширина) зубца Р остается практически нормальной – до 0,11 с или не превышает 0,12 с; 2) зубец Р высокий (более 0,25 мВ – 2,5 мм) и заостренный в отведениях II, III, и aVF – так называемый "Р-pulmonale". Рисунок. Гипертрофия правого предсердия Гипертрофия левого предсердия Гипертрофия левого предсердия приводит к увеличению суммарного времени распространения импульса по предсердиям. Критерии: 1) значительное увеличение продолжительности зубца Р – более 0,12 с; 2) зубец Р раздвоенный, "двугорбый" – "P-mitrale" – в отведениях I, II, aVL и V5-6. 21 Рисунок. Гипертрофия левого предсердия Гипертрофия обоих предсердий Критерии: 1) во II отведении определяется раздвоенный зубец Р продолжительностью более 0,12 с (вследствие гипертрофии левого предсердия) с высокой и заостренной первой волной (вследствие гипертрофии правого предсердия); 2) в отведении V1 зубец P двухфазный с высокой остроконечной положительной фазой (правое предсердие) и более пологой широкой отрицательной (левое предсердие) – так называемый тип «щит и меч». Гипертрофия правого желудочка Критерии: 1) отклонение ЭОС вправо; 2) высокий зубец R в отведении V1 (R > 6мм) 3) соотношение R:S в отведении V1 > 1,0; 4) высокий зубец R в отведении aVR (R > 5мм); 5) глубокий зубец S в отведении V5 (S > 10 мм); 6) зубец S в грудных отведениях может сохраняться достаточно глубоким вплоть до отведений V5-6 (так называемый тип "S" ЭКГ); 7) Индекс Соколова: R V1 + S V5-6 > 10,5 мм 8) сегмент ST и зубец Т, как правило, конкордантны комплексу QRS (зубец Т и комплекс QRS имеют одинаковую направленность), однако в отведениях III, aVF, V1-2 могут выявляться дискордантные смещения сегмента ST и двухфазные (-/+) или отрицательные зубцы Т. 22 Рисунок. Гипертрофия правого желудочка Гипертрофия левого желудочка Критерии: 1) отклонение ЭОС влево; 2) сумма зубцов R+S в любом отведении от конечностей > 19 мм; 3) глубокий зубец S в отведениях V1-2 (S > 25 мм); 4) высокий зубец R в отведениях V5-6 (R > 33 мм); 5) зубец R в отведениях V5-6 больше зубца R в отведении V4; 6) Индекс Соколова–Лайона: SV2+RV5>35 мм (высокая чувствительность у молодых лиц мужского пола без ожирения); 7) Корнельский вольтажный критерий: RaVL+SV3> 28 мм у мужчин и > 20 мм у женщин (высокая чувствительность у пожилых лиц и при ожирении); 8) Корнельское вольтажное произведение: RaVL+SV3×QRS (мс) >2440 мм*мс; 9) из-за перегрузки левого желудочка и изменения процесса реполяризации в отведениях I, aVL, V5-6 могут выявляться дискордантное смещение сегмента S-Т и двухфазный (-/+) или отрицательный зубец Т. 23 Рисунок. Гипертрофия левого желудочка В литературе предлагается большое число дополнительных признаков гипертрофии желудочков сердца (более 15 для правого, более 35 для левого), однако ни один из них не обладает достаточной чувствительностью. Поэтому для уверенной ЭКГ-диагностики гипертрофии миокарда желудочков требуется одновременное наличие нескольких признаков (минимум три, при меньшем числе гипертрофия сомнительна). Гипертрофия обоих желудочков При равномерном увеличении обоих желудочков признаки их гипертрофий взаимно нивелируются и ЭКГ может не отличаться от нормальной. В ряде случаев выявляются отдельные признаки гипертрофии правого и левого желудочков одновременно. Ниже приведены некоторые возможные комбинации: 1) гипертрофия левого желудочка в грудных отведениях сочетается с отклонением ЭОС вправо; 2) гипертрофия правого желудочка в грудных отведениях сочетается с отклонением ЭОС влево; 24 3) признаки гипертрофии обоих желудочков в грудных отведениях – желудочковый комплекс rSR` в отведении V1 и высокий зубец R в левых грудных отведениях; 4) сочетание признаков гипертрофии правого желудочка в стандартных и грудных отведениях с увеличением амплитуды зубца S в отведениях V1-2. 25 АРИТМИИ СЕРДЦА В редакции ВОЗ аритмия – это любой ритм сердца, отличающийся от нормального синусового ритма. Синусовый ритм – это ритм сердца, исходящий из синусового узла. Критерии: 1) наличие зубца P синусового происхождения, предшествующего комплексу QRS; 2) постоянный и нормальный интервал PQ; 3) постоянная форма зубца P в каждом отведении; 4) частота ритма 60–90 в 1 минуту; 5) постоянные P–P или R–R интервалы. Нарушения синусового ритма Синусовая тахикардия Синусовая тахикардия – увеличение частоты сердечных сокращений более 90 в минуту при сохранении правильности синусового ритма. Критерии: 1) ЧСС более 90 в минуту; 2) правильное чередование зубцов P и комплексов QRS; 3) зубцы P и комплексы QRS имеют обычную форму, характерную для синусового ритма; 4) возможно укорочение интервала PQ, но он составляет не менее 0,12 сек. Максимальная достижимая синусовая ЧСС при высоких физических нагрузках может быть рассчитана по формуле: 220-возраст. На практике достижение человеком при нагрузке 75% от расчѐтного максимума – т. н. субмаксимальной ЧСС – считается достаточным и превышать эту границу не рекомендуется. Синусовая брадикардия Синусовая брадикардия – уменьшение частоты сердечных сокращений менее 60 ударов в минуту при сохранении правильности синусового ритма. Критерии: 1) ЧСС менее 60 в минуту; 2) правильное чередование зубцов P и комплексов QRS; 3) зубцы P и комплекс, QRS имеют обычную форму, характерную для синусового ритма; 26 4) может несколько увеличиться продолжительность интервала PQ до 0,21–0,22 сек. Синусовая брадикардия в границах 60-40 сокращений в минуту наблюдается у здоровых людей во сне. Снижение синусовой ЧСС менее 40 независимо от времени суток является признаком патологии синусового узла. Синусовая аритмия Синусовая аритмия – синусовый ритм с повторяющимися периодами учащения и урежения ЧСС. Изменения частоты ритма связаны с фазами дыхания (увеличение ЧСС на вдохе и уменьшение на выдохе) и зависят от колебаний тонуса симпатического и блуждающего нервов. Критерии: 1) ЭКГ соответствует всем признакам синусового ритма; 2) разница в длительности интервалов RR превышает 0,15 сек или колебания ЧСС более 10% от средней частоты ритма. Синусовая аритмия характерна для детей, молодых людей и уменьшается с возрастом. Рисунок. Синусовая аритмия. Синусовая пауза или остановка синусового узла (Sinus Arrest) Остановка синусового узла - периодическая потеря синусовым узлом способности вырабатывать импульсы для возбуждения предсердий и желудочков, что приводит к выпадению возбуждения и сокращения предсердий и желудочков. Критерии: 1) На ЭКГ появляется длительная пауза, во время которой не регистрируются зубцы Р и комплексы QRS; 2) длительность паузы превышает 2 синусовых интервала R – R; 3) в отличие от СА блокады 2 степени пауза не кратна синусовому интервалу R – R; 27 4) после длительной паузы, если не восстанавливается активность синусового узла, на ЭКГ регистрируются замещающие комплексы и ритмы. Рисунок. Остановка синусового узла с паузой и замещающим узловым ритмом Медленные выскальзывающие (замещающие) комплексы и ритмы Медленные выскальзывающие ритмы – это несинусовые эктопические брадикардии, источником которых являются предсердия, АВ-соединение или желудочки. Эти пассивные ритмы исходят из центров автоматизма II и реже III порядка, если частота импульсов СА узла становится меньше частоты нижележащего водителя ритма. Соответственно они определяются как предсердные, узловые (из АВсокдиненея) и желудочковые (идиовентрикулярные) выскальзывающие ритмы. Когда количество последовательных несинусовых комплексов меньше трѐх, то это не ритм, а медленные выскальзывающие (замещающие) комплексы. Диагностическое значение имеют узловые и желудочковые выскальзывающие комплексы. Локализация эктопического очага определяется по форме комплекса PQRS (см. раздел экстрасистолия). Критерии: 1) правильный несинусовый ритм с частотой, не превышающей 60 ударов в минуту; 2) интервал RR, предшествующий выскальзывающему комплексу или ритму, удлинен, а следующий за ним (или после прекращения ритма) интервал RR нормальный или укорочен. Выскальзывающие комплексы и ритмы обычно выполняют компенсаторную функцию при плохой работе или блокаде вышестоящих центров автоматизма. 28 Рисунок. Замещающий нижнепредсердный ритм. Ускоренные (активные) эктопические ритмы Ускоренные эктопические ритмы – неприступообразные нормо- или тахикардии, исходящие из предсердий, АВ-соединения или желудочков. Причина таких аритмий – повышенная частота импульсов из нижележащих центров автоматизма, превышающая синусовую и перехват функции основного водителя ритма сердца более активным эктопическим очагом. Морфология комплкса QRST зависит от расположение источника ритма и позволяет выделить ускоренный узловой или жедудочковый (идиовентрикулярный) ритм. Критерии: 1) правильный несинусовый ритм с частотой более 60 ударов в минуту, 2) постепенное начало и окончание эпизода несинусового ритма. Если частота ускоренного эктопического ритма превышает 90 ударов в минуту, такой ритм называют непароксизмальной тахикардией из соответствующего отдела сердца (наджелудочковой или желудочковой). Миграция водителя ритма Миграция водителя ритма – смещение водителя ритма по проводящей системе между синусовым и атриовентрикулярным узлом и обратно. Источник импульсов изменяется для каждого последующего сокращения (например: синусовый – предсердный – АВ – предсердный – синусовый). Такая цикличность возникает если частота работы наджелудочковых центров автоматизма разного уровня в определѐнные периоды времени совпадает. Критерии: 1) изменяется форма, амплитуда, полярность и расположение зубца Р по отношению к комплексу QRS в пределах одного отведения; 29 2) может изменяеться длительность интервала PQ (при смещении водителя ритма к атриовентрикулярному узлу интервал PQ укорачивается); 3) интервалы RR отличаются друг от друга более чем на 0,1сек. Рисунок. Миграция водителя ритма. Экстрасистолия Экстрасистола – преждевременное возбуждение и сокращение всего сердца или его отделов. Экстрасистолы всегда возникают на фоне основного ритма, между экстрасистолой и ритмом существуют определѐнные временные соотношения. Интервал сцепления (предэкстрасистолический) – расстояние от предшествующего комплекса основного ритма до начала экстрасистолы. Если экстрасистолы исходят из одного эктопического очага, их интервалы сцепления одинаковы. Постэкстрасистолический интервал (постэкстрасистолическая пауза) — расстояние от экстрасистолы до следующего за ней комплекса основного ритма. Рисунок. Временные основным ритмом соотношения 30 между экстрасистолой и ИС – интервал сцепления; ПЭИ – постэкстрасистолический интервал; КП – компенсаторная пауза. Компенсаторная пауза (полная компенсаторная пауза) возникает, если экстрасистолический импульс не разряжает СА узел. Она определяется как расстояние от начала предшествующего экстрасистоле комплекса до начала следующего за экстрасистолой нормального сердечного комплекса и равняется двум сердечным циклам основного ритма (2RR). Некомпенсаторная пауза (неполная компенсаторная пауза) означает, что экстрасистола разрядила СА узел и продолжительность паузы меньше продолжительности двух основных сердечных циклов. В описании экстрасистолии следует учитывать еѐ основные варианты. Монотопные экстрасистолы имеют одинаковый интервал сцепления, они исходят из одного участка миокарда. Политопные экстрасистолы имеют разный интервал сцепления, они исходят из разных участков миокарда. Мономорфные экстрасистолы в одном отведении имеют одинаковую форму. Полиморфные экстрасистолы в одном отведении имеют различные формы. Аллоритмия – ритмированная экстрасистолия с правильным чередованием нормальных и экстрасистолических комплексов. При бигеминии после каждого нормального сокращения следует экстрасистола, при тригеминии – экстрасистола следует после каждых двух нормальных сокращений, при квадригеминии экстрасистола следует после каждых трех нормальных сокращений. Интерполированные (вставочные) экстрасистолы – экстрасистолы, возникающие между сокращениями основного ритма, не нарушая его. Возникают при брадикардии, компенсаторная пауза вставочной экстрасистолы равна одному интервалу RR основного ритма. Частая экстрасистолия – более чем одна экстрасистола на 10 нормальных сокращений (более 30 экстрасистол за час при суточном мониторировании ЭКГ). Парные экстрасистолы – это две экстрасистолы подряд, непосредственно друг за другом. Три и более следующих подряд желудочковых эктопических комплекса, по определению, квалифицируются как желудочковый ритм или желудочковая тахикардия, если частота следования эктопических комплексов превышает 100 в 1 мин. Термин «групповая» экстрасистолия, 31 иногда применяющийся в отношении 3–5 следующих подряд желудочковых эктопических сокращений, неприменим. Ранние экстрасистолы (R на T) – если комплекс QRS экстрасистолы наслаивается на зубец T предшествующего сокращения. По месту возникновения экстрасистолы делятся на наджелудочковые (предсердные, АВ-узловые) и желудочковые. Топическая диагностика экстрасистолии основана на изменении формы и расположения зубца P и комплекса QRS. ЭКГ критерии локализации источника импульсов универсальны и применяются при топической диагностике других нарушений ритма (медленные и ускоренные ритмы, пароксизмальные тахикардии и т.д.). Следует отметить, что по данным эндокардиальной топографии, поверхностная ЭКГ не всегда позволяет точно локализовать эктопический источник из-за влияния ряда факторов: положения электрической оси сердца, условий проведения импульса и др., поэтому все признаки, определяющие локализацию эктопического очага, носят вероятностный характер. Общим для всех экстрасистол является преждевременное появление экстрасистолического комплекса на ЭКГ по отношению к основному ритму. Рисунок. Предсердная экстрасистолия (бигеминия). Предсердные экстрасистолы Критерии: 1) зубец P расположен перед комплексом QRS; 2) форма зубца Р в пределах одного отведения отличается от синусового, (изменяется форма, амплитуда и полярность); 3) интервал PQ предсердной экстрасистолы в пределах нормы, или укорочен; 4) комплекс QRS не изменѐн; 5) компенсаторная пауза, как правило, неполная. 32 Часто встречается вариант предсердных экстрасистол с отрицательным зубцом P перед комплексом QRS. Блокированные предсердные экстрасистолы – предсердные экстрасистолы, не проведенные к желудочкам из-за функциональной блокады АВ узла. На ЭКГ представлены преждевременным зубцом P, после которого нет комплекса QRS, но присутствует постэкстрасистолическая пауза. Экстрасистолы из атриовентрикулярного соединения (узловые) Критерии: 1) зубец Р отрицательный, сливается с комплексом QRS или следует позади комплекса QRS, наслаиваясь на сегмент ST; 2) комплекс QRS не изменен; 3) компенсаторная пауза, как правило, неполная. Если зубец P сливается с комплексом QRS, то в большинстве случаев его невозможно выделить на фоне высокоамплитудных R и S и на ЭКГ виден только комплекс QRS без P. Рисунок. Узловая экстрасистолия (бигеминия). Желудочковые экстрасистолы Критерии: 1) зубец P перед комплексом QRS отсутствует; 2) деформация и расширение комплекса QRS более 0,12 сек; 3) сегмент ST и зубец T расположены дискордантно по отношению к основному зубцу QRS комплекса; 4) наличие, как правило, полной компенсаторной паузы. Если экстрасистола исходит из правого желудочка – она напоминает по форме блокаду левой ножки пучка Гиса, если из левого желудочка – блокаду правой ножки пучка Гиса (см. блокады). 33 Рисунок. Желудочковые экстрасистолы. Пароксизмальная тахикардия Пароксизмальная тахикардия – это внезапно начинающийся и внезапно заканчивающийся приступ тахикардии при сохранении правильного ритма. Пароксизмальная тахикардия может длиться от нескольких секунд до нескольких суток, быть неустойчивой (от 3 комплексов в эпизоде до 30 секунд) и устойчивой (более 30 секунд). Критерии: 1) наличие на ЭКГ эктопического правильного ритма с равными интервалами RR; 2) внезапное начало и завершение; 3) постоянная частота сердечных сокращений, не зависящая от физической активности, дыхания, эмоционального напряжения; 4) число сердечных сокращений более 90 в минуту. Как и экстрасистолия, пароксизмальные тахикардии делятся в зависимости от места возникновения на наджелудочковые (предсердные, АВ-узловые, АВ-реципрокные) и желудочковые. ЭКГ критерии топической диагностики такие же, как и для экстрасистол. Предсердная пароксизмальная тахикардия Критерии: 1) наличие перед каждым тахикардитическим комплексом QRS зубца P измененной формы или полярности (например, отрицательный P в отведениях II, III, aVF); 2) желудочковые комплексы QRS не изменены; 3) возможно удлинение интервала PQ более 0,20 сек. Частота предсердной тахикардии относительно небольшая и редко превышает 130 в мин. Если зубцы P во время пароксизма последовательно меняют форму или даже полярность, можно думать о многофокусной (политопной) предсердной тахикардии. 34 Рисунок. Пароксизм синусовому ритму. предсердной тахикардии и переход к Атриовентрикулярная узловая пароксизмальная тахикардия Критерии: 1) наличие отрицательных зубцов P, сливающихся с комплексом QRS или следующих за комплексом QRS и наслаивающихся на сегмент ST; 2) желудочковые комплексы QRS не изменены. Средняя частота ритма АВ-узловой пароксизмальной тахикардии около 160 в минуту, но может иногда достигать 200 в минуту. Пароксизм запускается наджелудочковой экстрасистолой с «критическим» интервалом сцепления, после завершения приступа регистрируется посттахикардитическая пауза. Рисунок. АВ-узловая пароксизмальная тахикардия. Атриовентрикулярная реципрокная пароксизмальная тахикардия Критерии: 1) наличие отрицательных зубцов P, следующих за комплексом QRS (расстояние R-P` более 0,1 сек) и наслаивающихся на сегмент ST или начало зубца T; 2) часто деформация и расширение желудочковых комплексов QRS. 3) АВ реципрокная пароксизмальная тахикардия наблюдается при синдроме WPW (см. синдром предвозбуждения желудочков). 35 Если при предсердной или атриовентрикулярной пароксизмальной тахикардии трудно оценить локализацию и морфологию зубца Р, в таких случаях можно использовать термин наджелудочковая пароксизмальная тахикардии без уточнения конкретной формы. Желудочковая пароксизмальная тахикардия Критерии: 1) наличие на ЭКГ деформированных и уширенных (более 0,12 сек) комплексов QRS с дискордантным расположением ST и T, напоминающих по форме блокаду ножек пучка Гиса; 2) диссоциация в деятельности предсердий и желудочков (предсердия возбуждаются из СА узла и зубец P может регистрироваться на ЭКГ без зависимой связи с комплексом QRS); 3) во время пароксизма могут изредка регистрироваться единичные неизменѐнные комплексы QRST синусового происхождения («синусовые захваты»). Желудочковая пароксизмальная тахикардия часто бывает высокочастотной с ЧСС 200-220 в минуту. Полиморфная (с разной формой комплексов QRS) или двунаправленная желудочковая тахикардия (Torsade de pointes – «пляска точек») с чередованием комплексов QRS, напоминающих блокаду правой и левой ножек пучка Гиса во время пароксизма свидетельствует о выраженных неблагоприятных диффузных изменениях в миокарде и высоком риске развития фибрилляции желудочков и внезапной смерти. Рисунок. Желудочковая пароксизмальная тахикардия 36 Рисунок. Полиморфная желудочковая пароксизмальная тахикардия Рисунок. Двунаправлкенная тахикардия типа Torsade de pointes. желудочковая пароксизмальная Мерцательная аритмия Мерцательная аритмия (МА) – понятие, традиционно объединяющее два вида нарушений сердечного ритма – фибрилляцию и трепетание предсердий, основываясь на их клиническом сходстве и способности 37 трансформироваться друг в друга. Однако в последних рекомендациях РФ и РБ термин МА применяется как синоним только фибрилляции предсердий, а трепетание предсердий выделяется в отдельную форму. Фибрилляция предсердий Фибрилляция (мерцание) предсердий – вид наджелудочковой аритмии, характеризующийся некоординированной электрической активностью предсердий с ухудшением их сократительной функции. Критерии 1) отсутствие на ЭКГ зубцов Р; 2) вместо зубца Р регистрируются беспорядочные волны фибрилляции (волны f) с частотой более 300 в минуту, разной формы и амплитуды, наиболее выраженные в отведениях V1, V2; 3) аритмичные сокращения желудочков, с неравными интервалами RR. 4) Рисунок. Фибрилляция предсердий Трепетание предсердий Трепетание предсердий – вид наджелудочковой аритмии, при котором имеется регулярное сокращение предсердий с частотой более 240 в минуту. Трепетание предсердий может перейти в фибрилляцию предсердий и наоборот. Критерии: 1) отсутствие на ЭКГ зубцов Р; 2) вместо зубца Р регистрируются упорядоченные волны трепетания (волны F) с частотой 240–320 в минуту, одинаковой формы и амплитуды; 3) волны F наиболее выражены в отведениях II, III, aVF, V1, интервалы FF одинаковы; 4) сокращения желудочков могут быть ритмичными при правильной форме трепетания предсердий или аритмичными при неправильной форме трепетания. 38 Вследствие функциональной атриовентрикулярной блокады в желудочки из предсердий проводится ограниченное количество импульсов (каждый второй, каждый третий и т.д.), как результат регистрируется определенное количество волн F, предшествующее комплексу QRS (в постоянном соотношении 2:1, 3:1 или 4:1) и правильный ритм желудочков с равными интервалами RR – правильная (регулярная) форма трепетания предсердий. Если степень атривентрикулярного проведения скачкообразно меняется, то регистрируется неправильный желудочковый ритм, т.е. неправильная (нерегулярная) форма трепетания предсердий. Рисунок. Трепетание предсердий (правильная форма) Синдром Фредерика Синдром Фредерика – сочетание полной атриовентрикулярные блокады с мерцанием или трепетанием предсердий. Критерии: 1) на ЭКГ отсутствуют зубцы Р; 2) вместо зубца Р регистрируются волны мерцания или трепетания предсердий (волны f); 3) ритм желудочков несинусового происхождения (эктопический: узловой или идиовентрикулярный); 4) интервалы RR постоянны; 5) число желудочковых сокращений не превышает 60 в минуту. Трепетание и фибрилляция желудочков Трепетание желудочков – это частое (более 250 в 1 мин) ритмичное сокращение желудочков, обусловленное устойчивым круговым движением локализованного в них импульса. Критерии: 1) волны трепетания представляют собой широкие монофазные кривые, в которых отсутствуют элементы желудочкового комплекса QRS и изоэлектрические интервалы; 39 2) волны трепетания желудочков имеют практически одинаковую амплитуду и форму, переходят одна в другую, образуя непрерывную волнообразную линию; 3) частота волн трепетания более 250 в 1 минуту. Редко при трепетании желудочков частота ритма может быть ниже 250 в 1 мин, но при этом всегда наступает остановка кровообращения, Рисунок. Трепетани е желудочков. Фибрилляция желудочков – это беспорядочные некоординированные сокращения волокон желудочкового миокарда.. Критерии: 1) комплексы QRS на ЭКГ отсутствуют; 2) вместо желудочковых комплексов отмечаются частые нерегулярные хаотичные волны фибрилляции разной амплитуды, формы и длительности. 3) Рисунок. Фибрилляция желудочков Трепетание и фибрилляция желудочков относятся к аритмиям, вызывающим прекращение эффективной гемодинамики, т.е. остановку кровообращения. Данные нарушения ритма являются наиболее частой причиной внезапной смерти при заболеваниях сердца (так называемая аритмическая смерть). 40 БЛОКАДЫ Синоатриальная блокада Синоатриальная (СА) блокада – нарушение проведения импульсов от синусового узла к предсердиям. Синоатриальная блокада 1 степени Характеризуется замедлением проведения импульса из СА узла к предсердиям. СА блокада I степени на обычной ЭКГ достоверно не определяется. Синоатриальная блокада 2 степени При СА блокаде II степени часть импульсов не проводится от СА узла к предсердям, сокращение предсердий и желудочков в этот момент отсутствуют. Критерии: 1) синусовый ритм с периодическим выпадением полных сердечных комплексов (P и QRST); 2) длительность паузы с выпавшим комплексом PQRST приблизительно равна двум или более синусовым интервалам РР (реже 3–4 интервала РР); 3) во время длинных пауз возможно появление медленных выскальзывающих комплексов и ритмов. Рисунок. Синоатриальная блокада 2 степени. Синоатриальная блокада 3 степени При СА блокаде III степени (полной СА блокаде) полностью отсутствует проведение импульсов от СА узла к предсердиям. Проявления СА блокады III степени на обычной ЭКГ аналогичны остановке синусового узла. 41 Атриовентрикулярная блокада Атриовентрикулярная (АВ) блокада – нарушение проведения электрического импульса от предсердий к желудочкам. В зависимости от степени задержки проведения импульса атриовентрикулярные блокады подразделяют на неполные (I и II степени) и полную (III степени). Атриовентрикулярная блокада I степени Характеризуется замедлением проведения импульса в АВ узле, однако все импульсы проходят из предсердий к желудочкам. Критерии: 1) постоянный удлиненный интервал PQ более 0,20 сек; 2) за каждым зубцом Р следует связанный с ним комплекс QRS. Рисунок. АВ блокада 1 степени (PQ=0,24 сек). Атриовентрикулярная блокада II степени При АВ блокаде II степени часть импульсов не проводится от предсердий к желудочкам, сокращение желудочков в этот момент отсутствует. Критерии: 1) синусовый ритм с периодическим выпадением желудочкового комплекса QRS; 2) во время паузы регистрируется синусовый зубец P без следующего за ним QRS. АВ блокада II степени подразделяется на 2 типа. I тип (Mobitz 1; блокада Венкебаха) характеризуется прогрессивно нарастающим удлинением интервала PQ в нескольких комплексах PQRST подряд, заканчивающимся выпадением желудочкового комплекса. Такие циклы повторяются и носят название периодов Самойлова-Венкебаха. 42 Рисунок. АВ блокада 2 степени I типа. II тип (Mobitz 2) характеризуется периодическим выпадением комплекса QRS без предшествующего постепенного удлинения интервала PQ (длительность PQ постоянна). Рисунок. АВ блокада 2 степени II типа. Отдельно выделяют АВ блокаду с проведением 2:1, характеризующуюся тем, что блокируется каждый второй предсердный импульс и выпадает каждое второе сокращение желудочков. Рисунок. АВ блокада 2 степени 2:1. Возможен также вариант с блокированием нескольких последовательных предсердных импульсов, что приводит к появлению на ЭКГ длинных желудочковых пауз типа 3:1 и больше (отсутствие комплексов QRS после двух и более зубцов P подряд). Атриовентрикулярная блокада III степени При АВ блокаде III степени (полная АВ блокада; полная АВ диссоциация) полностью отсутствует проведение импульсов от предсердий к желудочкам. Предсердия и желудочки возбуждаются и сокращаются независимо друг от друга: предсердия из синусового узла, 43 желудочки – из собственных центров автоматизма (идиовентрикулярный ритм). Критерии: 1) регулярный ритм из предсердий чаще с синусовым зубцом Р; 2) замещающий регулярный ритм с комплексами QRS нормальной ширины и формы (проксимальная блокада) или с уширенными и деформированными QRS (дистальная блокада); 3) полное отсутствие взаимосвязи между зубцами Р и комплексами QRS, оба ритма независимы друг от друга; 4) зубцы P могут накладываться на комплексы QRS с формированием «сливных» комплексов. При проксимальной АВ блокаде III степени водитель ритма желудочков расположен в АВ узле ниже места блокады или стволе пучка Гиса, импульсы по проводящей системе желудочков распространяются обычным путѐм и комплексы QRS не изменены, частота идиовентрикулярного ритма около 40 в минуту. При дистальной АВ блокаде III степени источник ритма находится в ветвях пучка Гиса, что нарушает ход возбуждения желудочков и приводит к деформации QRS. Частота сокращений желудочков может быть менее 30. Рисунок. АВ-блокада 3 степени дистальный тип. Блокада правой ножки пучка Гиса (БПНПГ) Критерии полной блокады правой ножки пучка Гиса: 1) продолжительность комплекса QRS более или равна 0,12 сек; 2) наличие на ЭКГ в отведениях V1 и V2 комплекса QRS по типу rsr`, rsR` или rSR`, при этом последующие зубцы R`или r` обычно шире начального зубца R; 3) в отведениях I и V6 зубец S шире зубца R или его длительность превышает 0,04 сек; 4) время внутреннего отклонения зубца R более 0,05 сек в отведении V1; 44 5) сегмент ST и зубец Т дискордантны по отношению к доминирующему зубцу комплекса QRS. Рисунок. Блокада правой ножки пучка Гиса Критерии неполной блокады правой ножки пучка Гиса: 1) продолжительность комплекса QRS более 0,11, но менее 0,12 сек, 2) остальные признаки аналогичны критериям полной блокады правой ножки. Блокады левой ножки пучка Гиса (БЛНПГ) Критерии полной блокады левой ножки пучка Гиса: 1) продолжительность комплекса QRS равна или более 0,12 сек; 2) наличие на ЭКГ в отведениях I, aVL, V5 и V6 деформированного (зазубренного) и уширенного зубца R; 3) отсутствие зубца Q в отведении I, V5 и V6; 4) время внутреннего отклонения зубца R более 0,06 сек в отведениях V5 и V6 ; 5) сегмент ST и зубец Т дискордантны по отношению к доминирующему зубцу комплекса QRS, 6) чаще электрическая ось сердца отклонена влево, но возможна и правограмма. Допускается наличие положительного зубца T в отведениях, в которых комплекс QRS направлен вверх. 45 Депрессия сегмента ST и отрицательный зубец T в отведениях с комплексом QRS, направленным вниз, не характерны для БЛНПГ и предполагают наличие дополнительной патологии. Рисунок. Блокада левой ножки пучка Гиса Критерии неполной блокады левой ножки пучка Гиса: 1) продолжительность комплекса QRS более 0,11, но менее 0,12 сек; 2) наличие признаков гипертрофии левого желудочка; 3) время внутреннего отклонения зубца R более 0,06 сек в отведениях V4, V5 и V6; 4) отсутствие зубца Q в отведении I, V5 и V6. Блокада передней ветви левой ножки пучка Гиса Критерии: 1) отклонение электрической оси сердца резко влево от -45° до -90°; 2) ширина комплекса QRS менее 0,12 сек; 3) время внутреннего отклонения зубца R в отведении aVL более 0,045 сек; 4) желудочковый комплекс типа qR в отведении aVL. Блокада задней ветви левой ножки пучка Гиса Критерии: 1) отклонение электрической оси сердца вправо от +90° до +180°; 2) ширина комплекса QRS менее 0,12 сек; 3) наличие желудочкового комплекса типа rS в отведениях I и aVL; 4) наличие желудочкового комплекса типа qR в отведениях III и aVF. 46 Неспецифическая внутрижелудочковая блокада Это любой тип нарушения внутрижелудочковой проводимости, который нельзя полностью объяснить блокадой специфической проводниковой системы сердца (изменения не укладываются в критерии блокады правой или левой ножек пучка Гиса и еѐ ветвей). Используется также термин «нарушения внутрижелудочкового проведения». Критерии: 1) резко снижена амплитуда желудочковых комплексов практически во всех отведениях; 2) комплексы сильно деформированы и уширены до 0,12 сек и более; 3) типичная для блокад ножек двухфазность комплексов QRS, закономерность в направлении их основных зубцов не определяются. При наличии нескольких типов блокад на одной электрокардиограмме каждая из них должна быть описана отдельно. Термины бифасцикулярная блокада, трифасцикулярная блокада, одно- двухпучковая блокада не рекомендуются к использованию. АСИСТОЛИЯ ЖЕЛУДОЧКОВ Асистолия желудочков – полное прекращение деятельности желудочков сердца. Критерии: 1) отсутствуют комплексы QRS, возможно кратковременное сохранение зубцов P; 2) при полной асиситолии сердца на ЭКГ регистрируется изолиния. Рисунок. Асистолия желудочков. 47 СИНДРОМЫ ПРЕЖДЕВРЕМЕННОГО ВОЗБУЖДЕНИЯ ЖЕЛУДОЧКОВ Синдром преждевременного возбуждения желудочков обусловлен врожденной аномалией проводящей системы сердца, связанной с наличием дополнительных проводящих путей между предсердиями и желудочками. Синдром WPW Синдром WPW (Wolff-Parkinson-White) – наиболее распространѐнный вариант этой патологии, когда аномальное проведение распространяется через пучок Кента. Критерии: 1) интервал PQ менее 0,12 сек при наличии признаков синусового ритма; 2) в начальной части QRS регистрируется дополнительная волна (дельта-волна), напоминающая «ступеньку» у основания первого зубца желудочкового комплекса; 3) дельта-волна направлена вверх, если комплекс QRS начинается зубцом R или вниз, если первый зубец комплекса QRS – Q; 4) комплекс QRS деформирован за счѐт дельта-волны и обычно уширен более 0,1 сек; 5) сегмент ST и зубец T чаще расположены дискордантно к комплексу QRS. В полном объѐме синдром WPW кроме, собственно, предвозбуждения желудочков и соответствующих изменений формы ЭКГ, включает также приступы пароксизмальной АВ реципрокной тахикардии. Рисунок. Компоненты синдрома WPW на ЭКГ 48 Синдром CLC Синдром CLC (Clerc-Levy-Cristesco) определяется при наличии аномального пучка Джеймса. Критерии: 1) укорочение PQ менее 0,12 сек; 2) отсутствие дельта-волны, изменений комплекса QRS, сегмента ST и зубца T. В англоязычной литературе этот синдром называют также синдромом LGL (Lown-Ganong-Levine). ПАРАСИСТОЛИЯ Парасистолия –это аритмия, обусловленная одновременным функционированием двух независимых водителей ритма, управляющие деятельностью сердца. Одним из водителей ритма чаще всего бывает синусовый узел, другим – какой-либо эктопический центр в предсердиях, атриовентрикулярном соединении или в желудочках. Критерии: 1) наличие двух параллельных ритмов; 2) непостоянные интервалы сцепления в эктопических (парасистолических) сокращениях; 3) интервалы между эктопические комплексами (парасистолами) либо одинаковы, либо кратны самому короткому межэктопическому интервалу; 4) наличие «сливных» комплексов. Сердечные комплексы от двух одновременно существующих независимых ритмов периодически совпадают, наслаиваются друг на друга и образуют деформированные «сливные» комплексы, не похожие на комплексы основных ритмов. 49 Рисунок. Желудочковая парасистолия СИНДРОМ СЛАБОСТИ СИНУСОВОГО УЗЛА Синдром слабости синусового узла (СССУ) – собирательное понятие, указывающее на органические (собственно сам СССУ) или функциональные (дисфункция синусового узла, ДСУ) нарушения работы синусового узла вследствие снижения функции автоматизма или ухудшения сино-атриальной проводимости. Критерии: 1) стойкая синусовая брадикардия, отсутствие адекватного учащения синусового ритма в ответ на физическую нагрузку; 2) синдром брадикардии-тахикардии – на фоне выраженной брадикардии периодически возникают пароксизмы фибрилляции предсердий или доугой пароксизмальной тахикардии; 3) постоянная или периодически наступающая синоаурикулярная блокада с синусовыми паузами, эпизоды остановки синусового узла с замещающими эктопическими ритмами из атриовентрикулярного узла или желудочков. СССУ чаще встречается у пожилых людей, для лиц более молодого возраста более характерны ДСУ. Любые варианты нарушений работы СА узла могут сопровождаться клинической симптоматикой в виде пресинкопальных и синкопальных состояний. 50 Рисунок. Синусовая пауза более 6 секунд и нижнепредсердный ритм при СССУ 51 ЭЛЕКТРОКАРДИОГРАММА ПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА Общие положения Изменения ЭКГ при ишемической болезни сердца многообразны, но в основном сводятся к электрокардиографическим критериям ишемии, повреждения и некроза сердечной мышцы. Ишемия Ишемия – состояние кратковременного нарушения реполяризации вследствие нарушения коронарного кровоснабжения, сопровождается биохимическими изменениями и электролитными нарушениями, структура клетки сохранена. Критерии основаны на изменении полярности, амплитуды, формы зубца Т и смещения сегмента ST, которые во многом зависят от локализации ишемизированного участка (субэндокардиально или субэпикардиально). Критерии субэндокардиальной ишемии: 1) положительный высокий «коронарный» (равносторонний, симметричный, остроконечный, уширенный) зубец Т; 2) сегмент ST на изолинии; 3) комплекс QRS не изменен; 4) в противоположных отведениях возможно появление отрицательного реципрокного зубца Т. Критерии субэпикардиальной или трансмуральной ишемии: 1) отрицательный «коронарный» зубец Т; 2) сегмент ST на изолинии, возможна его горизонтальная или косонисходящая депрессия; 3) комплекс QRS не изменен; 4) в противоположных отведениях возможно появление высокого положительного реципрокного зубца Т; 5) при расположении активного электрода на периферии очага трансмуральной ишемии регистрируется двухфазный (-/+ или +/-), сглаженный или низкоамплитудный зубец T. Рисунок. Субэпикардиальная (трансмуральная) ишемия. 52 Повреждение Повреждение – преходящее состояние, обусловленное продолжающимся нарушением коронарного кровообращения, характеризующееся обратимыми гистологическими изменениями в структуре кардиомиоцитов (вакуолизация и дистрофия мышечного волокна, нарушение структуры мембраны, митохондрий, метаболическими изменениями). Критерии основаны на изменении положения сегмента ST относительно изолинии, при этом дуга сегмента ST обращена в сторону смещения. Критерии субэндокардиального повреждения: 1) депрессия сегмента ST относительно изолинии на 1 мм и более, обращенная выпуклостью книзу; 2) комплекс QRS не изменен. Рисунок. Варианты ишемической депрессии сегмента ST Критерии субэпикардиального или трансмурального повреждения: 1) подъем сегмента ST выше изолинии на 1 мм и более, обращенный выпуклостью кверху; 2) комплекс QRS не изменен. Рисунок. Субэпикардиальное (трансмуральное) повреждение. 53 Некроз Некроз – состояние, характеризующееся необратимыми изменениями в кардиомиоцитах и их гибелью. Критерии: 1) изменение комплекса QRS в виде уменьшения амплитуды зубца R и/или увеличения амплитуды зубца Q (патологический зубец Q); 2) амплитуда зубца Q в отведениях I, II, III, aVL, aVF, V4-V6 более 1/4 амплитуды зубца R; 3) амплитуда зубца Qв отведении aVL – более 1/2 амплитуды зубца R; 4) продолжительность зубца Q более 0,03 сек. (в отведенияхV1-V2 продолжительность более 0,02 сек.), вплоть до формирования комплекса QS. ЭКГ при стабильной ИБС К стабильной ИБС относятся больные со всеми типами стабильной стенокардии как без ранее перенесенного инфаркта, так и с постинфарктным кардиосклерозом. Во время приступа стенокардии или безболевой ишемии миокарда на ЭКГ обычно появляются признаки субэндокардиальной или трансмуральной ишемии. Эти изменения кратковременны, наблюдаются в течение приступа и до 10-30 минут после его прекращения. Если имеются признаки повреждения миокарда, они могут сохраняться на ЭКГ в течение 1-2 часов. Во внеприступном периоде в состоянии покоя ЭКГ чаще остаѐтся в норме или имеет изменения, характерные для диффузного или очагового (постинфарктного) кардиосклероза. ЭКГ при инфаркте миокарда При инфаркте миокарда зоны ишемии, повреждения и некроза присутствуют одновременно (зона некроза окружена зоной повреждения, а та, в свою очередь, зоной ишемии). Изменения ЭКГ зависят от расположения поверхностного электрода относительно зон инфаркта и периода течения патологического процесса. 54 Рисунок. Зональная схема инфаркта миокарда Периоды течение инфаркта миокарда Выделяют 4 периода течения инфаркта миокарда. Острейший период. Тяжелейшее ишемическое повреждение миокарда в области прекращения коронарного кровотока. Гибель клеток ещѐ не произошла. Критерии: 1) формирование высокого остроконечного зубца Т (ишемия) и выраженный подъем сегмента ST (повреждение); 2) сегмент ST имеет горизонтальную, вогнутую, выпуклую или косовосходящую форму, может сливаться с зубцом Т, образуя т. н. «монофазную кривую»; 3) отсутствует патологический зубец Q, сохраняется амплитуда зубца R; 4) в отведениях, характеризующих противоположные инфаркту зоны миокарда, может регистрироваться реципрокная депрессия сегмента ST. Острый период. Характеризуется уменьшением зоны повреждения, при этом часть волокон погибает и переходит в зону некроза, а часть переходит в зону ишемии. Критерии: 1) появляется патологический зубец Q или комплекс QS (некроз); 2) зубец R может уменьшиться или исчезнуть, а в противоположных отведениях – увеличиться; 3) подъѐм сегмента ST менее выражен, чем в острейшем периоде; 55 4) формируется отрицательный зубец Т, который становится глубоким и остроконечным. Подострый период. Зона повреждения исчезает – часть мышечных волокон, находившихся в состоянии глубокого повреждения погибает, а часть волокон восстанавливается и переходит в состояние ишемии. Критерии: 1) сегмент ST возвращается к изолинии; 2) отрицательный зубец Т становится менее глубоким. Период рубцевания (постинфарктный кардиосклероз). Характеризуется образованием рубцовой ткани на месте инфаркта. Критерии: 1) амплитуда отрицательного зубца Т уменьшается, он становится изоэлектричным и положительным; 2) сегмент ST на изолинии; 3) зубец Q сохраняется, однако в ряде случаев он может уменьшиться за счет компенсаторной гипертрофии здорового миокарда. Приведенные выше критерии изменений ЭКГ характерны для инфаркта миокарда с зубцом Q (Q-инфаркт). Рисунок. Динамика Q-инфаркта миокарда [1] острейший период с выраженным подъѐмом ST, отсутствием патологического зубца Q и сохранѐнной амплитудой зубца R; [2-5] острый период – появление и углубление зубца Q, снижение амплитуды зубца R (2,3) вплоть до полного его исчезновения и формирования комплекса по типу QS [4], характерного для 56 трансмурального ИМ. Сегмент ST постепенно снижается. Сохранение в остром периоде зубца R является признаком крупноочагового ИМ [5]; [6-9] подострый период – возвращение сегмента ST на изолинию и постепенное уменьшение отрицательного зубца T вплоть до нормализации [6-9]; [9-10] период рубцевания – сохраняются изменения комплекса QRS, характерные для крупноочагового [9] или трансмурального [10] инфаркта, сегмент ST на изолинии, зубец T положительный. Инфаркт миокарда без зубца Q Инфаркт миокарда без зубца Q (non-Q, мелкоочаговый инфаркт) обусловлен формированием обширных зон ишемии и повреждения вокруг небольших по величине очагов некроза. При таком варианте инфаркта патологических изменений комплекса QRS не происходит, определяются лишь устойчивые признаки трансмуральной ишемии и/или повреждения (отрицательные зубцы T, смещение ST), которые сохраняются на ЭКГ в течение нескольких суток. Для подтверждения non-Q инфаркта требуются клинические и лабораторные доказательства. Рисунок. Мелкоочаговый (non-Q) инфаркт миокарда Топическая диагностика локализации инфаркта миокарда Топическая диагностика (локализация) инфаркта миокарда определяется по тем отведениям, в которых выявляются характерные для инфаркта миокарда изменения. Таблица. Типичные локализации инфаркта миокарда 57 Локализация Признаки инфаркта Прямые Реципрокные Переднеперегор V1-V3 III, aVF одочный Передневерхуше V3-V4 III, aVF чный Переднебоковой I, aVL, V3-V6 III, aVF Передний I, aVL, V1-V6 III, aVF распространенный Боковой I, aVL, V5-V6 III, aVF 2 2 Высокий I, aVL, V5 -V6 III, aVF (V1-V2) боковой Высокий I, aVL, V12-V42 III, aVF, II передний Нижний II, III, aVF I, aVL, V2-V5 Задний V7-V9,aVL-Neb* I, V1-V3, V3R Правого V1, V3R-V4R V7-V9 желудочка Примечание: выявление горизонтальной или косонисходящей депрессии сегмента ST в отведениях V1-V2 является критерием повреждения миокарда в задней стенке левого желудочка и показанием для регистрации дополнительных отведений V7-V9 и aVL-N. Постинфарктная аневризма сердца (хроническая) Хроническая постинфарктная аневризма образуется после обширных трансмуральных инфарктов миокарда, чаще при передних локализациях. Критерии: 1) так называемая «застывшая» кривая в виде подъема сегмента ST выше изолинии с двухфазным (+/-) или отрицательным зубцом Т. Фактически изменения на ЭКГ при аневризме аналогичны изменениям, которые наблюдаются в остром периоде трансмурального инфаркта миокарда. Однако, характерная динамика трансформации ЭКГ по стадиям инфаркта отсутствует и картина «острого инфаркта» остаѐтся на электрокардиограмме постоянно. 58 Рисунок. Постинфарктная аневризма в области верхушки левого желудочка перегородки, Инфаркт миокарда на фоне блокады ножек пучка Гиса Инфаркт миокарда нередко возникает на фоне блокады левой или правой ножки пучка Гиса. В ряде случаев инфаркт сам приводит к развитию внутрижелудочковых блокад. Диагностика инфаркта миокарда при блокаде правой ножки пучка Гиса. На ЭКГ имеются признаки как блокады правой ножки с расширением и деформацией QRS, так и инфаркта миокарда. Критерии при сочетании инфаркта миокарда нижней стенки левого желудочка и блокады правой ножки пучка Гиса: 1) комплекс QRS уширен и равен или больше 0,12 с; 2) зубцы rs(S) в отведениях III, aVF заменяются патологическим зубцом Q, комплекс QRS приобретает вид qR или QR с уширенным за счѐт блокады зубцом R; 3) увеличение амплитуды первого зубца rV1-2, комплекс QRS в отведениях V1-2 приобретает вид Rs(S)R'; 4) зубец T в отведениях V1-3 становится положительным симметричным, нередко большой амплитуды. Критерии при сочетании инфаркта миокарда передней стенки левого желудочка и блокады правой ножки пучка Гиса: 1) комплекс QRS уширен и равен или больше 0,12 с; 2) комплекс QRS в отведениях V3, V4 имеет вид QS, реже регистрируются зубцы Qr или QR; 3) подъем сегмента ST в V3-4 сначала в виде монофазной кривой, а затем в сочетании с отрицательным симметричным зубцом Т. 59 Рисунок. Инфаркт миокарда передней стенки левого желудочка на фоне блокады правой ножки пучка Гиса Диагностика инфаркта миокарда при блокаде левой ножки пучка Гиса. Блокада левой ножки мешает выявлению признаков инфаркта миокарда в большей степени, чем блокада правой ножки. Критерии при сочетании инфаркта миокарда нижней стенки левого желудочка и блокады левой ножки пучка Гиса: 1) комплекс QRS уширен и равен или больше 0,12 с; 2) комплекс qr в отведениях II, III и aVF, 3) куполообразный подъем сегмента SТII,III,aVF и отрицательный ТII,III,aVF. Критерии при сочетании инфаркта миокарда передней стенки левого желудочка и блокады левой ножки пучка Гиса: 1) комплекс QRS уширен и равен или больше 0,12 с; 2) yа ЭКГ в отведениях I, aVL и V5-6 регистрируется небольшой зубец Q или его эквиваленты (начальный RS и зазубрина на восходящем колене зубца R); 3) уменьшение высоты зубца R в грудных отведениях справа налево (от V2 к V4,V5), так называемый «регресс» зубца RV2-5; 4) уменьшение смещения сегмента ST вниз в отведениях V5-6, исчезновение отрицательности асимметричного зубца Т в динамике. 60 Рисунок. Инфаркт миокарда передней стенки левого желудочка на фоне блокады левой ножки пучка Гиса 61 ЭЛЕКТРОКАРДИОГРАММА ПРИ НЕКОТОРЫХ СОСТОЯНИЯХ И СИНДРОМАХ Синдром ранней реполяризации желудочков Синдром ранней реполяризации желудочков (СРРЖ) встречается как у здоровых, так и у больных с различными заболеваниями сердца. В основе СРРЖ лежат врожденные или приобретенные особенности электрофизиологических свойств сердца, которые обусловливают преждевременную реполяризацию субэпикардиальных участков миокарда Критерии: 1) подъем сегмента ST выше изолинии с выпуклостью, обращенной книзу; 2) высокое расположение на нисходящем колене зубца R точки соединения с сегментом S-T(волна j), иногда представленной в виде зазубрины, или псевдозубца r'; 3) уменьшение или исчезновение зубца S в левых грудных отведениях с формированием в отведениях V5-6 комплекса QRS типа qR. Рисунок. Варианты СРРЖ. Стрелка указывает на волну j Клиническое значение СРРЖ до сих пор не вполне ясно. Однако подъем сегмента SТ в грудных отведениях нередко заставляет дифференцировать этот синдром с ишемией миокарда или перикардитом. Электрокардиограмма при гиперкалиемии Гиперкалиемия наблюдается у больных с некоторыми заболеваниями почек, осложненными почечной недостаточностью, а также при передозировке препаратов калия. Критерии: 1) высокие, узкие, заостренные положительные зубцы Т; 62 2) укорочение электрической систолы желудочков - интервала Q-T; 3) замедление атриовентрикулярной и внутрижелудочковой проводимости с расширением и деформацией QRST; 4) склонность к синусовой брадикардии. Рисунок. Динамика изменений ЭКГ при гиперкалиемии Электрокардиограмма гликозидов при передозировке сердечных При передозировке сердечных гликозидов наблюдаются выход ионов калия из клетки, увеличение содержания внутриклеточного кальция и повышение тонуса блуждающего нерва. Это приводит к очень характерным для насыщения и интоксикации сердечными гликозидами изменениям конечной части желудочкового комплекса — сегмента SТ и зубца Т.. Критерии: 1) корытообразное смещение сегмента S-T ниже изолинии, и двухфазный (—+) или отрицательный асимметричный зубец Т; 2) различные нарушения ритма сердца, чаще экстрасистолы, по типу желудочковой би-, три- или квадригеминии; 3) синусовая брадикардия и замедление атриовентрикулярной проводимости (или атриовентрикулярная блокада более высокой степени). 63 Рисунок. ЭКГ при гликозидной интоксикации В случаях выраженной передозировки могут наблюдаться предсердная тахикардия с атриовентрикулярной блокадой, пароксизмальная желудочковая тахикардия и даже фибрилляция желудочков. Электрокардиограмма при электрокардиостимуляции При электрокардиостимуляции сердце активируется искусственными, ритмично подаваемыми электрическими импульсами кардиостимулятора. Первым возбуждается желудочек, к которому подшивается стимулирующий электрод, затем возбуждение переходит на другой желудочек. Ход импульса напоминает его распространение при блокаде ножки пучка Гиса. Каждый электрический импульс электрокардиостимулятора создает на ЭКГ отметку — артефакт, представляющий собой отвесную линию, расположенную перед комплексом QRS. Критерии электрокардиостимуляции с фиксированной частотой импульсов: 1) постоянная частота импульсов; 2) артефакт перед желудочковым комплексом QRS; 3) уширенный и деформированный желудочковый комплекс QRS, напоминающий форму желудочкового комплекса при полной блокаде одной из ножек пучка Гиса; 64 4) сегмент ST и зубец Т, расположены дискордантно к основному зубцу желудочкового комплекса; 5) расположение электрической оси сердца зависит от места расположения стимулирующего электрода. Рисунок. ЭКГ при электрокардиостимуляции. Артефакт импульса отмечен стрелкой 65 ДОПОЛНИТЕЛЬНЫЕ ВОЗМОЖНОСТИ ЭЛЕКТРОКАРДИОГРАФИИ Велоэргометрическая проба Велоэргометрическая проба (велоэргометрия, ВЭМ) является наиболее распространѐнным вариантом пробы с дозированной физической нагрузкой. Показания: 1) выявление ИБС (ранних и клинически выраженных форм); 2) определение толерантности к физической нагрузке больных ИБС и функционального класса стенокардии напряжения; 3) контроль за эффективностью лечения больных ИБС; 4) определение эффективности коронаролитических средств; 5) выявление преходящих аритмий. Помимо диагностики ИБС велоэргометрия широко используется для реабилитации больных сердечнососудистой патологией. В настоящее время общепринята непрерывная ступенеобразно возрастающая проба до достижения конечных точек – субмаксимальной частоты ритма или положительных критериев пробы. Субмаксимальным следует считать ЧСС = 200 - возраст в годах. Тест выполняться в положении сидя. Длительность каждого этапа 3 минуты, начальная мощность нагрузки 25 Вт (150 кгм/мин), на каждой последующей ступени мощность нагрузки увеличивается на 25 Вт. Регистрируются показатели работы сердца (давление, пульс, кардиограмма) и их динамика. Положительные критерии велоэргометрической пробы для выявления ИБС: 1) приступ стенокардии во время проведения пробы; 2) депрессия ST более 1 мм горизонтальной формы; 3) косовосходящая депрессия ST более 1,5 мм через 0,08 от точки соединения или QX более 50;% QT ; 4) частая экстрасистолия, преходящая атривентрикулярная и желудочковая блокада; 5) углубление или уширение ранее существовавших Q . Тредмил-тест Тредмил-тест с физической нагрузкой – нагрузочная проба на беговой дорожке с автоматически изменяемым углом наклона под непрерывным контролем электрокардиограммы и артериального давления 66 Позволяет также, как и велоэргометрическая проба, определить реакцию сердечно-сосудистой системы на физическую нагрузку, выявить взаимосвязь болей в груди и перебоев в работе сердца с нагрузкой. Проба более физиологична по сравнению ВЭМ и позволяет равномерно распределить нагрузку на мышцы человека. Исследуемому задается физическая нагрузка на беговой дорожке, которая постепенно увеличивается. Начало нагрузки, как правило, составляет 1,8–2,0 МЕТ (1 метаболический эквивалент [МЕТ] = 1,2 кал/мин или 3,5–4,0 мл потреблѐнного кислорода в минуту на 1 кг массы тела). Принцип подготовки пациента, проведения исследования и оценки результатов аналогичен велоэргометрической пробе. ЭКГ с фармакологическими пробами Электрокардиография с применением медикаментов (ЭКГ с фармакологическими нагрузочными пробами) – это модификация метода стандартной электрокардиографии, когда запись кардиограммы проводится на фоне введения лекарственных препаратов, влияющих на коронарное кровообращение и функциональное состояние миокарда. ЭКГ и давление регистрируют до введения препарата, на фоне введения препарата и после прекращения введения до момента возвращения конфигурации ЭКГ в исходное состояние. Изменения ЭКГ оценивают по тем же критериям, что и при нагрузочных пробах с физическими нагрузками (велоэргометрии и тредмил-тесте). Исследование прекращается по достижению положительного результата или при отсутствии такового, но введении определенной дозы препарата. Проба с калием. Больному после легкого завтрака дают 5–6 г хлористого калия, растворенного в 100 мл воды. Контрольная ЭКГ исследуется через 30, 60, 90 минут. Под действием калия у больных с нарушением метаболизма миокарда отмечается улучшение обменных процессов и нормализация конечной части желудочкового комплекса. Проба бывает положительной при функциональных нарушениях в миокарде. Нитроглицериновая проба. Больному дают 2–3 капли 1 % раствора нитроглицерина под язык или 1 таблетку нитроглицерина. Контрольную ЭКГ снимают через 5 и 10 минут. Для предупреждения коллаптоидных реакций проба выполняется в горизонтальном положении. При даче нитроглицерина у больных ИБС наблюдается улучшение конечной части желудочкового комплекса. Положительная проба указывает на наличие ИБС. Проба с обзиданом (пропранололом). Проба проводится утром натощак, больному дают 40–60 мг бета-блокатора пропранолола. 67 Контрольную ЭКГ снимают через 30, 60, 90 минут после приема препарата. Проба положительна при функциональных нарушениях со стороны сердца и связана с блокадой β1- и β2-адренорецепторов. Проба с курантилом (дипиридамолом). Дипиридамол вводят внутривенно из расчета 0,75 мг на 1 кг веса тела. Расчетную дозу условно делят на 3 части. Первую треть дозы вводят за 3 минуты, вторую треть в течение 7 минут. Если появляется приступ стенокардии или изменения ЭКГ ишемического типа, дальнейшее введение препарата следует прекратить, если их нет, вводят третью часть дозы за 5 минут. При появлении приступа стенокардии под язык дают таблетку нитроглицерина и внутривенно вводят 5– 10 мл 0,24 % раствора эуфиллина (физиологический антагонист дипиридамола). Препарат является мощным вазодилататором, расширяет непораженные атеросклерозом коронарные артерии и не расширяет суженные атеросклерозом. В результате развивактся феномен обкрадывания и проявляется приступом стенокардии или изменением ЭКГ ишемического типа. Проба с добутамином. Добутамин вводят внутривенно в увеличивающихся дозах (5, 10, 15, 20, 30 мг на 1 кг массы тела в минуту) с интервалами в 3 мин. Введение препарата осуществляют с помощью автоматического инфузомата. Добутамин обладает выраженным бетаадреностимулирующим действием. При введении препарата увеличивается ЧСС, повышается АД, значительно увеличивается работа сердца и потребность миокарда в кислороде. В условиях лимитированного коронарного кровоснабжения это приводит к возникновению преходящей ишемии миокарда. Суточное (Холтеровское) мониторирование ЭКГ Холтеровское мониторирование ЭКГ (ХМ ЭКГ) – высокоинформативный метод исследования, используемый для диагностики ишемической болезни сердца, нарушений сердечного ритма и проводимости, а также для оценки эффективности проводимого лечения, основанный на непрерывной регистрации ЭКГ в течение 24 часов и более (48, 72 часа). Показания. 1. Наличие у больного жалоб, которые могут быть следствием нарушений ритма сердца (сердцебиение, эпизоды потери сознания, головокружение, перебои в работе сердца). 2. Оценка риска развития опасных для жизни аритмий у пациентов без вышеперечисленных жалоб при следующей патологии: 2.1. гипертрофическая кардиомиопатия; 68 2.2. перенесенный ИМ, осложненный сердечной недостаточностью или нарушением ритма; 2.3. синдром удлиненного интервала QT. 3. Оценка эффективности антиаритмической терапии или проявлений проаритмогенных эффектов. 4. Оценка работы электрокардиостимулятора. 5. Диагностика и оценка эффективности лечения ишемии миокарда. 6. Оценка вариабельности сердечного ритма. 7. Оценка суточной динамики интервала QT при подозрении на синдром удлиненного интервала QT. Запись ЭКГ осуществляется при помощи специального портативного регистратора (монитора), который пациент носит с собой. Перед проведением исследования следует объяснить пациенту цели, задачи исследования. Во время мониторирования распорядок дня должен быть как можно ближе приближен к обычному режиму, от пациента требуется ведение дневника, в который необходимо вносить основные события за сутки: сон, физические и психо-эмоциональные нагрузки, прием пищи и лекарственных препаратов. Дневник пациента дает возможность врачу правильно трактовать результаты исследования. Изменения ЭКГ оценивают по стандартным количественным и качественным критериям оценки ишемии, нарушений ритма и проводимости в различные периоды суток, возможен анализ вариабельности сердечного ритма ряда других дополнительных показателей. Метод множественных отведений ЭКГ Метод множественных отведений ЭКГ (компьютерная электрокардиотопография, ЭКТГ) – способ записи электрокардиограммы последовательно или одновременно с множества электродов с поверхности грудной клетки, спины, живота. Позволяет исследовать процессы реполяризации и деполяризации отделов сердца, невидимых в системе 12 отведений, расширяя возможности диагностики патологии сердца. Методы кардиотопографии, применяемые как в нашей, так и в других странах, весьма различны в зависимости от возможностей аппаратов и многоэлектродных поясов, включающие от 35 до 260 и более электродов. Наибольшее распространение в РБ получил метод с 60 электродами ЭКТГ-60, разработанный в РНПЦ «Кардиология». 69 Электрофизиологические исследования Чрезпищеводная электрическая кардиостимуляция (ЧПЭКС) – неинвазивный метод функциональной диагностики, основанный на искусственной стимуляции синусового узла и предсердий. Основным направлением применения ЧПЭКС является использование в качестве электрофизиологического исследования сердца для уточнения характера функционирования синусового узла, атриовентрикулярного соединения и определения параметров пароксизмальных нарушений сердечного ритма. Для изучения состояния коронарного резерва ЧПЭКС может быть использована вместо проб с физической нагрузкой – велоэргометрии или тредмила. Этот способ диагностики можно применять у пациентов, которые не способны выполнить физические нагрузки т.к. проведение ЧПЭКС не требует непосредственного активного участия со стороны обследуемого. В специально оборудованном помещении, которое оснащено кардиостимуляционной, регистрирующей и реанимационной аппаратурой, больному в горизонтальном положении через носовые ходы в пищевод вводится зонд-электрод на глубину 25–45 см. Контроль за положением последнего осуществляется по электрограмме из пищевода. Введенным электродом осуществляется электростимуляция и регистрирация ЭКГ на уровне левого предсердия, что позволяет определить степень отклонения от нормы работы всей сердечно-сосудистой системы. Топическая диагностика окклюзии коронарных артерий С позиций современных рекомендаций возможна ранняя диагностика локализации поражения коронарных артерий (инфарктсвязанных артерий) по данным ЭКГ. При этом учитывается анатомия сосудов сердца, которые подразделяют на сегменты. Рисунок. Сегментарное деление (модифицированная система ACC/AHA) 70 коронарных артерий Проксимальный сегмент правой коронарной артерии (ПКА). Средний сегмент правой коронарной артерии. Дистальный сегмент правой коронарной артерии. Задняя нисходящая артерия. Основной ствол левой коронарной артерии (ЛКА). Проксимальный сегмент левой передней нисходящей артерии (ЛПНА). 7. Средний сегмент левой передней нисходящей артерии. 8. Дистальный сегмент левой передней нисходящей артерии. 9. 1-я диагональная ветвь (Д1). 10. 2-я диагональная ветвь. 11. Проксимальный сегмент левой огибающей артерии (ЛОА). 12. 1-я ветвь тупого края. 13. Средний сегмент левой огибающей артерии. 14. 2-я ветвь тупого края. 15. 3-я ветвь тупого края. 16. Задне-латеральная ветвь правой коронарной артерии. Критерием локализации повреждения коронарной артерии по данным ЭКГ служит подъем сегмента ST, наличие патологического зубца Q или комплекса QS в соответсвующих отведениях. 1. 2. 3. 4. 5. 6. Таблица. ЭКГ критерии поражения инфаркт-связанной артерии. Предположительная локализация поражения в инфаркт-связанной артерии Сегмент 1-2 ПКА Сегмент 3 ПКА Сегменты 3-4ПКА Сегмент 16 ПКА Преимущественные Вероятная отведения для выявления локализация изменения ЭКГ инфаркта миокарда Подъем ST (патологический Нижний инфаркт Q) в III, aVF, V1 и V3R-V4R c миокарда в депрессией ST в V2 сочетании с инфарктом правого желудочка Подъем ST (зубец Q) III > II Нижний инфаркт и в aVF в сочетании с миокарда депрессией ST в отведениях I и/или aVL, в V1 сегмент ST на изолинии или его подъем Подъем ST (зубец Q) в III, Нижне-задний aVF, II, V7-V9, D и aVL по инфаркт миокарда Небу с одновременной депрессией ST в V1-V3 Депрессия сегмента ST Задний инфаркт 71 (увеличение амплитуды R) в V1-V3, подъем сегмента ST (зубец Q) V7-V9, D и aVL по Небу Основной ствол ЛКА Подъем ST (зубец Q) в V1(Сегмент 5) V6, I, aVL, aVR с депрессией ST в II, III, aVF и блокадой передней ветви ЛНПГ. Сегмент 6 ЛПНА Подъем сегмента ST в отведениях V1, V2, V3 с депрессией сегмента ST в отведениях II, III, aVF Сегмент 7-8 ЛПНА Подъем сегмента ST в отведениях V1, V2, V3 без депрессии сегмента ST в отведениях II, III, aVF Сегмент 9 (Д1) Подъем сегмента ST в отведениях I и aVL, V2 при сохранении положения сегмента на изолинии в отведениях V1, V3-V6 Сегмент 11 ЛОА Подъем сегмента ST равнозначно в отведениях II и III, aVF с изоэлектричным или подъемом сегмента ST в отведениях aVL, I, возможно в V5-V6, и депрессией сегмента ST в отведениях V1-V3. Сегмент 12 ЛОА Подъем сегмента ST в отведении aVL при одновременной депрессии сегмента в отведении V2 Сегмент 13, 15 ЛОА Подъем сегмента ST равнозначно в отведениях II и III, aVF с изоэлектричным ST в отведениях aVL, I, V5-6. Сегмент 14 ЛОА Подъем сегмента ST в отведении I, aVL, V5-6 с или без депрессии сегмента ST в отведении III, aVF. 72 миокарда Обширный передне-боковой инфаркт миокарда Обширный передний инфаркт миокарда. Инфаркт миокарда передней стенки и верхушки левого желудочка. Инфаркт миокарда базальных передних и передне-боковых сегментов левого желудочка Нижний или нижнебоковой инфаркт миокарда. Инфаркт миокарда высоких боковых отделов левого желудочка Нижний инфаркт миокарда Инфаркт миокарда боковых отделов левого желудочка ПРИЛОЖЕНИЯ Классификация нарушений ритма (М.С. Кушаковский; Н.Б. Журавлева, 1981) сердца 1. НАРУШЕНИЕ ОБРАЗОВАНИЯ ИМПУЛЬСА 1.1. Нарушение автоматизма синоатриарного (СА) узла 1.1.1. синусовая тахикардия 1.1.2. синусовая брадикардия 1.1.3. синусовая аритмия 1.1.4. синдром слабости синусового узла 1.2. Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров 1.2.1. медленные (замещающие) выскальзывающие комплексы и ритмы. 1.2.2. ускоренные эктопические ритмы 1.2.3. миграция суправентрикулярного водителя ритма 1.3. Эктопические (гетеротопные) ритмы, преимущественно не связанные с нарушением автоматизма 1.3.1. экстрасистолия (предсердная, из АВ-соединения, желудочковая) 1.3.2. пароксизмальная тахикардия (предсердная, из АВ-соединения, желудочковая) 1.3.3. трепетание предсердий 1.3.4. мерцание (фибрилляция) предсердий 1.3.5. трепетание и мерцание (фибрилляция) желудочков 2. НАРУШЕНИЕ ПРОВОДИМОСТИ 2.1. Синоатриальная блокада 2.2. Внутрипредсердная блокада 2.3. Атриовентрикулярная блокада (I, II, III степени) 2.4. Внутрижелудочковые блокады (блокады ветвей пучка Гиса) 3. АСИСТОЛИЯ ЖЕЛУДОЧКОВ 4. СИНДРОМЫ ПРЕЖДЕВРЕМЕННОГО ВОЗБУЖДЕНИЯ ЖЕЛУДОЧКОВ 5. КОМБИНИРОВАННЫЕ НАРУШЕНИЯ РИТМА (парасистолия, атриовентрикулярные диссоциации, СССУ и др.) 73 Классификация (M.Ryan, 1975) 0 КЛАСС I КЛАСС II КЛАСС III КЛАСС IVA КЛАСС IVB КЛАСС V КЛАСС желудочковой экстрасистолии отсутствие ЖЭС за 24 часа мониторирования не более 30 ЖЭС за любой час мониторирования более 30 ЖЭС за любой час Полиморфные экстрасистолы мономорфные парные ЖЭС полиморфные парные ЖЭС желудочковая тахикардия (три подряд и более ЖЭС с частотой более 100 в минуту) Классификация M.Ryan рекомендована для замены классификации ЖЭС B.Lown и M.Wolf. 74 Стандарты расшифровки ЭКГ ФАМИЛИЯ, ИМЯ, ОТЧЕСТВО ______________________________________________________________ ФАКУЛЬТЕТ, КУРС, ГРУППА № 01 02 03 04 05 Стандартное положение Синусовый ритм Синусовая тахикардия Синусовая брадикардия Синусовая аритмия Несинусовый ритм ________________________________________________ Стандартное положение Трепетание предсердий Фибрилляция желудочков Синоатриальная блокада I степени Синоатриальная блокада II степени Синусовая пауза или остановка синусового узла электрической 41 АВ блокада 1 степени 06 Нормальное положение оси 07 Отклонение электрической оси вправо 08 Отклонение электрической оси влево 09 Неопределѐнное положение электрической оси 10 Гипертрофия левого предсердия 11 Гипертрофия правого предсердия 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 № 36 37 38 39 40 42 АВ блокада 2 степени, тип Mobitz I 43 АВ блокада 2 степени, тип Mobitz II 44 АВ блокада 2:1 45 АВ блокада полная (3 степени) 46 Блокада передней ветви левой ножки пучка Гиса Гипертрофия левого желудочка 47 Блокада задней ветви левой ножки пучка Гиса Гипертрофия правого желудочка 48 Блокада левой ножки пучка Гиса Гипертрофия обоих желудочков 49 Неполная блокада правой ножки пучка Гиса Гипертрофические изменения ST-T 50 Блокада правой ножки пучка Гиса Предсердный ритм 51 Нарушение внутрижелудочкового проведения Узловой ритм 52 Смещение ST Ускоренный узловой ритм 53 Смещение ST с изменениями зубца T Наджелудочковый ритм 54 Ишемия миокарда Идиовентрикулярный ритм 55 Острейший период ИМ Ускоренный идиовентрикулярный ритм 56 Острый период ИМ Миграция водителя ритма 57 Подострый период ИМ Узловой выскальзывающий комплекс(ы) 58 Рубцовый период ИМ (рубец) Желудочковый выскальзывающий 59 Передний ИМ комплекс(ы) Предсердная экстрасистола(ы) 60 Нижний ИМ Предсердная экстрасистола, 61 Задний ИМ блокированная Узловая экстрасистола(ы) 62 Боковой ИМ Желудочковая экстрасистола(ы) 63 Переднеперегородочный ИМ Предсердная тахикардия, монотопная 64 Обширный передний ИМ Предсердная тахикардия, политопная 65 ИМ на фоне блокады ножки п.Гиса Узловая тахикардия 66 Интоксикация сердечными гликозидами Наджелудочковая тахикардия 67 Гиперкалиемия Желудочковая тахикардия 68 Ранняя реполяризация Желудочковая тахикардия, полиморфная 69 Предвозбуждение желудочков (WPW) Фибрилляция предсердий 70 Парасистолия 71 Желудочковые стимуляционные комплексы или ритм Отметьте номера подходящих для анализируемой ЭКГ положений 75 ЛИТЕРАТУРА 1. ACC / AHA / ESC Guidelines for the Management of Patients With Supraventricular Arrhythmias / Blomström-Lundqvist C. [et al.] // Circulation. – 2003. – Vol.108. – Р. 1871-1909. 2. ACC / AHA / ESC 2006 Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death / Douglas P. Zipes [et al.] // Circulation. – 2006. – Vol. 114. – P. e385e484. 3. ACCF /AHA / HRS Focused Updates Incorporated Into the ACC / AHA / ESC 2006 Guidelines for the Management of Patients With Atrial Fibrillation : A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines / V. Fuster [et al.] // Circulation. – 2011. – Vol. 123. – Р. e269-e367. 4. AHA / ACCF / HRS Recommendations for the standardization and interpretation of the electrocardiogram. Part I. The Electrocardiogram and Its Technology: A scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology, the American College of Cardiology Foundation, and the Heart Rhythm Society: endorsed by the International Society for Computerized Electrocardiology /P. Kligfield [et al.] // J Am Coll Cardiol. – 2007. – Vol. 49, № 10. – P. 1109-1127. 5. AHA / ACCF / HRS Recommendations for the standardization and interpretation of the electrocardiogram. Part II. Electrocardiography Diagnostic Statement List: A scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology, the American College of Cardiology Foundation, and the Heart Rhythm Society: endorsed by the International Society for Computerized Electrocardiology /J.W. Mason, E.W. Hancock, L.S. Gettes // J Am Coll Cardiol. – 2009. – Vol. 49, № 10. – P/ 1128– 1135. 6. AHA / ACCF / HRS Recommendations for the standardization and interpretation of the electrocardiogram. Part III. Intraventricular conduction disturbances: A scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology, the American College of Cardiology Foundation, and the Heart Rhythm Society: endorsed by the International Society for Computerized Electrocardiology /B. Surawicz [et al.] // J Am Coll Cardiol [Electronic resource]. – 2009. – Vol. 53, № 11. 7. AHA / ACCF / HRS Recommendations for the standardization and interpretation of the electrocardiogram. Part IV. The ST segment, T and U 76 waves, and the QT interval: A scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology, the American College of Cardiology Foundation, and the Heart Rhythm Society: endorsed by the International Society for Computerized Electrocardiology / P. M. Rautaharju [et al.] // J Am Coll Cardiol [Electronic resource]. – 2009. – Vol. 53, № 11. 8. AHA /ACCF / HRS Recommendations for the standardization and interpretation of the electrocardiogram. Part V. Electrocardiogram changes associated with cardiac chamber hypertrophy: A scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology, the American College of Cardiology Foundation, and the Heart Rhythm Society: endorsed by the International Society for Computerized Electrocardiology / G. S. Wagner [et al.] // J Am Coll Cardiol [Electronic resource]. – 2009. – Vol. 53, № 11. 9. AHA /ACCF / HRS Recommendations for the standardization and interpretation of the electrocardiogram. Part VI. Acute ischemia/infarction: A scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology, the American College of Cardiology Foundation, and the Heart Rhythm Society: endorsed by the International Society for Computerized Electrocardiology / G. S. Wagner [et al.] // J Am Coll Cardiol [Electronic resource]. – 2009. – Vol. 53, № 11. 10. Bayes De Luna, A. The surface electrocardiography in ischemic heart disease : clinical and imaging correlations and prognostic implications / A. Bayes de Luna, M. Fiol-Sala. – [S. l.] : Blackwell Publishing, 2008. – 332 p. 11. Bayes de Luna, А. Basic Electrocardiography. Normal and abnormal ECG Patterns// Bayes de LunaА. – Barcelona, Spain.: Blackwell Science INC, 2007. – 174 p. 12. GoldbergerA. L. Clinical electrocardiography: a simplified approach / GoldbergerA. L. – 7th ed. – Philadelphia : Mosby Inc., 2006. 13. Distinct role of electrocardiographic criteria in echocardiographic diagnosis of left ventricular hypertrophy according to age in general population / D.Tsiachris [et.al] // European Society of Cardiology. – Paris, 2011. 14. Third universal definition ofmyocardial infarction / The Writing Group on behalf of the Joint ESC/ACCF/AHA/WHF Task Force for the Universal Definition of Myocardial Infarction / Kristian Thygesen [et al.] // European Heart Journal. – 2012. – Vol. 33. – P. 2551–2567. 77 15. Вечерский, Г. А. Справочник по клинической электрокардиографии / Г. А. Вечерский, Л. Г. Баранов, В. Г. Лисютин. – Мн.: Беларусь, 1985. – 79 с. 16. Воробьѐв, А.С. Электрокардиография. Новейший справочник / А.С Воробьѐв. – М.Эксмо; СПб.:Сова, 2003. – 560 с. 17. Диагностика и лечение стабильной стенокардии: национальные рекомендации / Респ. науч.-практ. центр «Кардиология»; Бел. науч. о-во кардиологов. – Минск: Доктор Дизайн, 2010. – 86 с. 18. Кечкер, М.И. Руководство по клинической электрокардиографии / М.И. Кечкер. – М.: Инсайт, 2000. – 387 с. 19. Мурашко, В. В. Электрокардиография / Мурашко В. В., Струтынский А. В. – М. : МЕДпресс-информ, 2001. – 312 с. 20. Клиническая электрокардиография / под. общ. ред. В.П. Медведева. – 2-е изд., испр. – СПб.: Питер, 2001. – 384 с. 21. Коломиец, С.Н. Введение в ЭКГ / С.Н.Коломиец. – Одесса, ОНМУ, 2012. – 84 с. 22. Национальные рекомендации «Диагностика и лечение острых коронарных синдромов с подъемом и без подъема сегмента st на ЭКГ» / Респ. науч.-практ. центр «Кардиология»; Бел. науч. о-во кардиологов. – Минск: Доктор Дизайн, 2010. – 64 с. 23. Орлов, В.Н. Руководство по электрокардиографии / В.Н.Орлов. – М.: Медицинское информационное агентство, 2007. – 604 с. 24. Суворов, А. В. Клиническая электрокардиография / Суворов А. В. – Нижний Новгород : Изд-во НМИ, 1993. – 124 с. 25. Функциональная диагностика в кардиологии : в 2 т. / под. ред. Л.А. Бокерия, Е.З. Голуховой, А.В. Иваницкого. – М.: Изд-во НЦССХ им. А.Н. Бакулева РАМН, 2002. – Т. 1. – 424 с.Электрокардиографическая диагностика гипертрофии левого желудочка у больных артериальной гипертонией, «Медпрактика», Москва, 2010 78