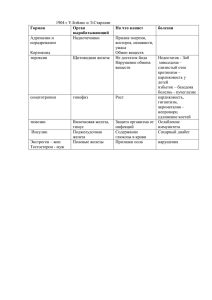
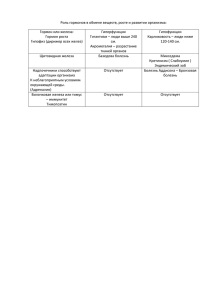
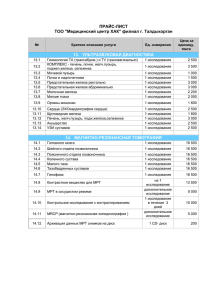
6. Анемии, лейкозы у детей
реклама

АНЕМИИ, ЛЕЙКОЗЫ У ДЕТЕЙ. ПРИЧИНЫ, КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ, ПРОФИЛАКТИКА. Лектор: доц., к.м.н. Косовская Т.М. ГЕМОБЛАСТОЗЫ - опухоли, которые развиваются с кроветворных клеток. ЛЕЙКОЗЫ - опухоли, которые возникают с кроветворных клеток костного мозга, распространяясь поражают не только органы кроветворения, но и другие органы и системы. ГЕМАТОСАРКОМЫ (внемедулярные опухоли) опухоли, которые возникают с кроветворных клеток лимфоидной ткани, а со временем поражают и кроветворную систему (костный мозг). Лейкозы: Острый лейкоз - патологическим субстратом являются бластные клетки (клетки І-ІV ряда) - 85-95 %. Хронический лейкоз - патологическим субстратом являются зрелые или созревающие клетки - до 5%. Основные причины возникновения лейкозов: І. Экзогенные: 1. Вирусы - ретровирусы, вирус герпеса, Эпштейн-Барра, паповавирусы; 2. Химические вещества - бензол, индол, полициклические углеводы, жирные кислоты, пестициды; 3. Лекарственные вещества - нестероидные противоспалительные, левомицетин, цитостатики, витамин К; 4. Ионизирующее и электромагнитное излучение. Причины лейкоза: ІІ. Эндогенные: 1. Продукты нарушения обмена веществ обмена триптофана, тирозина, желчные кислоты, половые гормоны; 2. Врожденные иммунодефициты - с-м ЛуиБара, Брутона, Вискотта-Олдрича, анемия Фанкони; 3. Хромосомные мутации - транслокация (обмен участками негомогенных хромосом), делеция (потеря участка хромосомы), дупликация, инверсия. СХЕМА ПАТОГЕНЕЗА ЛЕЙКОЗОВ: Экзо-, эндогенные фактор ↓ мутация гемопоэтической клетки ↓ моноклональная опухоль (доброкачественная) ↓ поликлональная (злокачественная) опухоль ↓ накопление патологических клеток ↓ торможение физиологического гемопоэза ↓ угнетение иммунитета ↓ прогрессия опухолевого роста КЛАССИФИКАЦИЯ ОСТРЫХ ЛЕЙКОЗОВ: по клинико-гематологической картине: Острый лейкоз Хронический лейкоз по цитохимическим свойствам бластных клеток (ВОЗ, 1979): Острый лимфобластный Острый нелимфобластный лейкоз ІІ. Острый нелимфобластный лейкоз (ОЛЛ): 1. Миелобластный 2. Промиелоцитарный 3. Миеломоноцитарный 4. Монобластный 5. Эритромиелоз 6. Не дифференцированный Периоды острого лейкоза: I.Начальный II. Период разгара заболевания III. Период ремиссии IV. Период обострения (рецидив) V. Терминальный период Начальный период: -вялость, снижение аппетита, быстрая утомляемость, головные боли, иногда боли в костях и суставах, в животе, -нарастающая бледность кожных покровов с развитием анемии, -повышение температуры тела до высоких цифр (неправильный тип температурной кривой), -длительность даного периода составляет 1,5-2 месяца, -диагноз лейкоза устанавливается только у 15 % детей. Период разгара: 1) интоксикационный (повышение температуры тела, общая слабость, головная боль, снижение аппетита), 2) пролиферативный (увеличение периферических лимфатических узлов, наиболее часто передне- и заднешейные, подчелюстные, реже – подмышечные, паховые от 0,5-1 до 6-8 см, образуют конгломераты – плотные, безболезненные), иногда увеличены лимфатические узлы средостения), гепатоспленомегалия, симптом Микулича – симметрическое опухание слезных и слюнных желез, вследствие пролиферации в них лимфатической ткани. Генерализованное увеличение лимфатических узлов: Гепатоспленомегалия Период разгара (продолжение): 3) анемический (бледность кожных покровов, слизистых оболочек, ослабление тонов сердца, систолический шум, вялость, слабость, головная боль), 4) геморрагический (кровоизлияния на коже, слизистых оболочках, носовые кровотечения, кровотечения из желудочно-кишечного тракта в виде мелены), 5) осалгический (летучие боли в суставах ), 6) некротические поражения кожи, слизистых оболочек. Некротические изменения слизистой оболочки рта, языка: Нейролейкоз: Метастазирование бластных клеток в ЦНС. 1) контактный путь – из костей черепа и позвоночника на твердую мозговую оболочку, черепные и спинно-мозговые нервы, 2) диапедезный – из переполненных сосудов мягкой оболочки в ликвор и в вещество мозга по околососудистым пространствам. Формы нейролейкоза: менингиальная (мозговые оболочки) энцефалитическая (вещество мозга) менингоэнцефалическая поражение периферических стволов Диагностика лейкоза: СМЖ - цитоз (бластные клетки), увеличение белка, + р-ция Панди; Кровь - анемия, тромбоцитопения (меньше 150х109/л), лейкопения-лейкоцитоз, ускоренная СОЭ (40-60 мм/час). Специфический признак - “лейкемический провал” Костный мозг (миелограмма) - преобладания бластных клеток с резким угнетением нейтрофильного, эритроцитарного, тромбоцитарного ростков. Ремисия лейкоза: 1) отсутствие клинических признаков - 1 мес.; 2) миелограмма: не более 5% бластных клеток, не более 30% лимфоцитов; 3) восстановление соотношения эритроцитарного и гранулоцитарного ростков (1:3); 4) нормализация периферической крови: - Нв не < 120 г/л, - лейкоциты - не < 4х109/л, - тромбоциты - > 100 тыс., - отсутствие бластов. Рецидив лейкоза: Рецидив - восстановление клинических, гематологических признаков лейкоза. Виды: - ранний - до 6 мес. после поддерживающей терапии * очень ранний - до 18 мес. от начала заболевания * поздний - после 6 мес. после поддерживающей терапии Проявляется: - медуллярными (костно-мозговые нарушения); - экстрамедуллярными очагами (в почках, миокарде, печени, селезенке, нейролейкоз). У мальчиков орхиты, эпидидимиты. У девочек - поражение яичников. Диагностика лейкоза: 1. Общий анализ крови + тромбоциты + СОЭ 2. Rо-графия ОГК, костей 3. УЗИ органов брюшной полости 4. Биохимический анализ крови (глюкоза, белок, креатинин, мочевина, АЛТ, АСТ, ЩФ, К, Na) 5. Вирусологическое исследование (НВsАg, ВПГ,ЦМВ) 6. Люмбальная пункция - цитоз+белок, цитология, посев на стерильность, сахар 7. Стернальная пункция - иммунофенотипическое, цитохимическое, миелограмма, цитогенетическое исследование. Лечение лейкоза: Интенсивная полихимиотерапия в течение 6 месяцев и поддерживающая- сроком до 2 лет. І. Индукция ремиссии (добиваются уменьшения числа бластных клеток до единичных в препарате костного мозга). ІІ. Консолидация ремиссии (продление ремисии, реиндукция – противорецидивное лечение). ІІІ. Поддерживающия терапия (в интервалах между редукциями и консолидацией). Методы лечения острого лейкоза: - трансплантация костного мозга: аллогенным костным мозгом (с удалением Т-лимфоцитами), трансплантируют сразу после достижения ремиссии; аутогенным костным мозгом - забирают после достижения ремиссии + обрабатывают моноклональными антителами, фармакологическими препаратами, и вводят больному; Анемии: – патологическое состояние организма, при котором снижается количество гемоглобина в единице объема крови, что может быть обусловлено недостатком кроветворения, повышенным разрушением элементов крови или кровопотерей. Анемии широко распространены в детском возрасте. Среди них на первом месте находяться железодефицитные анемии. По данным разных авторов, частота её в детской популяции составляет от 3,8 до 76%. Железодефицитная анемия (ЖДА) - патологическое состояние, характеризующееся снижением содержания гемоглобина из-за дефицита железа в организме в результате нарушения его поступления, усвоения или патологических его потерь, и наличием трофических изменений в тканях. Исторические данные: Впервые ЖДА была описана Lange в 1554г., а с 1660 г. в ее лечении используется железо. По даным ВОЗ, на земном шаре 700-800 млн. человек страдают ЖДА или скрытым дефицитом железа. В 50-70% детей раннего возраста и в 10% детей старшего возраста. Этиология ЖДА: Несоответствие квоты железа в пище повышенным потребностям, обусловленным усиленным ростом. Около 30 % детей страдают дефицитом железа, при этом 50% - дети от 1 года до 3 лет, одна треть – от 3 до 6 лет, четверть детей – в школьном возрасте. Уменьшение поступления железа с пищей и истощение депо железа. Малое содержание мясных продуктов и нерациональное питание. Истощение депо железа. Нарушение всасывания железа в пищеварительном тракте (врожденные и приобретенные заболевания – хр. гастродуодениты, энтериты, целиакия). Хронические гнойно-очаговые инфекции (тонзиллиты, аденоидит). Кровопотери. Органические поражения нервной системы и нейродистрофия. Заболевания ЖКТ (язвенная белезнь желудка, полипоз, язвенный колит, меккелев дивертикул ). Патогенез ЖДА (стадии): 1. 2. 3. Пренатентный дефицит железа: характеризуется истощением тканевых запасов железа. Клинических проявлений нет. Латентный дефицит железа: характеризуется снижением содержания как депонированного, так и транспортного железа, но без снижения гемоглобина и развития анемии. Клинические проявления в виде трофических нарушений (снижается активность железодефицитных ферментов). Железодефицитная анемия: снижение гемоглобина из-за дефицита железа в организме. Классификация анемий по степени тяжести: Легкая – гемоглобин – 110-90 г⁄л, эритроциты – 3,5-3,0 ·10¹²⁄л. Средняя – гемоглобин – 90-70 г⁄л, эритроциты – 3,0-2,5 ·10¹²⁄л. Тяжелая – гемоглобин – меньше 70 г⁄л, эритроциты – меньше 2,5 ·10¹²⁄л. Анемии в зависимости от ЦП: Гипохромная – меньше 0,8. Нормохромная – 0,9-1,0. Гиперхромная – больше 1,1. Типы анемий по количеству ретикулоцитов: Регенераторная – от 5 до 50 %. Гиперрегенераторная – больше 50 %. Гипорегенераторная – меньше 5 %. Арегенераторная – 0 %. Клиника ЖДА: Общеанемический синдром: -слабость, -одышка при физических нагрузках, -мозговые расстройства в виде головной боли, головокружения, обмороки, -снижение успеваемости в школе, -бледность кожи и слизистых оболочек (восковидный оттенок) Изменения со стороны ССС: в 70% случаев, тахикардия, одышка, систолический шум над верхушкой и в области проекции легочной артерии, смещение границ относительной тупости сердца влево, ЭКГ-снижение зубца Р в грудных отведениях, изменение зубца Т, отклонение вверх или вниз интервала ST. Сидеропенический синдром: -эпителиальные изменения (трофические нарушения кожи-сухость, трещины, восковая бледность), ногтей (тусклые, плоские, истонченные, слоятся, койлонихии-вогнутые ложкообразные ногти с поперечными вдавлениями), волос (истончаются, выпадают, секутся), часто страдают зубы (тускнеет и темнеет эмаль, кариес); -извращение вкуса (желание есть мел, зубной порошок, уголь, глину, лед, песок, землю, сырой мясной фарш, тесто, крупы) и обоняния (нравится запахи ацетона, лака, красок, керосина, мазута, выхлопных газов, гуталина, нафталина); -астено-вегетативные нарушения (плаксивость, раздражительность, сонливость, головные боли, снижение работоспособности, памяти, внимания, повышенная возбудимость, эмоциональная лабильность, вялость, апатия, негативизм, головокружение); - нарушения процессов кишечного всасывания (атрофический гастрит); - дисфагия и диспепсические изменения; - снижение местного иммунитета (повышенная заболеваемость острыми кишечными и респираторными инфекциями) Клиника ЖДА: Поражения мышечной системы: мышечная слабость, уменьшения способности выполнять физические нагрузки, слабость мышечных сфинктеров (невозможность удержать мочеиспускание при кашле, чихании, смехе). Дистрофия миокарда. Обмороки, особенно в душных помещениях, в бане, в метро, гипотензии. Диагностика ЖДА: Согласно рекомендациям ВОЗ нижней границей нормы для гемоглобина капиллярной крови следует считать уровень 110 г/л у детей в возрасте до 6 лет и 120 г/л у детей старше 6-ти лет. *МСН –среднее содержание Hb в эритроците **МСН–средняя концентрация Hb в эритроците Лабораторные критерии железодефицитных состояний у детей: Показатель Норма Латентный дефицит железа Анемия железодефицитная Гемоглобин (г/л) - до 6 лет > 110 > 110 < 110 > 120 0,86-1,05 < 120 < 0,86 24-33 30-38 < 24 < 30 - старше 6 лет > 120 Цветовой 0,86-1,05 показ. МСН (n/r)* 24-33 МСН (%)** 30-38 Диагностика (продолжение) Железо сыворотки (мкмоль/л) 10,6-33,6 <14 < 14 Общая железосвязывающая способность сывор. (мкмоль/л) 40,6-62,5 >63 > 63 Латентная железосвязывающая способность сывор. (мкмоль/л) < 47 >47 > 47 % насыщения трансферрина (%) > 17 ~17 < 15-16 Ферритин сыворотки (мкг/л) > 12 Десфераловая сидероурия (мг/сутки) <12 0,65±0,006 <0,4 < 12 < 0,4 Лечение ЖДА: 1. 2. 3. 4. Основные принципы лечения железодефицитных анемий (Идельсон Л.И., 1981). Возместить дефицит железа без лекарственных железосодержащих препаратов невозможно. Терапия железодефицитных состояний должна проводиться преимущественно препаратами железа для перорального приема. Терапия железодефицитной анемии не должна прекращаться после нормализации уровня гемоглобина. Гемотрансфузии при железодефицитной анемии должны проводиться только строго по жизненным показаниям. Диета Имеет значение в какой форме находится железо в продуктах. Более эффективно всасывается гемовое железо. Пример: коэффициент абсорбции железа из мяса говядины (гемовое железо) – 17-22 %, а для железа из фруктов - не более 2-3 %. Содержание железа: - В продуктах растительного происхождения железо находится в негемовой форме. - Усиливают всасывание негемового железа аскорбиновая кислота, продукты из мяса, рыбы, вещества понижающие рН пищи. - Снижают усвоение негемового железа соевый протеин, фитаты (хлеб, злаки), полифенолы (чай, кофе, орехи, бобовые). - Диета может «покрыть» только физиологическую потребность организма в железе, а не устранить его дефицит Диета при ЖДА: Сбалансированное питание с использованием продуктов, богатых железом: мясные продукты (язык, мясо), печень, рыба. Апельсиновые или лимонные соки, которые улучшают всасывание железа. Яблочный сок и пюре, мясные и рыбные фарши, желток, овощи, гречневую, овсяную, пшенную каши. Абрикосы, мандарины, яблоки, сладкий перец, сухофрукты, горох, орехи, халва. Ограничить мучные продукты, так как фитин затрудняет всасывание железа. Медикаментозная терапия: Уровень утилизации железа из различных лекарственных средств зависит от химической формы препаратов железа, то есть от количества активного (элементарного) железа (табл.) Характеристика препаратов железа для перорального приема: Препараты Форма соединения железа в препарате К-во железа в препарате общее (мг) активное (мг) Aктиферрин Сульфат железа в 1 капс.- 113 в 1 мл сир.-34,2 в 1 капле р-ра-2,6 в 1 капс.- 34,5 в 1 мл сир.-6,8 в 1 капле р-ра-0,54 гемофер пролангатум Сульфат железа в 1 драже - 325 в 1 драже - 105 гино-тардиферон Сульфат железа в 1 таб.- 256 в 1 таб.- 80 сорбифер дурулес Сульфат железа в 1 таб.- 320 в 1 таб.- 100 Тардиферон Сульфат железа в 1 таб.- 256 в 1 таб.- 80 Ферроград С Сульфат железа в 1 таб.- 325 в 1 таб.- 105 Ферроградумет Сульфат железа в 1 таб.- 525 в 1 таб.- 105 Ферроград фолик Сульфат железа в 1 таб.- 325 в 1 таб.- 105 Характеристика пероральных препаратов железа: Ферроплекс Сульфат железа в 1 драже - 50 ** Ферроплект Сульфат железа в 1 драже - 50 ** Фенол Сульфат железа в 1 капс. - 150 ** Железа фумарат фумарат железа в 1 таб.- 200 в 1 таб.- 65 Ферретаб комп. фумарат железа в 1 капс. - 154 в 1 капс. - 50 Ферронат фумарат железа в 1 мл - 30 в 1 мл - 10 Хефенол фумарат железа в 1 капс. - 350 в 1 капс. - 100 ферронал Глюконат железа в 1 таб.- 300 ** Апоферроглюконат Глюконат железа в 1 таб.- 300 в 1 таб.- 33 Железа глюконат Глюконат железа в 1 таб.- 300 ** Гемофер Хлорид железа в 1 капле – 7,8 в 1 капле – 2,2 Мальтофер fe-гидроксид полимальтоза в 1 мл - 50 ** Мальтофер фол fe-гидроксид в 1 мл - 100 ** Преимущество пероральных препаратов железа: Повышает уровень гемоглобина только на 2-4 дня позже, чем при парентеральном введении. Крайне редко приводит к серьезным побочным эффектам. Не приводит к развитию гемосидероза. Парентеральное введение препаратов железа показано лишь при синдроме нарушенного кишечного всасывания, обширная резекция тонкого кишечника. Лечение ЖДА: - Терапия железодефицитных состояний должна проводится преимущественно препаратами железа для перорального приёма (редко приводит к серьезным побочным эффектам гемосидероз). Используют препараты в виде двухвалентных солей (сульфат, фумарат, глюконат железа) - Для детей раннего возрасте железосодержащие препараты выпускаются в жидкой форме (капли, сироп). Препараты железа целесообразно назначать за 1-2 часа до или после еды. При плохой переносимости можно применять их и во время еды, по необходимо учитывать характер пищи. Необходимо помнить, что чай, молоко, каши снижают всасывание железа. - Парентеральные препараты должны использоваться в тех случаях, когда нельзя применять через рот (состояния после резекции желудка, тонкого кишечника; синдром нарушенного кишечного всасывание; неспецифический язвенный колит; хронический энтероколит). Этапы лечения ЖДА: 1 – лечение анемии составляет 1 мес. 2 – лечение препаратами железа 2-3 мес., доза препаратов снижается примерно в 2-3 раза. 3 – профилактическое лечение препаратами железа для детей первого года жизни и пубертатного периода. Расчет лечебной дозы препарата проводится по элементарному (активному) железу. Суточное кол-во препарата=Терапевтическая СД элементарного Fe Кол-во элементарного Fe в препарате Суточные терапевтические дозы пероральных препаратов железа при лечении железодефицитной анемии у детей У детей до 3 лет – 5-8 мг/кг/сутки элементарного Fe У детей до 7 лет –100-120 мг/сутки элементарного Fe У детей старше 7 лет– до 200 мг/сутки элементарного Fe Дозы пероральных препаратов железа у детей: До 3 лет – 5-8 мг на 1 кг массы тела в сутки элементарного железа. До 7 лет – 100-120 мг массы тела в сутки элементарного железа. Старше 7 лет – до 200 мг массы тела в сутки элементарного железа. Лечение ЖДА: Стартовая доза железа составляет ½-1/4 терапевтической дозы, которая достигается через 7-14 дней. Ферротерапия в полной дозе проводится до нормализации гематологических показателей (гемоглобина), а дальше лечение следует продолжить в течении 2-3 месяцев в половинной дозе. Некоторые специалисты у недоношенных детей после нормализации гемоглобина рекомендуют восполнять запасы железа в их организме до конца -2-го года жизни. Гемотрансфузии при ЖДА проверяться по жизненным показаниям, после консультации гематолога. Парентеральные препараты железа: Нарушение всасывания железа (обширные резекции кишки, синдром нарушения всасывания, неспецифический язвенный колит, хронический энтероколит). Непереносимость пероральных препаратов изза диспепсических явлений. Необходимость быстрого повышения уровня гемоглобина. Парентеральные препараты железа: Имферон. Эктофер. Фербитол. Феррум Лек. Ферковен. Инферон. Астроферрон. Унифер. Профилактика ЖДА: Пренатальная: во 2-й половине беременности назначают препараты железа или поливитамины, обогащенные железом. При повторной беремонности ++ - во втором и третьем триместре, лучше препараты Fе c фолиевой кислотой. 2. Постнатальная: естественное всармливание, своевременное введение прикормов; - соблюдение режима (пребывание на свежем воздухе); - предупреждение рахита, гипотрофии, острых респираторных заболеваний; - недоношенным, детям от многоплодной беременности, родившимся с крупной массой с 3-го месяца жизни и до конца первого полугодия рекомендуется профилактический приём препаратов железа в дозе равной 1/3-1/2 суточной терапевтической дозы (2-4 мг/кг/сутки). Таким детям необходим гемотологический контроль 1 раз в квартал. 1. Диспансерное наблюдение за детьми с ЖДА: При приёме препаратов железа детьми они осматриваются каждые 10-14 дней (осмотр, анализ крови). - После нормализации гемограммы осмотр проводится 1 раз в месяц. - После отмены препаратов железа осмотр проводится 1 раз в квартал. - Через 6-12 месяцев от нормализации клинико-лабораторных показателей ребёнок снимается с диспансерного учёта. Витамин В₁₂-дефицитная анемия Пернициозная (злокачественная), прогноз крайне неблагоприятный. Впервые описана в 1849 г. Аддисоном и в 1872 г. – Бирмером. Распространенность от 1 года до 10 лет – 1 на 10 000 населения. Этиология В₁₂-дефицитной анемии: Нарушение всасывания витамина В₁₂ в результате отсутствия или снижения секреции внутреннего фактора Кастла. Наследственное отсутствие фактора Кастла. Нарушение поступления витамина с пищей. Нарушение в системе транспорта: отсутствие белка транскобаламина-2 или выработка антител к нему. Клиника В₁₂-дефицитной анемии: Анемический синдром: астения, бледность кожи с лимонно-желтым оттенком, субиктеричность склер, умеренная гепатомегалия, небольшая спленомегалия (вследствие внутрикостномозгового гемолиза клеток красного ряда). Поражение желудочно-кишечного тракта (глоссит – боли в области языка, жжение, пощипывание, воспаление и образование эрозий, «лакированный язык»-»малиновый», сосочки сглажены, на кончике и краях – участки воспаления). Атрофический гастрит: отрыжка, снижение аппетита, тошнота, поносы, чередующиеся с запорами. Клиника анемии (продолжение): Нарушения функции нервной системы: неприятные ощущения в нижних конечностях (ощущения покаливания булавками и «ползания мурашек», мышечная слабость, мышечные атрофии, онемения ног, гипестезии или гиперестезии). Диагностика В₁₂-дефицитной анемии: Общий анализ крови: анемия, тромбоцитопения, лейкопения за счет гранулоцитов. Эритроциты – в виде оваломакроцитов, грушевидные и другие формы. В них обнаруживаются базофильная пунктация, наличие остатков ядер в виде телец Жолли и колец Кебота, иногда – мегалобласты. Снижение количества ретикулоцитов. ЦП выше 1 (гиперхромная анемия): снижение уровня гемоглобина несколько отстает от уменьшения количества эритроцитов. Полисегментация нейтрофилов: число сегментов достигает 5-6 и более. Тромбоцитопения умеренная, геморрагического синдрома практически не бывает, функция тромбоцитов нормальная. Лечение В₁₂-дефицитной анемии: Парентеральное применение препаратов витамина В₁₂: цианокобаламин 5 мкг на 1 кг массы тела 1 раз в сутки внутримышечно для детей первого года жизни, детям старшего возраста – 100-200 мкг 1 раз в сутки. Оксикобаламин лучше связывается с белками и более эффективен, 500 мкг ежедневно или 1 мг через день. Лечение длительное: основной курс – 4-6 недель, закрепляющий – 6-8 недель, профилактический – 15-20 инъекций витамина в год. Питание: мясо, яйца, сыр, молоко, значительное количество витамина В₁₂ депонируется в печени. Фолиево-дефицитная анемия Группа мегалобластных анемий. Нарушение всасывания фолиевой кислоты при синдроме мальабсорбции, при обширных резекциях кишки, хронических энтеритах, у новорожденных, особенно у недоношенных, у детей при вскармливании козьим молоком, содержащим мало фолиевой кислоты. Дефицит фолиевой кислоты возникает при приеме противосудорожных препаратов (фенобарбитал, дефинин). Клиника Анемический синдром. Нарушения желудочно-кишечного тракта. Никогда не бывает фуникулярного миелоза, так как аденозилкобаламин не входит в состав фолиевой кислоты. Поражения нервной системы (эпилепсия, шизофрения, психические нарушения). Лечение Фолиевая кислота: - 0,25-0,5 мг в сутки для детей первого года жизни, - 1-5 мг в сутки для детей старшего возраста. Продолжительность лечения – 2-3 недели. Профилактика Сбалансированное питание ребенка. Свежие овощи, томаты, шпинат, салат, мясо, печень, дрожжи, свежие фрукты. Всасывание фолиевой кислоты происходит быстро. В основном в тонкой кишке. Вопроссы: 1. Основные синдромы при лейкозе. 2. Особенности диеты при железодефицитной анемии. 3. Профилактика фолиеводефицитной анемии. Спасибо за внимание!