Otogen_vnutricher_oslojn_Dispans
реклама

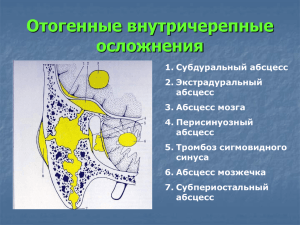
Отогеные внутричерепные осложнения. Диспансеризация больных перенесших отогенные внутричерепные осложнения. Этиология, патогенез, классификация, клиника, диагностика, лечение и профилактика. Кафедра ЛОР болезней Ташкентской Медицинской Академии www.tma.uz Отогенные внутричерепные осложнения. В течение многих десятилетий проблема отогенных внутричерепных осложнений была одной из ведущих в оториноларингологии В 20-30-е годы текущего столетия более 25% стационарных ЛОР-больных составляли лица с отогенными внутричерепными осложнениями . Существенный прорыв в лечении интракраниальных отогенных болезней наступил после внедрения в практическое здравоохранение антибиотиков Антибиотики, оказывая выраженный терапевтический эффект при менингите, менингоэнцефалите, тромбозе сигмовидного синуса, отогенном сепсисе, оказались мало действенными при отогенных гнойниках (экстрадуральные абсцессы, а также абсцессы мозга и мозжечка) полости черепа. Процент летальных исходов при чистых менингитах (менингоэнцефалитах) и синус-тромбозах (отогенном сепсисе) во многих клиниках сведен к минимуму, в то же время неблагоприятный исход при абсцессах мозга и мозжечка продолжает оставаться еще на высоком уровне - от 20 до 50% Наряду с общепризнанными путями и механизмами распространения токсикоинфекционного процесса из среднего и внутреннего уха в полость черепа в генезе интракраниальных осложнений мы придаем определенное значение также нарушению гематоэнцефалического барьера, который в условиях физиологической нормы защищает внутричерепные образования от случайных и вредных веществ, циркулирующих в крови. Нарушению гематоэнцефалического барьера, вероятно, способствуют и другие неблагоприятные внутренние и внешние факторы (перенесенная черепно-мозговая травма, высоковирулентная инфекция, ослабление иммунологической реактивности организма и др.). Все разновидности внутричерепных отогенных осложнений условно можно разделить на две группы: большие формы (гнойный менингоэнцефалит и лептоменингит, синус-тромбоз и отогенный сепсис, абсцесс мозга и мозжечка) и малые формы (экстрадуральный и субдуральный абсцессы средней и задней черепных ямок, негнойный арахноидит и арахноэнцефалит, очаговый негнойный энцефалит и др.). Отогенные внутричерепные осложнения 1. Субдуральный абсцесс 2. Экстрадуральный абсцесс 3. Абсцесс мозга 4. Перисинуозный абсцесс 5. Тромбоз сигмовидного синуса 6. Абсцесс мозжечка 7. Субпериостальный абсцесс Отогенные внутричерепные осложнения Отогенный гнойный менингит Отогенный гнойный менингит – воспаление мягкой и паутинной оболочек мозга с образованием гнойного экссудата и повышением внутричерепного давления, возникающее при хроническом или остром гнойном среднем отите. Этиология Возбудители, как правило, идентичны микроорганизмам вызывающим острый и хронический средний отит. ПУТИ ПРОНИКНОВЕНИЯ ИНФЕКЦИИ В ПОЛОСТЬ ЧЕРЕПА -контактный или по продолжительности -по предсуществующим (преформированным) путям -лабиринтогенный -гематогенный -лимфогенный -через дегисценции Этапы распространения инфекции Первый этап – экстрадуральный абсцесс; Второй этап – субдуральный абсцесс; Третий этап – гнойный менингит; Четвертый этап – абсцесс больших полушарий головного мозга и мозжечка ВИДЫ ОТОГЕННЫХ МЕНИНГИТОВ ПЕРВИЧНЫЕ – из-за распространения инфекции из уха на мозговые оболочки различными путями. ВТОРИЧНЫЕ – следствие других внутричерепных осложнений. Менингиальные симптомы при отогенном менингите Ригидность затылочных мышц Верхний, нижний симптом Брудзинского Симптом Кернига При присоединении энцефалита отмечаются пирамидные симптомы (Бабинского, Оппенгейма) ОЧАГОВЫЕ СИМПТОМЫ ПРИ МЕНИНГИТЕ Глазное дно – гиперемия дисков зрительных нервов, расширение и напряжение вен. Ликвор – высокое давление (300-600 мм.вод.ст.), мутный цвет, низкий плеоцитоз, наличие белка. Лечение Хирургическое лечение направленное на элиминацию гнойного очага в среднем ухе (острый отит – антромастоидотомия, хронический отит – расширенная общеполостная радикальная операция); Антибиотикотерапия – применение антибиотиков широко спектра действия, которые проникают через гематоэнцефалический барьер (цефалоспорины 3-го поколения, метронидазол, пеницилины и др.). Также антибиотики вводятся в спинномозговой канал; Лечение Дезинтоксикационная терапия (реополиглюкин, нативная плазма и др.); Дегидратационная терапия (лазикс, 40% глюкоза и др.); Антигистаминные препараты внутримышечно (димедрол, супрастин и др.); Глюкокортикостероиды парентерально; Симптоматическая терапия. Общие признаки гнойного лабиринтита и абсцесса мозжечка. И для гнойного лабиринтита, и для абсцесса мозжечка характерно наличие следующих признаков: а) головокружения б) нистагма в) нарушения координации г) нарушения функции скелетной мускулатуры Критерии дифференциальной диагностики гнойного лабиринтита и абсцесса мозжечка. а) Нистагм и его характеристики (плоскость, сила, быстрота колебательных циклов, амплитуда, ритм) б) Координаторные пробы (тонические реакции отклонения конечностей): пальценосовая – пациент разводит руки в стороны и сначала при открытых, а затем при закрытых глазах старается дотронуться до кончика своего носа; пальце-пальцевая – пациент поочередно левой и правой рукой должен попасть указательным пальцем в указательный палец врача на расстоянии вытянутой руки вначале с открытыми, а затем с закрытыми глазами, коленно-пяточная – пациент должен с закрытыми глазами лежа на спине провести одной ногой по голени другой ноги от уровня колена вниз и обратно Устойчивость в позе Ромберга – обследуемый стоит, сблизив ступни так, чтобы пятки и носки соприкасались, руки вытянуты вперед на уровне груди, пальцы рук раздвинуты, глаза закрыты. г) Характер походки по прямой линии (больной с закрытыми глазами делает 5 шагов по прямой линии вперед и, не поворачиваясь, 5 шагов назад) и фланговой (пациент отставляет вправо правую ногу, приставляет левую и делает таким образом 5 шагов, а затем аналогичным образом возвращается влево) д) Проба на адиадохокинез – пациент с закрытыми глазами вытягивает вперед руки и производит ими быструю смену супинации и пронации е) Характеристики головокружения д) Пробы для выявления скрытых вестибулярных расстройств (калорическая, вращательная) – могут применяться лишь в сомнительных случаях, когда это необходимо для постановки окончательного диагноза е) Лабораторно-инструментальные методы анализа: общий анализ крови, исследование ликвора, измерение АД; Особенности клиники абсцесса мозжечка. 1. Постепенное развитие процесса с появлением признаков внутричерепного объемного образования (гипертензионных симптомов): а) резко выраженная вплоть до нестерпимой локальная головная боль в затылочной области, усиливающаяся во второй половине дня и ночью (доминирующий симптом) б) тошнота, рвота на высоте головной боли в) брадикардия (до 45/мин) Особенности клиники абсцесса мозжечка. г) рефрактерный к медикаментозной терапии подъем артериального давления Характерно вынужденное положение головы с наклоном набок 2. Головокружение при абсцессах мозжечка не носит выраженного характера вращательного головокружения. Больные предпочитают лежать на больной стороне с повернутыми в здоровую сторону глазами, так как при этом головокружение и нистагм несколько тормозятся. Направление падения больного при головокружении не изменяется в зависимости от положения головы. 3. Мозжечковая атаксия: а) пальце-носовая (наиболее специфична, т.к. преимущественная локализация отогенных абсцессов в верхнепередних отделах полушарий мозжечка), пяточноколенная, пальце-пальцевая пробы – больной промахивается в «больную» сторону (в сторону поражения) б) в позе Ромберга больной неустойчив, падает в сторону пораженного полушария мозжечка в) адиадохокинез – на пораженной стороне наблюдается резкое отставание руки г) нарушение фланговой походки в сторону поражения 4. Нистагм горизонтальный, крупноразмашистый, постоянный или усиливающийся, направлен в сторону поражения. В единичных случаях нистагм вертикальный. 5. Гипотония мышц на стороне поражения, замедление речи, ее "смазанность" и скандированность (за счет нарушения тонуса мышц языка). 6. Возможно сочетанное поражение лицевого (периферические парезы и параличи мимической мускулатуры) и отводящего нервов (сходящееся косоглазие, диплопия) за счет их сдавления увеличенным мозжечком в мостомозжечковом углу 7. Характерны прогрессирующий застрой сосков зрительных нервов, нарушение остроты и изменение полей зрения. 8. Воспалительные изменения крови (сдвиг формулы влево, увеличение СОЭ, лейкоцитоз). 9. При исследовании ликвора: высокое давление, повышенное количество белка и умеренный преимущественно лимфоцитарный плеоцитоз (белковоклеточная диссоциация). 10. Выраженные симптомы интоксикации (вялость, слабость, разбитость, отсутствие аппетита, сонливость, бледность кожных покровов). Температура субфебрильная, с периодическими подъемами выше 38С, сопровождающихся ознобом. Расхождение пульса (брадикардия) и температуры (симптом ножниц). 11. Характерны менингеальные симптомы (чаще всего ригидность затылочных мышц при отсутствии симптома Кернига или со слабо выраженным симптомом Кернига) СТАДИИ ОТОГЕННОГО АБСЦЕССА МОЗГА Начальная Латентная Явная Терминальная НАЧАЛЬНАЯ СТАДИЯ Продолжается 1 -2 недели. Сопровождается легкой головной болью, подъёмом температуры тела до 37,5 С, рвотой, плохим самочувствием. ЛАТЕНТНАЯ СТАДИЯ Эта стадия бедна симптомами, проявляются вялость больного, бледность, отсутствие аппетита, периодическая головная боль. ЯВНАЯ СТАДИЯ Проявляется внезапно при кажущемся общем удовлетворительном состоянии больного. Динамика процесса имеет тенденцию к постепенному ухудшению состояния. Повышение температуры тела зависит от сопутствующего гнойного отита. Частота пульса обычно до 50-60 уд. в мин., т.е. наблюдается брадикардия. ТЕРМИНАЛЬНАЯ СТАДИЯ В этой стадии наблюдаются грубые нарушения со стороны сердечнососудистой системы из-за интоксикации, отёка мозга с параличём сосудистого центра. ОТОГЕННЫЕ АБСЦЕССЫ МОЗГА И МОЗЖЕЧКА Основной путь распространения -контактный, в основном формируется одиночный абсцесс. Расположение отогенных абсцессов мозга наиболее чаще височная, височно-теменная доля. ЭКСТРАДУРАЛЬНЫЙ АБСЦЕСС ЭКСТРАДУРАЛЬНЫЙ АБСЦЕСС - скопление гноя между твёрдой мозговой оболочкой и костью. Это результат распространения воспалительного процесса из сосцевидного отростка и барабанной полости в полость черепа. Локализуется в средней либо в задней черепной ямке СУБДУРАЛЬНЫЙ АБСЦЕСС СУБДУРАЛЬНЫЙ АБСЦЕСС осложнение хронического гнойного среднего отита, особенно холестеатомного, значительно реже острого. Локализуется в средней или задней черепной ямке. ДИАГНОСТИКА АБСЦЕССОВ Компьютерная томография – наиболее точный метод диагностики. Эхоэлектроэнцефалография – важный и простой метод исследования. Ангиография – широко применяется в нейрохирургической практике. Вентрикулография – только в условиях нейрохирургического стационара. СИНУСТРОМБОЗ На глубине 2,5 – 3 см. от края наружного слухового прохода расположен сигмовидный синус. Он впадает в луковицу ярёмной вены. Когда патологический процесс доходит до стенки, возникает воспаление наружной стенки синуса, затем по контакту в воспалительный процесс вовлекается интима. Возникает инфицированный тромб в магистральном сосуде. АРАХНОИДИТ Арахноидит - воспалительное заболевание паутинной (арахноидальной) с вовлечением в процесс мягкой мозговой оболочки. Этиология Возникает при общих инфекциях (грипп, пневмония, корь и др. ), очагах фокальной инфекции (гайморит, тонзиллит, фронтит, отит и др. ), черепно-мозговой травме. В ряде случаев развивается у больных энцефалитами (арахноэнцефалит), миелитами (арахномиелит). Патогенез В паутинной оболочке развивается реактивное воспаление вследствие воздействия возбудителя, его токсинов, отека мозга, нарушений крово- и лимфообращения. В зависимости от характера и локализации изменений различают слипчивый, кистозный, слипчиво-кистозный; церебральный (конвекситальный и базальный-оптохиазмальный, задней черепной ямки, мосто-мозжечкового угла) и спинальный арахноидит. Последний у детей встречается редко. По характеру течения может быть острым (редко), подострым и хроническим. Клиническая картина При церебральном арахноидите с подострым и хроническим течением наблюдаются умеренно выраженные общемозговые нарушения: головная боль распирающего или давящего характера, тошнота, иногда рвота, головокружения. Головная боль — постоянный симптом арахноидита. Клиническая картина Она обычно носит постоянный характер, периодически усиливаясь под влиянием физического и умственного перенапряжения, переохлаждения, перегревания, и других причин. На высоте головной боли возможна рвота. Отмечаются общая слабость, повышенная утомляемость, эмоциональная лабильность Очаговые неврологические нарушения завися от преимущественной локализации поражения. При конвекситальном арахноидите нередко возникают фокальные судорожные припадки, которые могут переходить в генерализованные с потерей сознания. Наблюдаются также рассеянная или очаговая неврологическая симптоматика. Для оптохиазмального арахноидита характерно медленно прогрессирующее или быстро наступающее снижение зрения с одной или двух сторон. На глазном дне возможны явления застоя или неврита, атрофия дисков зрительных нервов, атрофия зрительного нерва. Может быть двоение в глазах, птоз. В ряде случаев развиваются гипоталамические обменные нарушения (несахарный диабет, ожирение и др. ). Арахноидит задней черепной ямки проявляется интенсивной, периодически усиливающейся головной болью с тошнотой и рвотой, возможно развитие гидроцефалии. Характерны мозжечковые расстройства — мышечная гипотония, нарушение координации, нистагм. Может быть застой на глазном дне. Заболевание нередко напоминает опухоль головного мозга. Наиболее характерные признаки арахноидита мостомозжечкового угла — одностороннее снижение слуха, поражение лицевого нерва, позже присоединяются мозжечковые расстройства. Диагноз Диагноз обосновывается данными неврологического обследования и окончательно подтверждается результатами пневмоэнцефалографии или компьютерной томографии. Следует избегать гипердиагностики арахноидитов. Лечение При остром течении заболевания показаны антибиотики: пенициллин, полусинтетические пенициллины (метициллин, ампициллин, ампиокс) в среднетерапевтических дозах. Для лечения под- острых и хронических арахноидитов назначаются дегидратирующие — диакарб, фуросемид, рассасывающие — экстракт алоэ, плазмол, стекловидное тело, лидаза; Лечение общеукрепляющие (витамины группы В, АТФ) и симптоматические средства. Можно использовать йод-электрофорез по глазнично-затылочной методике. При наличии припадков назначаются противосудорожные средства. Проводится лечение фокальной инфекции. В случае кистозных арахноидитов иногда показано нейрохирургическое лечение. ЛЕЧЕНИЕ ОТОГЕННЫХ ВНУТРИЧЕРЕПНЫХ ОСЛОЖНЕНИЙ Расширенная санирующая операция уха. Антибактериальная терапия. Патогенетическая терапия. Дезинтоксикационная терапия. Симптоматическая терапия. Профилактика Ранняя диагностика и лечение острых инфекционных заболеваний, профилактика инфекционных заболеваний , очагов фокальной инфекции, черепно-мозговых травм. Кафедра ЛОР болезней Ташкентской Медицинской Академии www.tma.uz