1 Модуль №1 «Клиническая иммунология и аллергология
реклама

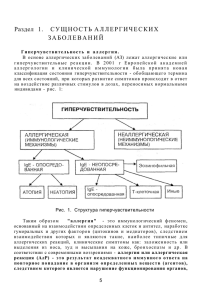
Модуль №1 «Клиническая иммунология и аллергология» Методические рекомендации для проведения занятия со студентами Практическое занятие № 9 "Современные взгляды на атопические болезни как системные заболевания. Типы и стадии иммунологических реакций. Общие вопросы аллергологической диагностики, терапии и профилактики. Специфическая иммунотерапия. Принципы биоэтики в клинической практике" – 4 ч. Актуальность За последние два десятилетия частота аллергических заболеваний существенно увеличилось, особенно в экономически развитых странах и в странах с неблагополучной экологической ситуацией. По прогнозам некоторых ученых, XXI век станет веком аллергических заболеваний. В наше время уже известно более 20 тыс. аллергенов, и их количество продолжает увеличиваться. Учебные цели: научить студентов распознавать основные механизмы развития аллергических реакций; ознакомить студентов с методами обследования, применяемые для диагностики аллергических заболеваний, показаниями для их назначения, методике выполнения, диагностической ценности каждого из них; научить студентов самостоятельно трактовать результаты проведенных обследований; ознакомить студентов с тактикой лечения аллергических заболеваний. Задачи для самостоятельной работы при подготовке к занятию: • анатомофизиологические особенности органов иммунной системы; • патологическая анатомия аллергических заболеваний; • фармакодинамика, побочные действия лекарств, которые применяют при лечении аллергических заболеваний. Что должен знать студент: • классификация аллергических заболеваний; • этиологические факторы аллергических заболеваний; • патогенез, варианты развития аллергических реакций; • методы диагностики аллергических заболеваний; • подходы к лечению аллергических заболеваний. Что должен уметь студент: • правильно собирать аллергологический анамнез; • проводить клинико-лабораторное обследование; • проводить кожные аллергические пробы: накожной (капельные, аппликационные), скарификационный, тест-уколом, внутрикожные; • проводить провокационные тесты (назальный, ингаляционный, подъязычный, элиминационных, лейкоцитопеничный); • проводить иммунолабораторное 2 обследования (радиоаллергосорбентный тест (РАСТ), метод Прист для определения концентрации общего IgE, метод ИФА для определения специфического IgE); • проводить дифференциальный диагноз; • назначать лечение, проводить первичную и вторичную профилактику; • решать вопросы экспертизы трудоспособности больных. Перечень практических навыков, которые должен освоить студент: • уметь проводить кожные аллергические пробы; • уметь проводить провокационные тесты. Содержание темы. Термин "атопия" был введен в 1923 году для того, чтобы подчеркнуть отличие атопических заболеваний и феномена анафилаксии. К группе классических атопических болезней относится круглогодичный атопический ринит, поллиноз, атопическая форма бронхиальной астмы и атопический дерматит. Тесно связаны с этой группой заболеваний некоторые острые аллергические реакции на лекарства и еду. Важным признаком атопии является наследственность. Если атопией болеет один родственник, патология передается в 50% детям, если оба – 75%. Атопия сопровождается следующими иммунными нарушениями. 1.Повышенная способность иммунной системы отвечать продукцией IgE на незначительные антигенные стимуляции, на которые не атопики или вообще не отвечают, или производят антитела других классов иммуноглобулинов. В крови при атопии резко повышен уровень общего и специфического IgE. 2.Отмечаются нарушения функции лимфоцитов в виде снижения функции CD3+, CD8+, пролиферативного ответа на антигены, супрессорной активности натуральных киллеров, кожных реакций на контактные аллергены, на в / в введения туберкулина, кандинину, продукции IL-2. Одновременно возникает увеличение количества CD4+ клеток, гиперреактивность В-лимфоцитов, на антиген и В-митогены, связывание гистамином В-лимфоцитами в период обострения заболевания. 3.Ингибуеться хемотаксис моноцитов и нейтрофилов, что снижает эффективность фагоцитоза, тормошит моноцито-лимфоцитарную кооперацию и антителозависимую моноцит-опосредованную цитотоксичность. Кроме перечислених иммунных нарушений, атопия характеризуется включением ряда неспецифических патогенетических механизмов (нарушение равновесия между 3 симпатической и парасимпатической иннервациями, повышенная продукция медиаторов тучными клетками и базофилами, эозинофилия). Таким образом, понятие атопии не равноценны понятию аллергии. Атопия – это более широкий феномен, чем аллергия. Атопия может протекать с аллергией, когда включаются иммунные механизмы и без нее, когда нет иммунных механизмов или они минимальны и не играют ведущей роли. Типы иммунологических реакций тип I.Анафилактический реакций гиперчувствительности. Обусловлен образованием особого типа антител, принадлежащих к IgE и имеют высокую афинность относительно тканевых базофилов и базофилов периферической крови. В случае первичного антигенпрезентирующими попадания клетками аллергена (макрофагами, в организм он В-лимфоцитами, увлекается дендритными клетками) и подвергается перевариванию (процесингу). Вследствие переваривание под влиянием лизосомальных ферментов с аллергена образуется определенное количество пептидов, загружаемых в пептид-связующие бороздки молекул главного комплекса гистосовместимости, транспортируются на поверхность антигенпрезентуючих клеток и представляются для распознавания Т-лимфоцитам-хелперам. В силу определенных причин аллергенные пептиды распознаются Th2, которые в момент распознавания активируются и начинают продуцировать IL-3-5 и другие цитокины. Таким образом, на этом этапе иммунного ответа закладывается основа, которая отличает аллергическую реакцию немедленного типа от всех других реакций гиперчувствительности: происходит продукция специфических IgE или реагины и их фиксация на тканевых базофилах и базофилах периферической крови. В случае повторного поступления специфического аллергена в организм он связывается с IgE, что приводит к дегрануляции базофилов обоих типов с высвобождением тромбоцитактивирующего фактора, гистамина, лейкотриенов, простагландинов. Высвобождение биологически активных веществ в момент грануляции приводит к: активации тромбоцитов с выделением серотонина. Активации комплемента с образованием анафилотоксинов – С3а и С5а, активации гемостаза. Выделение гистамина и повышение проницаемости сосудов. Усиление сокращения гладкой мускулатуры под 4 влиянием лейкотриенов и простагландинов (в частности PgF2α). Все это обеспечивает развитие острой фазы реакции и ее клинических симптомов: чихание, бронхоспазм, зуд и слезотечение. ІІ.Цитотоксичний тип реакций гиперчувствительности. Реализуется так же, как и I тип, гуморальными клетками, однако реагентами выступают не IgE, а IgG и IgM. Антигенами, с которыми взаимодействуют антитела II типа аллергических реакций, могут быть как природные клеточные структуры, например в случае повреждения клеток крови, так и внеклеточные структуры, например антигены базальной мембраны почечных клубочков. Но в любом случае эти антигенные детерминанты должны набрать аутоантигенних свойств. В итоге иммунного ответа продуцируются IgM и IgG, которые, соединяются своими Fab2-фрагментами с антигенами клетки, образуют иммунные комплексы. Под влиянием иммунных комплексов происходит активация: комплемента и реализация комплементпосредственной реализации антителозависимой цитотоксичности; фагоцитоза; клеточно-опосредованной К-клеток цитотоксичности. и Как клинический пример аллергических реакций II типа можно привести аутоиммунную гемолитическую анемию, аутоиммунный тиреоидит, аллергический медикаментозный агранулоцитоз, тромбоцитопению, нефтротоксичний нефрит. III.Имунокомплексний тип реакций гиперчувствительности. Характеризуется так же, как и II цитотоксический тип, участием IgG и IgM. Но в отличие от II типа, здесь антитела взаимодействуют с растворимыми антигенами, а не с антигенами, расположенными на поверхности клеток. Вследствие соединения антигена и антитела образуются ЦИК, который в случае его фиксации в микроциркуляторном русле приводит к активации комплемента, высвобождение лизосомальных ферментов, образовании кининов, супероксидных радикалов, высвобождение гистамина, серотонина, повреждению эндотелия и к агрегации тромбоцитов со всеми следующими событиями, вызывающими повреждения тканей. Примером реакций III типа является сывороточная болезнь, местные реакции по типу гломерулонефрит, феномена некоторые Артюса, варианты экзогенный аллергический медикаментозной и пищевой альвеолит, аллергии, аутоиммунная патология. По этому типу реакций в очаге воспаления сначала преобладают нейтрофилы, затем - макрофаги и наконец - лимфоциты. 5 IV.Реакции опосредованная, гиперчувствительности или гиперчувствительности туберкулиновая основывается замедленного типа гиперчувствительность). на взаимодействии (клеточноЭтот тип цитотоксического (сенсибилизированного) Т-лимфоцита со специфическим антигеном, что приводит к высвобождению из Т-клетки целой группы цитокинов, опосредствуют проявления замедленной гиперчувствительности. При аллергических реакциях IV типа среди клеток, инфильтрирующих очаг воспаления, преобладают макрофаги, потом Т-лимфоциты и в последнюю очередь, нейтрофилы. Примером гиперчувствительности замедленного типа является аллергический контактный дерматит, реакция отторжения алотрансплантанта, туберкулез, лепра, бруцеллез, микозы, протозойные инфекции, некоторые аутоиммунные заболевания. V.Стимулированный тип реакций гиперчувствительности. При реализации реакций этого типа повреждения клеток не наступает, а наоборот, происходит активация функции клеток. Особенностью этих реакций является то, что в них принимают участие антитела, не имеющие комплементсвязующей активности. Этот иммунный механизм лежит в основе развития болезни Грейвса – диффузного токсического зоба. Важно учитывать, что в механизмах развития отдельных нозологических форм участвует, как правило, не один, а несколько типов реакций гиперчувствительности. Стадии иммунологических реакций. 1.Иммунная стадия длится от момента первичного контакта иммунной системы с аллергеном что приводит к развитию сенсибилизации. 2.Патохимическая стадия развивается при повторном контакте иммунной системы со специфическим аллергеном и характеризуется высвобождением значительного количества биологически активных веществ. 3.Патофизиологическая стадия характеризуется нарушением функционирования клеток и тканей организма вплоть до их повреждения под воздействием биологически активных веществ, выделенных иммунной системой в патохимической стадии. Можно говорить и о существовании IV стадии – клинической, завершающей патофизиологическую и является ее клиническим проявлением. 6 Общие вопросы диагностики аллергических заболеваний. В диагностике аллергических заболеваний можно выделить пять этапов: сбор аллергологического анамнеза; клинико-лабораторное обследование; проведение кожных аллергических проб; провокационный тест; иммунологическое обследования. Сбор аллергологического анамнеза. Правильно собранный аллергологический анамнез имеет важное диагностическое значение. При сборе аллергологического анамнеза ставят следующие задачи: 1.Установление аллергической природы заболевания, нозологической формы. 2.Приблизительное выявление этиологически-значимого аллергена. 3.Определение факторов риска, способствующих развитию аллергического заболевания. 4.Поиск сопутствующей патологии. 5.Поиск у больного других аллергических заболеваний. 6.Влияние бытовых факторов. 7.Установка связи обострений с другими заболеваниями. 8.Влияние профессиональных вредностей. 9.Установка связи заболевания с приемом пищи. 10.Оценка клинического эффекта от применения антиаллергических средств и (или) элиминации аллергена. Клинико-лабораторное обследование. Проводят осмотр больного и назначают исследования крови, мочи, носового секрета, мокроты, рентгенография грудной клетки, приносовых пазух, определяют степень обструкции дыхательных путей. По результатам второго этапа можно установить: локализацию процесса (нос, глаза, кожа, бронхи, пищеварительный тракт); нозологию (поллиноз, бронхиальная астма, дерматит); фазу заболевания (острая фаза или ремиссия). Проведение кожных аллергических проб. Выделяют следующие виды кожных проб: накожные (капельные, аппликационные); скарификационный; тест-уколом (prick-test); внутрикожные. Выбор метода кожной пробы зависит от предполагаемой этиологии заболевания, степени сенсибилизации больного. 7 Провокационные тесты. Это достаточно достоверный метод диагностики, позволяющий достичь контакта шокового органа с аллергеном. Их применяют в случае расхождения данных анамнеза и результатов кожного тестирования. В зависимости от вида аллергена и способа его введения в организм различают следующие провокационные тесты: назальный, коньюктивальный, ингаляционный, подъязычная, пероральный. Противопоказания к их проведения те же, что и для кожного тестирования. Иммунолабораторное обследование больного. Сегодня иммунолабораторные методы диагностики применяют довольно широко благодаря множеству преимуществ: возможность проведения обследования детям до 2-3 лет; возможность проведения исследования в период обострения заболевания и при высокой степени сенсибилизации; безопасны для больного, так как не вызывают дополнительной сенсибилизации. Для этого применяют: радиоалергосорбентний тест (РАСТ), метод Прист, тест Шелли, тест дегрануляции тканевых базофилов, реакцию лейкоцитолизу, тест повреждения нейтрофилов, реакция торможения миграции лейкоцитов. К современным методам исследования принадлежит метод определения уровня триптазы – специфического протеолитической фермента тканевых базофилов, выделяющийся при дегрануляции последних. Принципы лечения и профилактики аллергических заболеваний Традиционно сложилось 4 основные принципы лечения аллергических заболеваний: Элиминация аллергена из организма больного; Использование средств, неспецифически- обезвреживающих аллергические реакции без учета характеристики конкретного аллергена; Иммуносупресорная терапия; Специфическая гипосенсибилизациия или специфическая иммунотерапия. Выбор препарата для лечения аллергических реакций разных типов Типы аллергических Препараты реакций І Антигистаминные препараты, блокаторы дегрануляции тучных клеток и других клеток, кортикостероиды (не более 3 суток), гипосенсибилизирующие аллергены 8 ІІ Стимуляторы хемотаксиса лейкоцитов, стимуляторы белого ростка крови, гипосенсибилизирующие аллергены Гепарин стимуляторы фагоцитарной звена иммунитета, ІІІ стимуляторы детоксикационной функции печени (зиксорин), гипосенсибилизирующие аллергены IV Иммуносупрессоры, кортикостероиды, иммунокорректоры, гипосенсибилизирующие аллергены Элиминация аллергенов. При пищевой аллергии из рациона исключают продукты, которые способствуют патологической реакции, при медикаментозной – лекарственные средства, при других – избежание контакта с мягкой мебелью, подушки, меховые изделия, домашние животные. Проводят влажную уборку помещений, осуществляющих борьбу с насекомыми (тараканами), рекомендуется выезд из места цветения растений, пребывание в палатах с кондиционером. При наличии пищевой или некоторых других видов аллергий широко используют энтеросорбция – активированный уголь, полифепан, полисорб, ентеросорб и другие препараты, которые связывают аллергены в желудочно-кишечном тракте. Средства неспецифической терапии. Для лечения аллергических заболеваний используются средства, влияющие на иммунную, патохимическую и патофизиологическую стадии процесса. Часто препараты, одновременно влияют на несколько механизмов патологического процесса. Различают шесть групп антигистаминных препаратов, блокаторов Н1-рецепторов: 1.Етилендиамины. Супрастин. 2.Етаноламины. Димедрол. 3.Алкиламины. Диметинден (фенистил). 4.Производные фенотиазины, пипольфен, дипразин. 5.Производные пиперазина, цинаризин, стугерон. 6.Антигистаминные препараты различного происхождения, тавегил, фенкарол, диазолин, кетотифен. 9 Все более широкое распространение приобретают препараты II поколения к которым относятся кларитин, зиртек, семпрекс, абастин. В 1982 году синтезирован первый неседативний Н1-гистаминоблокатор – терфенадин. Его активный метаболит – Фексофенадин (телфаст) является высокоактивным блокатором Н1-гистаминорецепторив, нет кардиотоксического эффекта, не проникает через гематоэнцефалический барьер и не обладает седативным эффектом. Другие методов неспецифического лечения аллергий относят. Антисеротониновые препараты (стугерон, перитол, дезерил). Ингибиторы хининовой системы (контрикал, трасилол, гордокс, плазмин). Ингибиторы системы комплемента (гепарин, сурамин). Стабилизаторы мембран тучных клеток (интал, тайлед). Гемосорбция и иммуносорбция. Плазмаферез и лимфоцитоферез. Экстракорпоральная иммуносорбция. Иммуносупрессорна терапия. Данный метод терапии включает в первую очередь применение ГКС. Они обладают способностью подавлять местную воспалительную реакцию, уменьшать экссудацию и пролиферацию, снижать проницаемость капиллярной сети, серозных оболочек, подавлять пролиферацию лейкоцитов и секрецию медиаторов, вследствие чего происходит подавление различных звеньев иммунных и аллергических реакций с высоким терапевтическим эффектом. Однако у данной группы препаратов существует ряд существенных побочных эффектов. Специфическая гипосенсибилизация (специфическая иммунотерапия и иммунопрофилактика). Особое место в лечении аллергических больных и прежде всего больных с полиномом занимает специфическая иммунотерапия (СИТ). Ее цель - добиться снижения причинного специфической аллергена, чувствительности т.е. конкретного индуцировать у больного больного к конкретно специфическую иммуносенсибилизацию. Это достигается путем введения больному причинного аллергена начиная с малых доз с постепенным их повышением. В случае положительного эффекта больной становится неблагоприятным к воздействию этих аллергенов, и такая неблагоприятность может длиться 3-5 лет и более. Механизмы СИТ сложные, доказано, что под влиянием СИТ в организме происходят следующие изменения. Повышение содержания аллерген специфических блокирующих IgG1-IgG4 – антител. Снижение в сыворотке крови уровня аллерген специфических IgE-антител, что наблюдается в течение 10 нескольких лет. Торможение высвобождения гистамина из тканевых базофилов. Повышение активности супрессорных клеток. Снижение концентрации моноцитарный факторов, способствующих высвобождению гистамина. Повышение содержания клеток, продуцирующих IL-1,2. Усиление функции Th1 (за продукцией IL-2 и γ-ИНФ). Снижение функции Th2 (за продукцией IL-4,5). СИТ действует практически на все патогенетические значимые звенья аллергического процесса, оказывает тормозящее действие на клеточный и медиаторные компоненты аллергического воспаления, тормозит раннюю и позднюю фазы IgE-опосредованной аллергии. Изменения, которые появляются во время СИТ, в том числе угнетение признаков аллергического воспаления, сохраняются в течение длительного времени. Преимущества СИТ обусловлены терапевтическим действием, распространяющиеся на все этапы аллергической ответа; такое распространение отсутствует у известных фармакологических веществ. Применяют СИТ с помощью препаратов аллергенов только в аллергологических кабинетах под наблюдением врачааллерголога. В зависимости от способа введения аллергена различают подкожный, аппликационный методы и методы кожных квадратов; пероральную, сублингвально, интраназально, коньюктивально, ингаляционные СИТ. В зависимости от продолжительности курсов – круглогодичную, предсезонную и сезонную СИТ. После завершения эффективных курсов СИТ сохраняется длительная ремиссия. Ретроспективный анализ показывает, что в почти 75% больных бронхиальной астмой СИТ является результативной, симптомы не наблюдаются более 20 лет, не расширяется спектр непереносимых аллергенов, не происходит трансформация легких клинических симптомов в тяжелые (например, аллергического ринита у БА), уменьшается потребность в против аллергических препаратах, сохраняется достаточно полноценная физическая и социальная активность пациента. Биоэтика (от греч. Βιός – жизнь и ἠθική – этика, наука о нравственности) – наука о моральной стороне деятельности человека в медицине и биологии. В узком смысле понятие биоэтика означает весь круг этических проблем во взаимодействии врача и пациента. Неоднозначные ситуации, постоянно возникающие в практической медицине, как следствие прогресса биологической науки и медицинских знаний, требуют постоянного обсуждения в медицинском сообществе. В широком смысле термин биоэтика 11 относится к исследованиям социальных, экологических, медицинских и социальноправовых проблем, касающихся не только человека, но и живых организмов в целом, включенных в экосистемы, окружающие человека. В этом смысле биоэтика имеет философское направление, оценивает результаты развития новых технологий и идей в медицине и биологии в целом. Клинические задачи для самоподготовки (тема – №9) 1.Женщина 40 лет госпитализирована с жалобами на приступы удушья, кашель с мокротой. Болеет 4 года. Впервые приступ удушья появился у больной при пребывании в селе. В дальнейшем приступы беспокоили при уборке помещения. Через 3 дня пребывания в стационаре состояние значительно улучшилось. Назовите наиболее вероятный этиологический фактор? А.Пыльца растений. В.Инфекционный. С.Химия. Д. Бытовые аллергены. Е. Психогенный. 2.Больной 25 лет в июле обратился с жалобами на свистящее затрудненное дыхание, кашель, приступы чихания, слезотечение. Эти проявления отмечает ежегодно, в один и тот же период в течение 2 лет. Объективно: склеры гиперемированные, везикулярное дыхание с удлиненным выдохом, рассеянные сухие, свистящие хрипы. Какое исследование нецелесообразно на данном этапе аллергодиагностики? А.Спирометрия. В.Бронхоскопия. С.Кожные аллерготесты. Д.Рентгенография легких. Е.Определение уровня сывороточного IgE. 3.Больная 35 лет с жалобами на приступы тяжелого удушья, насморка со значительным водянистым отделением, чиханием, зудом кожи, сыпь на открытых участках тела, отек лица. Симптомы появляются во время нахождения в сельской местности, 12 особенно возле конюшни и мест содержания скота. Назовите наиболее вероятный аллерген, вызывает патологические проявления? А.Эпидермальный. В.Микробный. С.Пилу растений. Д.Грибковый. Е.Домашнего пыли. 4.Больной 20 лет жалуется на приступы одышки в ночное время, кашель с мокротой, которое трудно выделяется слизистого характера. Состояние тяжелое. Дистанционные сухие хрипы. ЧД – 30/мин, в покое, пульс – 110/мин. АД – 160/90 мм рт.ст. Грудная клетка емфизематозна. Выслушиваются на фоне удлиненного выдоха сухие рассеянные хрипы. В патогенезе данного состояния у больного ведущая роль принадлежит. А.Повышению активности холинергических рецепторов. В.Воспаление бронхов вызванного IgE. С.Повышению уровня Т-супрессоров. Д.Снижению синтеза простагландинов. Е.Снижению синтеза гистамина. 5.У женщины 42 лет, которая страдает хроническим синуситом, развилась, острая форма артрита. Врач назначил лечение ацетилсалициловой кислотой. В анамнезе: склонности к аллергическим реакциям у больной не было. Внезапно после введения препарата у больного развился бронхоспазм. Наиболее вероятным патогенетическим механизмом бронхоконстрикции являются: А.Адренергических дисбаланс. В.Инфекционно-зависимый. С.Первично-измененная реактивность бронхов. Д.Атопический. Е.Иммунопатологических. 6.Какие антигистаминные препараты относятся к первому поколению? А.Клемастин. В.Лоратадин. 13 С.Цетиризин. Д.Хлоропирамин. Е.Фексофенадин. 7.Недостаткы антигистаминных препаратов первого поколения. А.Способность проникать через гематоэнцефалический барьер. В.Седативный эффект. С.Снижают способность к обучению. Д.Все выше перечисленное. Е.Ничего из перечисленного. 8.Показання для назначения антигистаминных препаратов: А.Поллиноз. В.Круглогодичный аллергический ринит. С.Кропивница. Д.Атопический дерматит. Е. Полипозный риносинусит у больных с аспириновой бронхиальной астмой. 9.К топических антигистаминных препаратов относят: А.Акривастин. В.Гидрокортизон. С.Фенистил. Д.Гистимет. Е.Алергодил. 10.Какие препараты не включены в стандарты лечения сезонного аллергического ринита легкого течения? А.Системные антигистаминные препараты. В.Препараты кромогликата натрия. С.Топические ГКС. Д.Топические антигистаминные препараты. Е.Антагонисты лейкотриеновых рецепторов. Материалы, необходимые для самоподготовки 1.Лекции профессора. 14 2."Клиническая иммунология и аллергология. Учебник под ред. проф. Г.М.Дранника. – К.: Здоровье, 2006. – 888 с. 3.Дранник Г.Н. "Клиническая иммунология и аллергология. Пособие для студентов, врачей-интернов, иммунологов, аллергологов, врачей лечебного профиля всех специальностей. – 3 издание доп. – Киев. – ООО "ПОЛИГРАФПЛЮС". – 2006. – 482 с. 4.Казмирчук В.Е., Ковальчук Л.В. Клиническая иммунология и аллергология. – Г. Винница: НОВАЯ КНИГА.-2006. – 528 с. 5.Ю.М.Мостовой. Современные классификации и стандарты лечения распространенных заболеваний внутренних органов, 2008.