Учебно-методическое пособие подготовили
реклама
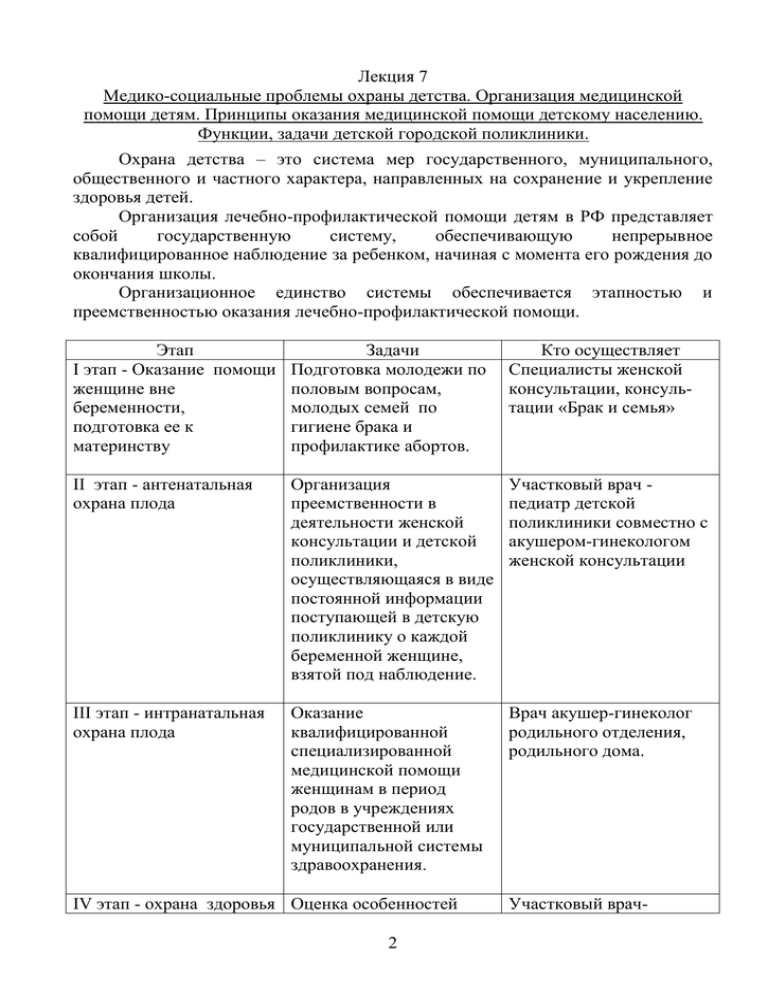
Лекция 7 Медико-социальные проблемы охраны детства. Организация медицинской помощи детям. Принципы оказания медицинской помощи детскому населению. Функции, задачи детской городской поликлиники. Охрана детства – это система мер государственного, муниципального, общественного и частного характера, направленных на сохранение и укрепление здоровья детей. Организация лечебно-профилактической помощи детям в РФ представляет собой государственную систему, обеспечивающую непрерывное квалифицированное наблюдение за ребенком, начиная с момента его рождения до окончания школы. Организационное единство системы обеспечивается этапностью и преемственностью оказания лечебно-профилактической помощи. Этап Задачи I этап - Оказание помощи Подготовка молодежи по женщине вне половым вопросам, беременности, молодых семей по подготовка ее к гигиене брака и материнству профилактике абортов. Кто осуществляет Специалисты женской консультации, консультации «Брак и семья» II этап - антенатальная охрана плода Организация преемственности в деятельности женской консультации и детской поликлиники, осуществляющаяся в виде постоянной информации поступающей в детскую поликлинику о каждой беременной женщине, взятой под наблюдение. Участковый врач педиатр детской поликлиники совместно с акушером-гинекологом женской консультации III этап - интранатальная охрана плода Оказание квалифицированной специализированной медицинской помощи женщинам в период родов в учреждениях государственной или муниципальной системы здравоохранения. Врач акушер-гинеколог родильного отделения, родильного дома. IV этап - охрана здоровья Оценка особенностей 2 Участковый врач- новорожденного и матери течения беременности и в послеродовой период родов у матери, выявление возможной принадлежности ребенка к группе риска. Родителям дать определенную систему знаний с учетом конкретных условий семьи, ее санитарной грамотности в вопросах воспитания здорового ребенка и профилактики заболеваний. педиатр, участковая медицинская сестра, акушер-гинеколог. V этап - охрана здоровья Организация ребенка до поступления в динамического школу наблюдения за ребенком на протяжении 1 -го года жизни — комплексная оценка уровня развития и состояния здоровья. Организация динамического наблюдения за ребенком в возрасте от 1 года до 7 лет, комплексная оценка состояния здоровья ребенка. Участковый врачпедиатр, участковая медицинская сестра, узкие специалисты. VI этап - охрана здоровья школьника Специалисты дошкольношкольного отделения, подразделения детской поликлиники, специалисты ЦСЭН, специалисты врачебнофизкультурного диспансера Организация обследования и лечебнооздоровительных мероприятий детям, поступающим в школы; медицинский контроль за санитарногигиеническими условиями внешней среды: медицинский контроль за состоянием здоровья детей проведение плановой диспансеризации, организация санитарно3 Участковый врачпедиатр, участковая медицинская сестра, медицинская сестра кабинета здорового ребенка, врач-специалист, медицинский персонал дошкольных учреждений. просветительной работы среди родителей школьников, воспитателей, педагогов. VII этап — охрана здоровья подростка и передача его во взрослую сеть. Оценка состояния здоровья подростка, его социальных возможностей на основе медицинской, социальной и педагогической информации о нем. Разработка программ и профилактики расстройств соматического, репродуктивного, психического здоровья, программ медицинского наблюдения, лечения, коррекции, оздоровления, реабилитации. Специалисты педиатрического отделения поликлиники, специалисты отделения организации медицинской помощи детям и подросткам в образовательных учреждениях, специалисты отделения медико-социальной помощи. В оценке состояния здоровья детского населения первостепенное значение отводится показателям заболеваемости. Ведущая патология едина как по РФ, так и в регионе, и представлена следующими классами болезней: болезни органов дыхания, болезни нервной системы и органов чувств, болезни органов пищеварения, травмы и отравления, болезни мочеполовой системы. Заболеваемость детей по всем классам МКб-10 продолжает расти. В Иркутской области их рост отмечен в следующих классах - болезни эндокринной системы и расстройства питания на 66,2%, болезни системы кровообращения - на 45,9%, болезни костно-мышечной системы на 37,4%, болезни крови и кроветворных органов на 30,6%, психические расстройства на 23,2% (за период 1993-2004 годы). Обращает на себя внимание, что 2/3 всей заболеваемости (67,9%) приходится на возраст от 0 до 7 лет, причем (35%) на дошкольный возраст. Показатели инвалидности среди детского населения определяются следующими классами заболеваний: заболевания нервной системы, психические заболевания, включая умственную отсталость, врожденные аномалии. На долю этих трех классов заболеваний приходится почти 70% случаев. Показатель инвалидности за период 1990-1998гг. вырос в 3,6 раза. Наибольшее число детейинвалидов приходится на возраст 10-14 лет. Ухудшение социально-экономической обстановки в обществе более того обострило отдельные проблемы охраны детства, среди них: нарушение основ 4 здорового образа жизни, ухудшение показателей качества здоровья беременных и их потомства, в отдельных регионах РФ высокие показатели материнской и младенческой смертности, сокращение первичной медико-санитарной помощи, лечебно-оздоровительных и профилактических мероприятий в отношении женщин фертильного возраста, беременных, детей и подростков, отсутствие должного медико-социального патронажа беременных и родильниц, недостаточная работа первичного медицинского звена и медико-генетических консультаций по выявлению риска наследственных заболеваний и врожденных аномалий, недостаточное внимание и оказание медико-социальной, психологической, педагогической помощи семьям, имеющим детей с тяжелыми хроническими заболеваниями и детей-инвалидов: недостаточное развитие диагностической и лечебной базы в сельских и труднодоступных районах, транспортной службы, экстренной и неотложной помощи беременным и детям. Основные принципы организации медицинской помощи детям I. Принцип непрерывного активного динамического наблюдения за здоровьем ребенка, начиная с неонатального периода. II. Принцип преемственности в работе врачей, оказывающих лечебнопрофилактическую помощь детям. III. Этапность в лечении детей. IV. Принцип территориального педиатрического участка. Типы лечебно-профилактических учреждений, оказывающих медицинскую помощь детям В соответствии с приказом Министерства здравоохранения Российской Федерации от 7.10.2005 г. № 627 «Об утверждении Единой номенклатуры государственных и муниципальных учреждений здравоохранения» к учреждениям, обеспечивающим медицинское обслуживание детей, относятся: 1. Лечебно-профилактические учреждения 1.1.1. Больницы: — детская (городская, областная, краевая, республиканская, окружная); 1.1.2. Специализированные больницы: — детская восстановительного лечения; — детская инфекционная; — детская психоневрологическая; — детская психиатрическая; — детская туберкулезная. 1.3. Амбулаторно-поликлинические учреждения 1.3.2. Поликлиники: — детская городская; — детская стоматологическая; — детская консультативно-диагностическая. 5 1.4. Центры: — консультативно-диагностический для детей. 1.6. Учреждения охраны материнства и детства 1.6.1. Перинатальный центр. 1.6.2. Родильный дом. 1.6.5. Центр охраны репродуктивного здоровья подростков. 1.6.6. Дом ребенка, в т.ч. специализированный. 1.6.7. Молочная кухня. 1.7. Санаторно-курортные учреждения 1.7.4. Детский санаторий, а также для детей с родителями. Организация работы и структура детской поликлиники Детская поликлиника — лечебно-профилактическое учреждение, являющееся структурным подразделением детской больницы или самостоятельным медицинским учреждением, которое обеспечивает в районе деятельности внебольничную помощь детям от рождения до 18 лет (до 17 лет 11 месяцев 29 дней включительно). Детская поликлиника обеспечивает в районе деятельности: I. организацию и проведение комплекса профилактических мероприятий среди детского населения путем: — обеспечения динамического медицинского наблюдения за здоровыми детьми; — проведения профилактических осмотров и диспансеризации детей; — проведения профилактических прививок; — проведения лекций, бесед, конференций для родителей и детей навыкам здорового образа жизни и проведения профилактических мероприятий в семье. II. лечебно-консультативную помощь детям на дому и в поликлинике, в том числе и квалифицированную специализированную медицинскую помощь, направление детей на лечение в стационары, больницы, на восстановительное лечение в санаторий, отбор их в специализированные детские ясли-сады, учреждения детского отдыха и оздоровления и др. III. лечебно-профилактическую работу в детских дошкольных учреждениях и школах. IV. противоэпидемиологические мероприятия (совместно с центрами санэпиднадзора). V. Правовую защиту детей. Особенности в организации работы детской поликлиники: — детскую поликлинику должны посещать только здоровые дети или страдающие хроническими заболеваниям и не представляющие опасности для распространения инфекции среди детей. Заболевшим детям медицинская помощь должна оказываться на дому до выздоровления; — при посещении детской поликлиники все дети должны проходить через фильтр, где как правило, находится наиболее опытная медицинская сестра. На основании опроса о состоянии здоровья ребенка и причин посещения 6 поликлиники, осмотра, его кожи и зева, а при необходимости и термометрии, она решает вопрос о возможности посещения поликлиники данным ребенком. В случае необходимости ребенок направляется в бокс, где осматривается дежурным врачом; — целесообразно детей первых лет жизни, наиболее подверженных различным заболеваниям, принимать в определенные дни недели, когда дети старших возрастов не должны приниматься врачами детской поликлиники. Структура детской поликлиники строится в соответствии с поставленными перед ней задачами и включает: — фильтр с отдельным входом и изоляторы с боксами; —регистратура; — отделение педиатрической и узкоспециализированной помощи; — отделение организации медицинской помощи детям и подросткам в образовательных учреждениях; — отделение (кабинет) медико-социальной помощи; — отделение (кабинет) восстановительного лечения; — отделение лечебно-диагностической помощи; — клинико-экспертная комиссия; — административно-хозяйственная часть; — гардероб и другие вспомогательные службы. Организация профилактической работы Цель: проведение мероприятий, способствующих гармоничному физическому и нервно-психическому развитию детей, внедрение гигиенических требований в повседневную жизнь семьи. Основной метод - диспансеризация, т.е. метод активного динамического наблюдения не только за больными, но и здоровыми детьми. Цель диспансеризации: — предупреждение заболевания (первичная или социально-гигиеническая профилактика); — предупреждение осложнений, обострения заболеваний (вторичная или медицинская профилактика). Организация лечебной работы Лечебная работа участкового педиатра включает в себя: — лечение на дому детей с острыми заболеваниями и обострениями хронической патологии до полного клинического выздоровления, госпитализация по показаниям; — прием в детской поликлинике реконвалесцентов острых заболеваний, не представляющих опасности для окружающих; — активное выявление больных с хроническими формами заболеваний на ранних стадиях, постановка их на учет, своевременное лечение и оздоровление; 7 — проведение комплексного этиопатогенетического лечения заболеваний с использованием средств восстановительного лечения (физиотерапевтических методов, лечебной физкультуры, водолечения); — осуществление преемственности в лечении больных детей с детскими дошкольными учреждениями, стационарами, санаториями; — экспертиза временной нетрудоспособности; — организация госпитализации; — дородовый патронаж. Цель дородового патронажа: — выяснить состояние здоровья беременной, определить группу риска по перинатальной смертности, социальное положение, психологический климат в семье; — выяснить наличие медицинских и социальных показаний к прерыванию беременности; — дать необходимые рекомендации по режиму труда, отдыха, питания, по подготовке уголка новорожденного, обучить правилам ухода за ребенком и вскармливания. Участковый врач-педиатр и медицинская сестра детской поликлиники посещают новорожденного в первые 2 дня после выписки из родильного дома. В дальнейшем медицинская сестра посещает ребенка на дому через 1 -2 дня в течение первой недели и еженедельно - в течение первого месяца жизни. Участковый врач повторно посещает ребенка на дому на 14 день, затем на 21 день жизни ребенка. Каждого здорового ребенка на первом году жизни врач осматривает в среднем 15 раз. Под особым наблюдением участкового врача-педиатра находятся дети из группы риска. В педиатрической практике принято выделять 3 группы новорожденных «высокого» риска: 1. Дети с нарушениями адаптации (внутриутробная гипоксия и асфиксия в родах, синдром дыхательных расстройств, отечный синдром, тяжелый родовой стресс, иммунодефицитные состояния, состояния оживленного организма). 2. Недоношенные дети с задержкой внутриутробного развития (недоношенные, соответствующие сроку беременности; новорожденные с задержкой внутриутробного развития по отношению к сроку беременности). 3. Дети с наследственными, врожденными и эндокринными нарушениями, врожденными пороками развития (ВПР), хромосомными аберрациями, наследственными аномалиями обмена. Организация стационарной помощи детям По системе организации работы детские стационары могут быть объединенными и необъединенными, по профилю - многопрофильными и специализированными. 8 Основные задачи стационара объединенной детской больницы включают в себя: — оказание детям стационарной квалифицированной лечебной помощи; — внедрение в практику детского здравоохранения современных методов профилактики, диагностики и лечения больных на основе достижений медицинской науки и техники, а также передового опыта работы детских лечебно-профилактических учреждений и элементов научной организации труда; — развитие и совершенствование организационных форм и методов работы учреждения, повышение качества и культуры лечебнопрофилактической помощи детям. Структура детской больницы — приемное отделение (изолированные боксы); — клинические отделения; — лечебно-диагностическое отделение или соответствующие кабинеты и лаборатории; — патологоанатомическое отделение; — вспомогательные подразделения (аптека, пищеблок, кабинет медицинской статистики, архив, АХЧ, библиотека). В зависимости от возраста выделяют следующие отделения (палаты): для недоношенных, для новорожденных, для детей грудного возраста, для детей младшего возраста, для детей старшего возраста. По характеру заболеваний отделения (палаты) могут быть педиатрические общие, хирургические, инфекционные и другие узкопрофильные отделения (палаты). Важным условием рациональной организации больничной помощи и эффективного использования коечного фонда является система госпитализации больных. Большинство детей направляется в стационары территориальными поликлиниками, детскими учреждениями. Плановая госпитализация ребенка осуществляется при наличии следующих документов: 1. Направление. 2. Подробная выписка из Истории развития ребенка о начале заболевания, лечении и проведенных анализах в условиях поликлиники. Кроме того, должны быть сведения о развитии ребенка, обо всех перенесенных соматических и инфекционных заболеваниях. 3. Справка об отсутствии контакта ребенка с инфекционными больными дома, в детских учреждениях и в школе (срок действия — 24 часа). 4. Справка о проведенных прививках. В последнее время в стране развертывается сеть дневных стационаров для детей. Деятельность дневных стационаров приводит к сокращению числа дней нетрудоспособности матерей по уходу за детьми, более рациональному 9 использованию коечного фонда, созданию дополнительных удобств для населения. Дневные стационары организуются на базе детских поликлиник или стационаров детских больниц. В дневном стационаре дети получают лечение, приближенное к стационару (по объему и интенсивности) и находятся под наблюдением медицинского персонала (только в дневные часы). Работа дневного стационара проводится в тесном контакте с АПУ и стационарными службами ЛПУ. Организация медицинской помощи в детских коллективах В современных условиях лечебно-профилактическая помощь детям в дошкольных учреждениях и школах организуется детской поликлиникой, на территории обслуживания которой находится учреждение. В поликлиниках создаются специальные отделения, в состав которых входят врачи и медицинские сестры поликлиник, работающие в дошкольных учреждениях и школах. Отделение по оказанию лечебно-профилактической помощи в коллективах (дошкольно-школьное отделение) работает в тесном контакте со всеми остальными подразделениями детской поликлиники, отделами районного (городского) центра ГСЭН, с подростковым кабинетом, врачебно-физкультурным диспансером. Основными задачами дошколъно-школъного отделения по охране здоровья и снижению заболеваемости детей в дошкольных учреждениях являются: — организация обследования и лечебно-оздоровительных мероприятий детям, поступающим в дошкольные учреждения и школы; — медицинский контроль за санитарно-гигиеническими условиями внешней среды, выполнением всех компонентов режима дня, особенно за питанием, физическим воспитанием и закаливанием; — медицинский контроль за состоянием здоровья детей, проведение плановой диспансеризации здорового контингента; — активное диспансерное наблюдение и лечение больных детей, выявленных при профилактических осмотрах; — широкая профилактика острых заболеваний; — организация санитарно-просветительной работы среди родителей школьников, воспитателей, педагогов, технического персонала; — проведение летних оздоровительных мероприятий; — анализ деятельности дошкольных учреждений, школ, отделения в целом и разработка на этой основе оздоровительных мероприятий. Подготовка детей к поступлению в дошкольные учреждения осуществляется участковым врачом-педиатром, участковый медицинской сестрой, фельдшером или медицинской сестрой кабинета здорового ребенка и состоит из двух основных разделов: общей и специальной подготовки. Подготовку детей в школу осуществляет врач участковый педиатр детской поликлиники. 10 Комплексные углубленные медицинские осмотры с участием врачейспециалистов (отоларинголог, офтальмолог, невропатолог, стоматолог, хирург, ортопед, а по показаниям: фтизиатр, кардиоревматолог, эндокринолог, дерматовенеролог и т. д.) с целью максимального оздоровления выявленных больных ко времени поступления в школу проводятся детям 3 и 5 лет. Все данные диспансерного наблюдения за детьми, поступающими в школу, с подробным анамнезом, заключением о состоянии здоровья и рекомендациями по дальнейшему наблюдению за ребенком в условиях школы фиксируются в «Медицинской карте ребенка» (ф. 026/у), которая передается в школу к началу учебного года. Всю лечебно-профилактическую работу с детьми в школах осуществляют, помимо медицинских сестер, врачи отделений организации медицинской помощи детям в образовательных учреждениях детских поликлиник. Учетно-отчетная документация. Показатели деятельности детской поликлиники и стационара. Необходимый перечень учетной документации, их форматы, виды документов (бланк, журнал, тетрадь), сроки хранения и образцы утверждены приказом Минздрава №1030 от 04.10.80г. В детской поликлинике используется следующая медицинская документация: - Медицинская карта ребенка (форма №026/у); - Вкладной лист на подростка к медицинской карте амбулаторного больного (форма №025-1/у); - Медицинская карта «История развития ребенка» (форма №112/у); - Контрольная карта диспансерного наблюдения (форма №03О/у); - Карта периодического осмотра (форма №046/у); - Талон на прием к врачу (форма №025-4/у) - Журнал учета санитарно-просветительной работы; - Книга записей вызовов врача на дом (форма №031/у); - Журнал учета инфекционных заболеваний (форма №060/у); - Статистический талон для регистрации заключительных уточненных диагнозов (форма №025-2/у); - Список лиц, подлежащих целевому медицинскому осмотру (форма №048/у); - Направление на консультацию и во вспомогательные кабинеты (форма №028/у); - Карта профилактических прививок (ф.№063/у); - Журнал учета профилактических прививок (форма №064/у); - Журнал учета процедур (форма №029/у). Оценка деятельности медицинских учреждений осуществляется на основе статистических данных годового отчета ф. №30 и специфическим годовым отчетным документом является отчет-вкладыш №31 «Отчет о медицинской помощи детям». 11 На основании абсолютных данных, представленных в статистических отчетных формах, проводится расчет коэффициентов и показателей, посредством которых осуществляется анализ деятельности учреждения здравоохранения. Для более детального анализа может быть использована информация первичной учетной медицинской документации и специальных исследований. Последовательность оценки деятельности детской больницы: I. Общая характеристика больницы и ее структурных частей. П. Численность и состав детей, состоящих на учете. III. Показатели деятельности поликлиники: 1) организация приема детей в поликлинике и обслуживание их на дому: - объем амбулаторно-поликлинической помощи; - характеристика приема в поликлинике; - организация медицинской помощи на дому; 2) проведение постоянного наблюдения за определенными контингентами детей и их результаты: - новорожденные дети; - дети 1-го года жизни; - дети, посещающие детские сады, поступающие в 1-й класс, и школьники; - больные дети, подлежащие диспансерному наблюдению; 3) качество лечения и обслуживания детей в поликлинике; 4) качество врачебной диагностики в поликлинике; 5) характеристика здоровья детей различных возрастных групп; 6) преемственность работы поликлиники и стационара. IV. Показатели деятельности стационара. 1) организация работы стационара (использование коечного фонда); 2) качество лечения больных в стационаре и состав больных детей; 3) качество врачебной диагностики в стационаре; 4) работа отделений. Показатели деятельности детской поликлиники 1. Доля детей, поступивших под наблюдение поликлиники на первом месяце жизни, в %: Число детей поступивших под наблюдение поликлиники на первом месяце жизни —————————————————— х 100 Число детей в возрасте до 1 года 2. Доля детей, патронированных врачом (сестрой) в первые 3 дня по выписке из родильного дома, в %: Число детей, посещенных врачом в первые 3 дня по выписке из родильного дома —————————————————— х 100 12 Число детей, поступивших под наблюдение на первом месяце жизни 3. Доля детей, достигших 1 года, систематически наблюдаемых врачом (сестрой), в %: Число детей, регулярно наблюдаемое врачом ————————————————————— х 100 Число детей в возрасте до 1 года 4. Удельный вес детей, находившихся до 4 мес. только на грудном вскармливании, в %: Число детей, находившихся до 4 мес. только на грудном вскармливании —————————————————————— х 100 Число детей, достигших в отчетном периоде 1 года жизни 5. Удельный вес детей в возрасте до 1 года, ни разу не болевших: Число детей до 1 года, ни разу не болевших ————————————————————— х 100 Число детей, достигших в отчетном периоде 1 года жизни 6. Доля детей, не имевших проявления рахита, в %: Доля детей, не имевших проявления рахита ————————————————————— х 100 Число детей в возрасте 1 года 7. Доля детей, не бывших в состоянии гипотрофии: Число детей, не бывших в состоянии гипотрофии ————————————————————— х 100 Число детей в возрасте 1 года 8. Доля детей, вакцинированных против дифтерии (коклюша), в %: Число детей, вакцинированных против дифтерии, коклюша —————————————————— х 100 Число детей в возрасте 1 года 13 9. Доля детей, у которых к первому году жизни была сделана туберкулиновая проба: Число детей, которым была сделана туберкулиновая проба —————————————————— х 100 Число детей в возрасте 1 года 10. Доля детей с положительной реакцией на туберкулиновую пробу, в %: Число детей с положительной реакций на туберкулиновую пробу ——————————————————— х 100 Число детей в возрасте 1 года 11. Доля больных инфекционными заболеваниями, выявленных на приеме в поликлинике, в %: Число больных инфекционными заболеваниями, выявленных на приеме в поликлинике ————————————————————————— х 100 Число детей, состоявших под наблюдением поликлиники 14



