Лекция№5 Тема: «Медицинская, арахноэнтомология
реклама

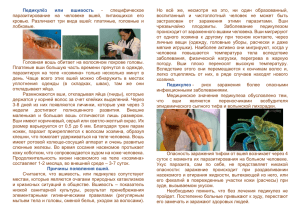
Лекция№5 Тема: «Медицинская, арахноэнтомология (членистоногие). Возбудители протозойных инфекций. Гельминтозы». Медицинская, арахноэнтомология (членистоногие). Основы арахноэнтомологии Членистоногие – многоклеточные животные, обладающие членистыми конечностями и сегментированным телом. Все членистоногие характеризуются следующими основными признаками: Сегменты членистоногих обладают различным строением в разных участках тела. Группы сходных сегментов выделяются в особые отделы тела: чаще всего - голову, грудь и брюшко. Конечности подвижно соединены с телом при помощи суставов и состоят из нескольких члеников. Тело покрыто хитиновой кутикулой сложного химического состава. Мускулатура представлена отдельными мышечными пучками – мышцами, имеющими поперечнополосатую структуру. Пищеварительная система состоит из передней, средней и задней кишок. С разными отделами кишечного тракта связаны железы, секретирующие пищеварительные ферменты. Кровеносная система незамкнутая, содержит сердце, аорту и артерии, из которых гемолимфа изливается в полость тела и омывает внутренние органы. Органы дыхания членистоногих разнообразны: жабры; у наземных форм – легкие или трахейная система. Нервная система слагается из парного головного мозга, окологлоточных коннективов и брюшной нервной цепочки. У членистоногих есть разнообразные, хорошо развитые органы чувств: сложные глаза; рецепторы усиков (антенны); органы слуха; осязательные клетки, расположенные на поверхности тела. Выделительная система представлена коксальными железами или мальпигиевыми сосудами. Размножение половым способом, как правило они раздельнополы. Нередко имеется явственный наружный половой диморфизм. Развитие. Большинство членистоногих откладывают яйца, но есть и живородящие формы. При развитии с полным метаморфозом из яйца появляется личинкачервячок, которая усиленно питается, растет с периодическими линьками; в дальнейшем образуется куколка – покоящаяся стадия развития и затем появляется имаго – взрослое членистоногое. При развитии с неполным метаморфозом из яйца появляется личинка, внешне похожая на взрослую особь, после нескольких линек она превращается в половозрелого животного. Чесоточный клещ (Sarcoptes scabiei), возбудитель заразной болезни – чесотки. Клещ – внутрикожный паразит. Тело широкоовальное, покрыто треугольными чешуйками, складчатое, разметом 0,3 – 0,4 мм. Ротовые органы клещевидные, грызущего типа. Самки чесоточного клеща внутри кожи прокладывают ходы, питаясь эпидермисом, откладывают там яйца. Из яиц через 3-5 дней после кладки выходят шестиногие личинки размером 0,1-0,15 мм. Через 10-15 дней, пройдя ряд стадий развития, они достигают половой зрелости и начинают откладывать яйца. Человек заражается при прямом контакте с больным через рукопожатие, общие постель, белье, одежду, полотенца, перчатки, игрушки, а также от животных. Ходы чесоточного клеща, которые следует рассматривать с помощью лупы, имеют вид прямых или извилистых тонких полосок беловато-грязноватого цвета. Лабораторно диагноз подтверждается при обнаружении клещей при микроскопии соскобов с кожи. В борьбе с чесоткой очень важно выявление и лечение больных людей и животных, тщательное соблюдение личной гигиены, дезинсекция одежды, белья, полотенец. Вши Постоянными эктопаразитами человека являются вши родов Pediculus, обитающие в волосах человека (головная вошь) или нательном белье (платяная вошь), и Phthirius, обитающие в волосах лобковой области (лобковая вошь). Вши – бескрылые насекомые размером от 1 - 1,5 мм (головная и лобковая вши) до 2 - 4,5 мм (платяная вошь). Тело сплющено, окраска зависит от количества и давности выпитой крови, просвечивающей через хитиновый покров. На голове находятся простые глаза, колющий ротовой аппарат, усики (органы обоняния), реагирующие на запах тела человека. Лапки вооружены особыми крючьями, помогающими вшам крепко держаться за волосы или белье. Платяная и головная вши питаются кровью 2 - 3 раза в сутки, акт сосания длится несколько минут. Лобковая вошь присасывается к телу человека надолго, сосет кровь периодически. Голодание переносят вши плохо. Так, без пищи при температуре 5 - 6°С они погибают через 5 - 7 суток. При повышении температуры тела больного человека (например, при сыпном тифе) расползаются. При 55°С вши погибают через 30 мин, но могут до 3 сут сохраняться живыми в воде и еще дольше – на холоде. Самки через 1-2 сут после достижения половой зрелости начинают откладывать яйца, до 5 - 15 в сутки. Яйца (гниды) белые, продолговатые, длиной до 1 мм. Живые гниды блестят, прочно приклеены к волосу или белью. Через 1 - 2 нед из гнид выходят личинки. Они похожи на взрослую вошь, питаются кровью. После третьей линьки, достигнув размеров взрослой вши и половой зрелости, превращаются в самок и самцов. Весь жизненный цикл вши от яйца до взрослой стадии длится 15 – 25 дней. Срок жизни взрослых вшей не более полутора месяцев. Вши – беспокоящие кровососы, вызывают сильный зуд и, что очень важно, являются переносчиками возбудителей сыпного и возвратного эпидемического тифов, окопной (волынской) лихорадки. Для предупреждения завшивленности (педикулеза) решающее значение имеют общесанитарные мероприятия и соблюдения личной гигиены: регулярное купание со сменой белья, содержание жилища и одежды в чистоте, проглаживание горячим утюгом нательного и постельного белья, его кипячение, содержание волос в чистоте. Блохи – мелкие бескрылые кровососущие насекомые. Тело сплющено с боков, голова вооружена колющим ротовым аппаратом. Из 3 пар ног последняя самая длинная и служит для прыганья. Самки откладывают яйца в норах, сухом мусоре, щелях полов. Личинки червеобразны, белого цвета. Блохи могут выживать до 1-2 лет. Одни виды постоянно обитают в жилых помещениях, другие – в норах грызунов, в шерсти различных животных. В сельских условиях возможна миграция из природных условий в жилые помещения. Укусы блох болезненны. В природных условиях блохи – основные переносчики возбудителей чумы. Могут заражать человека при укусе не только чумой, но и брюшным эндемическим тифом. Для уничтожения блох в помещении производят тщательную уборку, заделывают все щели, применяют хлорофос и другие ядовитые химикаты Протозойных инфекций. Дизентерийная амёба (лат. Entamoeba histolytica) — вид паразитических простейших класса саркодовые. Вызывает тяжёлое заболевание — амёбиаз (амёбную дизентерию, амёбный колит). Вид впервые описан в 1875 году русским учёным Ф. А. Лешем. Размером дизентерийная амёба мельче обыкновенной амёбы (Amoeba proteus), подвижна. Ложноножки у дизентерийной амёбы меньше чем у обыкновенной. Эктоплазма чётко отграничена от эндоплазмы, псевдоподии короткие и широкие. Жизненный цикл Может существовать в трёх формах: тканевой, просветной и цисты. Тканевая форма обнаруживается только у больных амёбиазом, другие — и у носителей. Заражение Заражение наступает при попадании цист в верхний отдел толстого кишечника (слепая и восходящая ободочная кишка). Здесь цисты превращаются в просветные формы и внедряются в ткань кишки (тканевая форма), что сопровождается воспалением и формированием язв. Просветная форма Просветная форма дизентерийной амёбы (лат. forma minuta) имеет размер около 20 мкм. Находится в верхнем отделе толстого кишечника. Движется с помощью псевдоподий (ложноножек). Ядро сферическое, 3–5 мкм в поперечнике, хроматин расположен под ядерной оболочкой в виде небольших глыбок; в центре ядра небольшая кариосома. Тканевая форма При внедрении просветной формы амёбы в ткани образуется тканевая форма (лат. forma magna) размером 20–60 мкм. В отличие от просветной формы не содержит в цитоплазме никаких включений. В этой стадии амёба размножается в стенке толстой кишки, образуя язвы. Язвенное поражение толстого кишечника сопровождается выделением слизи, гноя и крови. Большая вегетативная форма Просветные и тканевые формы амёбы, попавшие в просвет кишки из язв, увеличиваются в размере до 30 мкм и больше и приобретают способность фагоцитировать эритроциты. Эта форма называется большой вегетативной, или эритрофагом. Иногда амёбы из кишечника по кровеносным сосудам проникают в другие органы (прежде всего печень), формируя там вторичные очаги — абсцессы (внекишечный амёбиаз). При затихании острой фазы болезни большая вегетативная форма уменьшается в размерах, переходит в просветную форму, которая инцистируется в кишечнике. Выброшенная при дефекации во внешнюю среду, она погибает в течение 15–20 минут. Циста Цисты образуются при сгущении фекалий в толстой кишке. Просветная форма окружается оболочкой и превращается в шаровидную цисту (размер около 12 мкм) с 4 ядрами, не отличающимися по строению от ядра вегетативной формы. Незрелые цисты содержат от 1 до 3 ядер. Имеют вакуоль с гликогеном. Часть цист хроматоидные тела. С фекалиями цисты выбрасываются во внешнюю среду и при попадании в желудочно-кишечный тракт человека после метацистной стадии развития (деления на 8 дочерних амёб) образуют просветные формы. Цисты могут сохранять жизнеспособность в воде и влажной почве более месяца. Ля́мблии, или жиа́рдии (лат. Giardia) — род жгутиковых протист из отряда дипломонад (Diplomonadida). Паразитируют в тонком кишечнике человека и многих других млекопитающих, а также птиц. Один из видов этого рода — кишечная лямблия (Giardia intestinalis) (синонимы — Giardia lamblia и Giardia duodenalis) — возбудители лямблиоза человека. История изучения Впервые кишечная лямблия описана врачом Лямблем в 1859 году как возбудитель Лямблиоза. Культивирована in vitro только в 1959 году советским ученым Карапетяном. Строение и биология Лямблии, как и другие дипломонады, имеют два ядра и двойной набор органоидов — четыре пары жгутиков, два медиальных тела. Само тело имеет грушевидную форму: передний конец расширен и закруглён, задний — сужен и заострён. Для этого рода характерен сложно устроенный прикрепительный диск, а также полное отсутствие цитостома. Размеры тела от 10 до 18 мкм. Способны образовывать цисты. Зрелые цисты имеют овальную форму, 4 ядра и несколько аксостилей. Лямблии — анаэробы. Они лишены митохондрий и аппарата Гольджи. У них обнаружены рудиментарные митохондрии — митосомы, имеющие двойную мембрану и снабжаемые белками тем же способом, что и митохондрии, но лишённые генетического материала. С помощью вентрального прикрепительного диска лямблии прикрепляются к микроворсинкам тонкого кишечника. Питаются они, только переваренной пищей хозяина путём пиноцитоза. Нагревание до 60-70°С вызывает гибель цист через 5-10 мин, а при кипячении – немедленно. Замораживание до -13 °С снижает их жизнеспособность. Высушивание цист лямблий на воздухе в течение суток приводит к полной их гибели. Цисты устойчивы к ультрафиолетовому облучению и хлору. Жизненный цикл Размножаются в активном состоянии (на стадии трофозоита) путем продольного деления надвое. Во внешнюю среду с фекалиями хозяина попадают как трофозоиты, так и образующиеся в кишечнике цисты. Выживают во внешней среде только цисты, попадающие в организм новых хозяев фекально-оральным путем (с зараженной водой или пищей). Патогенность Лямблии являются причиной заболевания, связанного с их паразитизмом в тонкой кишке, иногда в желчном пузыре — лямблиоза. Чаще всего болеют дети, начиная с трёхмесячного возраста. Большие количества лямблий, которые покрывают обширные поверхности кишечной стенки, нарушают секреторную функцию кишечника, процесс всасывания жиров, жироподобных веществ, углеводов, а также моторную функцию кишечника. Могут вызывать механические воздействия, раздражая эпителий двенадцатиперстной кишки. Лямблии оказывают сильное токсическое воздействие на организм. Трихомониа́з занимает первое место по распространенности среди заболеваний мочеполового тракта. Кроме того, трихомониаз держит первенство и среди заболеваний, передаваемых половым путем. По данным Всемирной организации здравоохранения (1999 г.), 10% населения земного шара болеют трихомониазом. Трихомониаз ежегодно регистрируют у около 170 млн человек. Возбудитель — влагалищная трихомонада (Trichomonas vaginalis). Трихомониаз опасен в первую очередь тяжелыми последствиями в виде осложнений, которые могут быть причиной бесплодия, патологии беременности и тому подобного. Основное место обитания трихомониаза в мужском организме — уретра, предстательная железа и семенные пузырьки, в женском — влагалище. Однако при первом попадании в организм трихомонады всегда вызывают уретрит. Заражение происходит половым путем при контакте с больным или носителем инфекции. Инкубационный период составляет 1-4 нед. Симптомы заболевания у женщин выделения из влагалища (обычно желтые, иногда с неприятным запахом); зуд, жжение и гиперемия наружных половых органов; боль при мочеиспускании; боль при половых контактах. слизистая оболочка влагалища резко гиперемирована, легко кровоточит, покрыта гнойными выделениями Симптомы заболевания у мужчин У мужчин заболевание в большинстве случаев протекает бессимптомно. Иногда при трихомониазе у мужчин возникают следующие симптомы: выделения из мочеиспускательного канала; боль при мочеиспускании; при поражении предстательной железы — симптомы простатита. Осложнения трихомониаза У женщин трихомониаз может вызвать воспаление вульвы и промежности с отеком половых губ. Изредка бывают осложнения, включая бартолинит, скинеит и цистит. У мужчин наиболее частое осложнение трихомониаза — простатит. Диагностика и лечение трихомониаза Верификация диагноза урогенитального трихомониаза базируется на результатах лабораторных исследований - обнаружения T. vaginalis с помощью следующих методов: Микроскопического исследования свежего неокрашенного препарата (световое, фазовоконтрастное и темнопольное). Особенностью данного метода является немедленное исследование после получения клинического материала. Наибольшая чувствительность и специфичность микроскопического исследования нативного препарата достигается при выраженных формах заболевания. Микроскопического исследования препарата, окрашенного 1% раствором метиленового синего, по Граму и по Романовскому — Гимзе. Является наиболее доступным методом исследования, однако чувствительность его не превышает 40—60% в связи с субъективной оценкой результатов. Молекулярно-биологические методы исследования — ПЦР и NASBA (англ. NASBA). Характеризуется максимальными показателями диагностической чувствительности, специфичности и достоверности в целом. Полученный результат не требует подтверждения другими методами. Культурального исследования (показано при мало- и бессимптомных формах заболевания). В ряде случаев назначают лечение, дополняющее противотрихомонадные препараты (иммунотерапия, общеукрепляющие препараты, массаж предстательной железы, инстилляции уретры, физиотерапия и т. д.). Трихомониаз и беременность Трихомониаз может провоцировать преждевременные роды, а также рождение детей с низким весом. Беременным женщинам с трихомониазом, у которых есть симптомы заболевания, рекомендуется пройти курс лечения. Большинство специалистов утверждают, что метронидазол можно принимать после I триместра беременности. Токсоплазмоз — паразитарное заболевание человека и животных, вызываемое токсоплазмами Toxoplasma gondii. Источник инвазии — различные виды (свыше 180) домашних и диких млекопитающих (кошки, собаки, кролики; хищники, травоядные, грызуны) Пути заражения Заражение человека происходит при употреблении мясных продуктов и яиц, не прошедших достаточную термическую обработку. Не исключена возможность заражения при попадании возбудителя на слизистые оболочки и повреждённые кожные покровы, трансмиссивным и др. путём. Наблюдается и внутриутробное заражение. Факторы, которые могут способствовать появлению в организме паразита и повышают риск возникновения токсоплазмоза: Общение с заражёнными животными Использование в быту не мытых после уборки кошачьего туалета или любого другого контакта с кошачьими экскрементами рук. Употребление в пищу сырого или не до конца приготовленного мяса, особенно свинины, мяса ягнёнка или оленины. Контакт с сырым или непрожаренным (непроваренным) мясом. Пересадка органов или переливание крови (очень редко). Наличие токсоплазмоза у родителей. Клиническая картина Различают врождённый и приобретённый (острый и хронический) токсоплазмоз. При врождённом токсоплазмозе наблюдаются гибель плода в утробе матери, смерть новорождённого в результате общей инфекции или (у оставшихся в живых) поражение нервной системы, глаз и др. органов. Острая приобретённая форма протекает как тифоподобное заболевание (с высокой температурой, увеличением печени, селезёнки) либо с преимущественным поражением нервной системы (головная боль, судороги, рвота, параличи и др.). Чаще токсоплазмоз протекает хронически, с субфебрильной температурой, головной болью, увеличением лимфоузлов и печени, понижением работоспособности; может сопровождаться поражением глаз, сердца, нервной и др. систем и органов. Токсоплазмоз может протекать и в латентной (скрытой) форме. Диагностика Основным методом диагностики заболевания является серологический. Выполняется определение уровня иммуноглобулонов G с помощью ИФА или реакции непрямой флюоресценции. Уровень антител достигает максимального уровня через 1—2 месяца после начала заболевания и впоследствии регистрируется неопределённо долго. У пациентов с сероконверсией или четырёхкратным увеличением титра IgG определяют уровень специфических IgM для подтверждения наличия острой инфекции. ИФА является методом выбора при анализе уровня IgM, с его помощью регистрируется рост их концентрации уже через 2 недели после инфицирования. Пик концентрации антител достигается через месяц, исчезают они обычно через 6—9 месяцев, но в отдельных случаях могут периодически обнаруживаться в течение 2 и более лет, затрудняя дифференцировку острой и хронической форм инфекции. Лечение Большинство случаев приобретённой инфекции у иммунокомпетентных лиц разрешаются без специфической терапии. При хореоретините или поражении жизненно важных органов назначают комбинацию пириметамина (Дараприм) с сульфадиазином. Альтернативой может быть комбинация пириметамина с клиндамицином при плохой переносимости сульфадиазина. При лечении хореоретинита и поражений ЦНС применяют глюкокортикоиды. ВИЧинфицированные пациенты с энцефалитом должны получать пожизненную супрессивную терапию для предотвращения рецидива инфекции. При выраженной и бессимптомной врождённой инфекции в качестве начальной терапии рекомендуется комбинация пириметамина с сульфадиазином и фолиевой кислотой. Терапия, как правило, длительная, порой до 1 года. Лечение токсоплазмоза, возникшего во время беременности, в том числе и у ВИЧинфицированных женщин, следует проводить спирамицином. При заражении женщины в третьем триместре или инфицировании плода после 17 недель гестации используется комбинация пириметамина с сульфадиазином. Показана высокая активность телитромицина in vitro в отношении Т. gondii (M. Kilinc, M. Hokelek, M. Erturk). Гельминты общее название паразитических червей, обитающих в организме человека, животных и растений, вызывающих гельминтозы. По данным ВОЗ, каждый год приблизительно каждый второй человек на планете заражается одним из трёх основных видов гельминтов, что приводит к энтеробиозу (1,2 млрд чел.), анкилостомозу (900 млн.) и трихоцефалезу (до 700 млн.). К гельминтам относят представителей ленточных червей, или цестод, сосальщиков, или трематод (обе эти группы относятся к плоским червям) и круглых червей, или нематод. Пути циркуляции гельминтов в природе Для сохранения вида все паразиты в процессе размножения покидают организм хозяина, переходя во внешнюю среду или организм нового хозяина. Круг возможных хозяев и механизм передачи паразита от одного хозяина другому (или от хозяина во внешнюю среду и далее) определяют пути циркуляции паразитов и вызываемые ими заболевания животных и человека. Важную роль в понимании путей играет понятие переносчик: механический — например, членистоногие, в организме которых паразит не проходит цикла развития, а только перемещается на значительные расстояния (напр. на лапках комнатной мухи) специфический (промежуточный хозяин) — в организме которых паразит развивается на одном из циклов, например, эхинококк рассматривает человека как промежуточного хозяина, а волка «считает» окончательным. По способу передачи: Контактные (возбудитель проникает через неповрежденную кожу и слизистые, напр. анкилостома) Пищевые (заглатывание яиц или личинок, напр. с водой) Отдельно выделяют аскариду, поскольку свежие яйца этого паразита не инвазивны (они созревают в почве около месяца, однако храниться в почве могут до 3 лет, перенося отрицательные температуры и ультрафиолет) Классический цикл развития аскариды В кишечнике человека самка аскариды откладывает ежедневно до 240000 яиц. Они покрыты тремя оболочками (наружная окрашена билирубином в цвет фекалий), очень устойчивы к внешним воздействиям. В почве при определённой температуре, влажности и доступе кислорода в яйце развивается личинка. Формирование её в яйце продолжается от 2 недель до нескольких месяцев (в зависимости от температуры окружающей среды). При попадании в кишечник человека зрелого яйца под действием пищеварительных соков личинка освобождается от оболочки и внедряется в кровеносные сосуды стенок кишечника. С током крови личинка начинает «путешествие» по кровеносной системе к различным органам тела, но активизируется только в капиллярах легочных альвеол (личинка - аэроб, но взрослые формы анаэробны). Личинка, питаясь кровью, растёт (до 3—4 мм) и поднимается в бронхи, вызывая кашель (через 4—5 дней после первичной инвазии). Через откашливание и сглатывание личинка со слизью опять попадает в кишечник, где и развивается во взрослую особь. Взрослая аскарида живёт в кишечнике до года, непрерывно откладывая яйца, выходящие с калом. Вызываемые гельминтами заболевания носят название гельминтозов. Представители круглых червей (нематод) Длиной 20—40 см, самец несколько меньше самки и отличается от неё загнутым в виде крючка задним концом тела. Взрослые формы населяют тонкий кишечник, могут активно ползать, продолжительность их жизни — около года; личиночные формы поражают органы дыхания. Аскаридоз — заболевание, характеризующееся интоксикацией, часто острой непроходимостью кишечника, иногда требующей экстренного хирургического вмешательства. Ещё один представитель нематод — власоглав. Длиной около 2—5 см. Особенность заболевания трихоцефалеза в том, что своим передним волосовидным концом он нарушает целостность стенки кишечника, питаясь преимущественно кровью хозяина. Поскольку червь колонизирует толстый кишечник, то в месте повреждения присоединяется вторичная инфекция, что может быть причиной развития аппендицита. В качестве характерных симптомов данного заболевания также отмечают интоксикацию и анемии. Размножение и развитие Чаще всего — гермафродиты, но бывают и раздельнополые (нематоды). Развитие гельминтов происходит в несколько стадий, и в результате которых они меняют несколько хозяев (биогельминты) или развиваются без смены хозяев (геогельминты). Обычно незрелые яйца выделяются во внешнюю среду, где дозревают, попадают в промежуточного хозяина, образуют личинку, которая растёт и тем или иным путём попадает в основного хозяина, где и образует половозрелую особь. Некоторые виды могут сменить до четырёх хозяев. Созревание каждой стадии возможно только в подходящих организмах-носителях, так же как и половое размножение. То есть личинки гельминтов, имеющих хозяином копытных, при попадании в организм хищника или всеядного могут выжить, и развиться во взрослую особь, но не отложат яиц. Гельминты имеют иммунологические отношения с организмом-хозяином, то есть зависят от иммунитета хозяина, и сами влияют на него, в результате чего не могут жить или развиваться при другой иммунной среде. Профилактика гельминтозов Профилактика включает в себя мытьё рук перед едой, тщательное мытьё овощей, фруктов и ягод, употребляемых в пищу в сыром виде, и термическая обработка пищи. Нельзя загрязнять фекалиями почву, воду. Наиболее способствующей распространению глистов является практика полоскания половой тряпки в унитазе. Пить лучше кипячёную воду. Защищать от мух продукты питания. При появлении подозрений о наличии глистов — обратиться к врачу. Профилактика Обязательная термическая обработка сырой рыбы и мяса, употребляемых в пищу (или для корма домашних животных) Желательно воздержаться от купания в загрязненных пресных водоемах, расположенных неподалеку от пастбищ, водопоев животных. Регулярное обследование и своевременное лечение гельминтозов поможет избежать состояний, угрожающих здоровью и жизни. Лечение гельминтоза В обычной поликлинике обращаться к терапевту или паразитологу (частные клиники). Лечение гельминтозов — очень обширный раздел. Сюда входят самые различные нозологические единицы: аскаридоз и альвеококкоз, цистицеркоз и эхинококкоз, трихинеллёз и шистосомоз... Некоторые заболевания очень сложно дифференцируются и их легко спутать с онко-заболеваниями (альвеококкоз), другие лечатся только хирургическим путем (некоторые цепни, эхинококк), нельзя лечить таблетками, так как произойдет заражение пациента тысячами личинок. В лечении гельминтозов важную роль играет правильное определение возбудителя. В любом случае, следует обращаться к врачу для назначения лечения. Перед употреблением того или иного средства, обязательно ознакомьтесь с противопоказаниями.