Синуслифтинг – статья для пациентов - IMPLANT
реклама

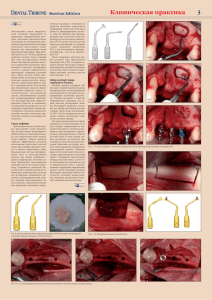
Синуслифтинг – статья для пациентов Введение В современной стоматологии имплантация зубов занимает особое место. Это одна из немногих ее отраслей, наряду, пожалуй, с ортодонтией, где мы можем говорить о т. н. «регенеративной медицине» - самовосстановлении организма в условиях, созданных врачом. Существовавшие ранее виды протезирования зубов неизбежно приводят к ухудшению состояния полости рта. К примеру, изготовление мостовидных протезов предполагает депульпирование и обточку, как минимум двух, нередко здоровых, зубов для восстановления всего лишь одного отсутствующего зуба. Такое радикальное вмешательство не проходят бесследно – опорные зубы перегружаются, из-за перегрузки развивается прикорневой воспалительный процесс, что, со временем, приводит к их потере. Именно поэтому сроки службы даже качественно изготовленных и тщательно рассчитанных по нагрузке современных мостовидных протезов составляют, в среднем, 5-8 лет. Еще сложнее ситуация со съемным протезированием. Хотя бы частично любой съемный протез опирается на слизистую оболочку полости рта, которая физиологически не способна воспринимать какую-либо жевательную нагрузку. Это приводит к тому, что под протезом развивается перманентный воспалительный протез, который, в свою очередь, является причиной атрофии и существенной убыли костной ткани челюстей, вплоть до ситуаций, когда неаккуратный зевок может привести к перелому челюсти. Именно поэтому дентальная имплантация рассматривается современными стоматологами как единственный метод восстановления отсутствующих зубов, который не ухудшает состояние полости рта и имеет неограниченный срок службы. Имплантат, имитирующий корень зуба, обеспечивает близкое к естественному распределение жевательной нагрузки, что во многом объясняет длительный срок службы протезов с опорой на импланты. Не говоря уже об эстетической составляющей – ни один из других методов протезирования не дает такого эстетического результата, как протезирование с использованием дентальных имплантов. Однако, современная имплантология – это не просто установка имплантов под заданную протетическую конструкцию. Современному имплантологу необходимо не просто «воткнуть» имплантат в любое удобное для него место, но и подобрать его по размеру, выбрать наиболее правильное положение, восстановить весь комплекс окружающих зуб тканей – в первую очередь, костную ткань и слизистую оболочку. Именно так обеспечивается качественный, надежный, эстетический и долговечный результат имплантологического лечения. Как практикующий врач-имплантолог, я редко сталкиваюсь с «идеальным случаем» ситуацией, когда достаточно простой установки импланта и изготовления коронки. Из-за длительной потери зубов или анатомических особенностей у многих пациентов мы нередко наблюдаем дефицит костной ткани или слизистой оболочки, который делает невозможным достижение приемлемого результата протезирования. В этих случаях хирургическое лечение начинается с создания необходимых для имплантации условий, в первую очередь, воссоздании достаточного для установки имплантов объема костной ткани, в простонародье называемом «наращиванием кости». В науке и медицине все методики восстановления и моделирования объемов костной ткани объединены термином «остеопластика». Наиболее часто дефицит костной ткани для установки имплантов наблюдается на верхней челюсти – и связано это с тем, что большую часть объема верхнечелюстной кости занимает воздушная гайморова (верхнечелюстная) пазуха, относящаяся к придаточным пазухам носа. И сегодня, на примере своей клинической практики, я хотел бы рассказать вам о самой распространенной остеопластической операции – синуслифтинге. Должен предупредить вас, что некоторые аспекты синуслифтинга невозможно изобразить с помощью рисунков, поэтому я использовал интраоперационные фотографии. Они могут показаться не слишком приятными – и я прошу прощения за это. Что это такое? Итак, «синуслифтинг» – это хирургическая операция поднятия дна гайморовой пазухи для увеличения объема альвеолярного гребня до необходимого уровня, определяемого задачами имплантологического лечения. Коль речь идет о гайморовой пазухе, становится понятно, что синуслифтинг делается исключительно на верхней челюсти. Операции восстановления костной ткани на нижней челюсти проводятся по другим методикам и называются по-другому. Распространено ошибочное мнение, что синуслифтинг – это операция в гайморовой пазухе. На деле, она проводится не «в», а «под» ней, что также следует из названия (рис. 1,2). Рисунок 1, 2. Синуслифтинг – операция не «в-», а «под» гайморовой пазухой. Другими словами, субантральная аугментация (это научное название синуслифтинга) никак не влияет на состояние придаточных пазух носа, не вызывает и не осложняет синуситы, не меняет качество носового дыхания и т. д. Подобные страшилки нередко распространяют люди, которые не просто не знакомы с данной операцией, но и, чаще всего, вообще не имеют отношения к имплантологии и стоматологии в целом. Расположение и объем гайморовой пазухи – индивидуальная анатомическая особенность Все разные, у каждого из нас есть особенности анатомического строения, делающие его непохожим на других людей. Применительно к теме нашей беседы, можно сказать, что гайморова пазуха при одинаковом внешнем объеме верхней челюсти, у разных пациентов может быть разного размера: у кого-то она очень большая и воздушная (т. н. «гиперпневматизация»), у когото, наоборот – маленькая и склерозированная («гипопневматизация»). Это индивидуальная анатомическая особенность. К примеру, на рисунках 3 и 4 представлены ортопантомограммы двух пациентов одного возраста и пола с похожими клиническими случаями. На рисунке 3 мы видим небольшого размера верхнечелюстную пазуху (обозначена черной пунктирной линией), в то время как на рисунке 4 – выраженная гиперпневматизация верхнечелюстной пазухи (границы верхнечелюстной полости обозначены белой пунктирной линией). Рисунок 3, 4. Расположение и объем гайморовой пазухи – индивидуальная анатомическая особенность. Слева – гипо-, а слева – гиперпневматизация придаточных пазух носа. Большая и гиперпневматизированная гайморова пазуха почти всегда является показанием к проведению синуслифтинга, поскольку занимает большую часть, в том числе, и альвеолярного отростка. Я проанализировал собственную имплантологическую практику за 2012-2013 гг и изучил клинические случаи 418 пациентов, которым были проведены имплантологические вмешательства на верхней челюсти (имплантация, имплантация+синуслифтинг, синуслифтинг отдельным этапом). В результате, я получил следующие данные (рис 5): Рисунок 5: Доля операций синуслифтинга в общем количестве имплантологических вмешательств на верхней челюсти, данные по 418 пациентам за 2012-2013 гг. (С. Васильев). То есть, при имплантации на верхней челюсти синуслифтинг (одномоментно или отдельным этапом) требуется почти в 92% случаев. Это делает его самой распространенной и востребованной остеопластической операцией в мире. Альтернативные челюсти имплантологические решения на верхней Было бы неправильно предполагать, что синуслифтинг – единственное безальтернативное решение при имплантации на верхней челюсти. Ранее велись и до сих пор ведутся разработки методов имплантологического лечения, которые не предполагают проведения операции синуслифтинга вообще. Ультракороткие импланты Один из вариантов решения – использование ультракоротких имплантов, выпускаемых некоторыми производителями. Имплантат, длина которого составляет 5-6 мм, устанавливается в существующий объем костной ткани, при этом отпадает необходимость в его увеличении. Несомненным плюсом данной методики является, конечно же, отсутствие необходимости в синуслифтинге. Но ультракороткие импланты, в силу своей специфики, не способны адекватно распределять жевательную нагрузку в костной ткани. При этом, геометрия протетической конструкции напоминает рычаг, где короткое плечо, это имплантат – в процессе жевания происходит перегрузка костной ткани в латеральных направлениях и, как следствие, возрастают риски развития периимплантита и потери имплантов в среднесрочной перспективе Кроме того, ультракороткие импланты сильно требовательны к качеству костной ткани – их невозможно поставить в слишком пористую костную ткань. Ну и, сам объем костной ткани должен быть, как минимум, соразмерен с длиной имплантов, а так бывает далеко не всегда. На мой взгляд, ультракороткие импланты имеют крайне ограниченные показания к применению: возраст пациента старше 75 лет, длительное использование съемных протезов и вызванная ими атрофия жевательных мышц и суставов. Скуловые импланты Экзотическая разновидность имплантов длиной от 40 мм, устанавливающихся под углом к жевательной плоскости. Используется, в основном, при сильной атрофии костной ткани и полном отсутствии зубов. В случае единичных дефектов зубного ряда данное имплантологическое решение не применимо. Кроме того, сама операция установки скуловых имплантов получается очень травматичной и проводится, почти исключительно, под общим обезболиванием. Базальные импланты и другие нестандартные имплантологические системы По сути, представляют собой разработки начала прошлого века, слегка модифицированные современными исследователями. Методика сводится к тому, что особая форма импланта позволяет «обходить» верхнечелюстную полость по сторонам, при этом не затрагивая верхнечелюстную полость. Следовательно, необходимость в синуслифтинге отпадает – и это, пожалуй, единственный плюс данного клинического решения. Но минусов у него гораздо больше – несоизмеримо более травматичная хирургическая операция, спорное и не всегда адекватное распределение жевательной нагрузки, отсутствие эстетической составляющей, сложность ухода за полостью рта и связанное с этим ухудшение качества жизни пациентов. Показания к применению базальных имплантов примерно такие же, что и у ультракоротких имплантатов, однако, их преимущество сильно сомнительно, поскольку травматичность их установки многократно превышает не только использование ультракоротких имплантов, так и синуслифтинга вообще. В целом, нужно понимать, что любые альтернативные имплантологические методы всё равно требуют какого-то объема костной ткани, что при сильной пневматизации верхнечелюстных пазухи бывает далеко не всегда. К тому же, любой компромисс в решении предполагает компромисс в результате, что подходит не всем пациентам. Почему синуслифтинг, все же необходим? Перед современной имплантологией не стоит задачи «воткнуть имплант так, чтобы он прижился». Нормально интегрируются любые импланты, любых систем и производителей. Также нет задачи «привинтить к импланту коронку», поскольку современная протетика нормально реализуется в большинстве известных имплантационных систем. Однако, перед современной имплантологией остро стоят вопросы эстетики, физиологичности, адекватного распределения функциональной нагрузки, связанными с ней долговечностью и надежностью протетических конструкций на имплантах. Решением данных вопросов является сочетание следующих факторов: - воссоздание комплекса тканей вокруг импланта - правильный подбор импланта по размеру (см. таблицу 1) - корректное позиционирование импланта относительно жевательной плоскости и окружающих анатомических структур. Таблица 1. Рекомендуемые размеры имплантов в зависимости от групповой принадлежности замещаемых зубов (С. Васильев, 2013): Рекомендуемые размеры имплантов Групповая принадлежность удаленного зуба Диаметр Длина Центральные резцы, клыки 3,5-4,5 13,0-15,0 Боковые резцы 3,0-4,0 11,0-13,0 Премоляры 3,5-4,0 10,0-13,0 Моляры 4,5-5,5 9,0-13,0 Резцы 3,0 11,0-13,0 Клыки, премоляры 3,5-4,0 11,0-13,0 Моляры 4,5-5,5 9,0-13,0 Верхняя челюсть Нижняя челюсть Я признаю справедливым правило, согласно которому размер и положение импланта должны соответствовать размеру и положению отсутствующего зуба. В данном аспекте, определяющей размер и положение импланта является планируемая протетическая конструкция, а не существующие объемы костной ткани. Именно поэтому в том месте, где из-за низкого расположения гайморовой пазухи присутствует недостаток высоты альвеолярного гребня, мы прибегаем к операции синуслифтинга и не экспериментируем с размером и положением импланта. Многолетними наблюдениями и сотнями тысяч клинических случаев по всему миру доказана правильность такого подхода. Виды синуслифтинга: латеральный и вертикальный Традиционно во всех руководствах и учебниках синуслифтинг разделяют на открытый (латеральный) и закрытый (вертикальный). Закрытый (вертикальный) синуслифтинг производится через уже подготовленную лунку импланта с помощью специальных инструментов - остеотомов-остеоконденсоров (рис 6). Рисунок 6. Набор остеотомов для проведения закрытого синуслифтинга. Существующий «баллонный» синуслифтинг также является закрытым. Как следует из названия, при проведении вертикального синуслифтинга отсутствует контроль над состоянием слизистой оболочки гайморовой пазухи, поскольку увидеть ее через лунку импланта диаметром, к примеру, 3,4 мм без специального оборудования нельзя (рис 7, 8). Рисунок 7, 8. Проведение закрытого синуслифтинга с помощью остеотомовостеоконденсоров. Закрытый синуслифтинг относительно малотравматичен и позволяет поднять дно гайморовой пазухи в пределах 1-4 мм, не прибегая к расширению операционной раны (рис 9, 10, 11): Рисунки 9, 10, 11. Рентгенограммы области имплантации: слева – до операции, в центре – сразу после операции имплантации в сочетании с закрытым синуслифтингом, справа – через 12 месяцев после протезирования. При этом, проведение закрытого синуслифтинга затруднено в области больших коренных зубов, а при необходимости увеличения высоты более, чем на 4 мм возникает риск перфорации слизистой оболочки гайморовой пазухи. Нежелательным является использование при закрытом синуслифтинге каких-либо остеопластических материалов, потому что практически невозможно контролировать их распределение в субантральном пространстве. В целом же, эта операция, хоть и требует большой осторожности и определенных технических навыков, не представляет серьезных технических сложностей. В своей клинической практике я не рассматриваю вертикальный синуслифтинг как отдельный этап хирургического вмешательства и называю его всего лишь одним из вариантов подготовки лунки под имплантат. Латеральный (открытый) синуслифтинг проводится через отдельный доступ в субантральное пространство. Главной его особенностью является возможность визуального контроля за состоянием слизистой оболочки гайморовой пазухи и, практически неограниченные возможности: с помощью данной операции мы можем воссоздать любой объем костной ткани в области любого количества любых зубов верхней челюсти. Кроме того, открытый синуслифтинг можно проводить отдельным этапом даже в случаях, когда невозможна одномоментная установка имплантов из-за отсутствия достаточного для стабилизации имплантов объемов костной ткани. В подобных ситуациях, как правило, после синуслифтинга требуется время для регенерации костной ткани (3-4 месяца). Недостатком операции латерального синуслифтинга является необходимость расширения операционного доступа, сложность и деликатность самого вмешательства, что предъявляет особые требования к опыту и квалификации имплантолога, а также требует специальных навыков и оборудования. Далее в статье речь пойдет о латеральном синуслифтинге, так как именно этот вид хирургического вмешательства вызывает много вопросов у врачей и немало страхов у пациентов. Показания и противопоказания Основным показанием к операции синуслифтинга является недостаточное для установки имплантов расстояние между вершиной альвеолярного гребня и дном верхнечелюстной пазухи. Как я уже отмечал выше, практически в 92% случаев при имплантации на верхней челюсти мы прибегаем к операции синуслифтинга. Что же касается противопоказаний к проведению операции, то их можно разделить на абсолютные и относительные. Абсолютные противопоказания включают состояния, синуслифтинга не достижим ни при каких обстоятельствах. Это: при которых результат - злокачественная или доброкачественная опухолевая патология верхнечелюстных пазух - некоторые аутоиммунные заболевания - заболевания, при которых нарушаются регенеративные способности организма - прием цитостатических препаратов и лекарств, подавляющих иммунитет - заболевания крови, нарушение свертываемости крови и т. д. В общих чертах, можно сказать, что абсолютные противопоказания к проведению операции синуслифтинга аналогичны противопоказаниям к проведению любых плановых хирургических вмешательств. Относительные противопоказания не являются препятствием к проведению синуслифтинга, но при их наличии необходимо проводить операцию с осторожностью, либо отложить ее до купирования острого периода. Таковыми являются: - заболевания придаточных пазух носа (риносинуситы) в стадии обострения - заболевания зубочелюстной системы в стадии обострения - хронические соматические заболевания в стадии декомпенсации - состояние после радикальной гайморотомии - неудовлетворительная гигиена полости рта - длительный прием лекарств, влияющих на свертываемость крови - наличие массивных инородных тел верхнечелюстной пазухи Особо хочется отметить, что хронический верхнечелюстной синусит (гайморит) и курение не являются противопоказаниями для операции синуслифтинга. Более того, они приводят к утолщению слизистой оболочки верхнечелюстной пазухи, что существенно облегчает проведение хирургического вмешательства. Необходимое предоперационное обследование Основными методами обследования перед операцией являются ортопантомография и конусно-лучевая компьютерная томография (рис 12 и 13). Рисунок 12. Ортопантомограмма. К сожалению, по данному снимку сложно судить о пространственной конфигурации верхнечелюстной пазухи Рисунок 13. Интерфейс программы конусно-лучевой компьютерной томографии. Именно КЛКТ дает наиболее полное представление о клинической ситуации и позволяет правильно спланировать оперативное вмешательство. Ортопантомография подразумевает «перенос» трехмерной структуры в двухмерную проекцию, поэтому в ней неизбежны искажения. Планировать операцию по ортопантомограмме мы можем лишь приблизительно, буквально в пределах понятий «нужен синуслифтинг или нет». По ортопантомограмме невозможно понять толщину стенок верхнечелюстной полости, их конфигурацию в щечно-небном направлении, нельзя определить, как соотносятся корни зубов с дном верхнечелюстной пазухи. А это, в свою очередь, очень важно при планировании операции синуслифтинга (рис 14). Рисунок 14. Многие нюансы, важные при планировании операции синуслифтинга, просто не видны на ортопантомограмме. Золотым стандартом в обследовании пациентов, которым планируется операция синуслифтинга, является проведение конусно-лучевой компьютерной томографии. Анализируюя ее, можно не только определить пространственную конфигурацию верхнечелюстной пазухи, но и выявить анатомические структуры, которые могут повлиять на ход оперативного вмешательства. Более того, современные программы КЛКТ позволяют оценить состояние слизистой оболочки гайморовой пазухи. Нужно ли говорить, что это всё это является важным при планировании операции синуслифтинга? Анализ клинической ситуации Конусно-лучевая компьютерная томография позволяет не только субъективно оценить состояние области предполагаемой операции, но и провести расчеты, необходимые для ее планирования. Для этого производятся необходимые измерения. Основное значение имеет расстояние от нижней точки дна верхнечелюстного синуса до наиболее выступающей точки альвеолярного гребня, проведенное перпендикулярно плоскости смыкания зубов (рис 8): Рисунок 15. Расстояние между точками А и В является основным критерием планирования операции. Расчет производится следующим образом: - Расстояние между точками А и В больше или равно длине импланта, который предполагается установить в данную область (10-11 мм). Синуслифтинг не требуется. - Расстояние между точками А и В больше 3 мм. За редким исключением, этого достаточно, чтобы стабилизировать имплантат длиной 9-11 мм. Это значит, что операция синуслифтинга может проводиться одновременно с имплантацией. - Расстояние между точками А и В менее 3 мм. Как правило, в этих условиях нет возможности качественно стабилизировать имплантат. Следовательно, операцию синуслифтинга нужно проводить отдельным этапом. Также имеет значение ширина альвеолярного гребня и его форма, ведь имплантат необходимо поставить в заданное положение. При отсутствии необходимых для правильной установки импланта условий, проводится остеопластическая операция – увеличение и моделирование альвеолярного гребня. Ход операции Разрез Если синуслифтинг планируется сочетать с операцией имплантации, то разрез слизистой оболочки производится по вершине альвеолярного гребня в сочетании с двумя послабляющими вертикальными разрезами (рис 16): Рисунок 16. Схема разреза при сочетании синуслифтинга с установкой имплантов (разрез обозначен пунктирной линией) Для синуслифтинга отдельным этапом удобнее производить разрез более вестибулярно, чтобы уменьшить площадь отслаиваемых тканей (рис 17): Рисунок 17. Схема разреза для проведения синуслифтинга отдельным этапом Если в зоне операции присутствует зуб, то разрез проводится по зубодесневой борозде (рис 18, 19): Рисунок 18, 19. Схема разреза при наличии зуба в области операции как и при проведении операции синуслифтинга одномоментно с удалением зуба (рис 20): Рисунок 20. Схема разреза при сочетании синуслифтинга с удалением зуба В любом случае, длина и форма разреза – это компромисс между хорошим обзором и удобством для доктора, и травматичностью и риском осложнений операции для пациента. Чем больше разрез (читай, площадь операционной раны), тем более дискомфортным и неприятным будет послеоперационный период, тем более тщательное наблюдение за состоянием послеоперационной раны потребуется в процессе реабилитации. Скелетирование стенки верхней челюсти Скелетирование стенки верхней челюсти – следующий этап хирургического вмешательства. Производится он с помощью распатора. При этом, следует соблюдать особую осторожность, особенно при тонкой слизистой оболочке – в противном случае, ее можно легко повредить (рис 21, 22). Рисунок 21, 22. Разрез слизистой оболочки и скелетирование стенки верхней челюсти По рисункам видно, что даже при относительно небольшой длине разреза можно получить хороший обзор операционного поля. Создание доступа в верхнечелюстную полость Внимание! Речь идет о создании доступа верхнечелюстную полость, а не пазуху! Многие обыватели, даже доктора, путают эти понятия. Для создания доступа в верхнечелюстную полость (антрум) можно использовать различное оборудование и инструменты – от остеохарвестеров-скребков (Micross etc.) до пьезохирургических систем. Рисунок 23, 24, 25. Создание доступа в верхнечелюстную полость различными способами: остеохарвестер (слева), шариковый бор (в центре), пъезохирургическая система (справа). Можно долго рассуждать о преимуществах и недостатках той или иной методики, но для себя я выбрал т. н. «костнопластический доступ», который производится с помощью ультразвукового хирургического инструмента. Таким образом, мы можем создать окно в верхнечелюстную полость любой конфигурации и размера, попутно получив небольшой фрагмент костной ткани, который можно использовать как для остеопластики, так и для закрытия достаточно больших по размеру перфораций слизистой оболочки. Рисунок 26, 27, 28. Создание доступа в верхнечелюстную полость с помощью ультразвуковой хирургической системы. Слева – процесс создания доступа, в центре – удаленный фрагмент костного окна, видна слизистая оболочка гайморовой пазухи, справа – заживление костной раны через 3 месяца. Другие «радикальные методы» не дают такого качественного заживления костной раны даже при использовании барьерных мембран для закрытия окна в субантральное пространство (рис 29): Рисунок 29. Фотография области операции через 4 месяца после синуслифтинга. Создание доступа в верхнечелюстную полость проводилось шариковым бором и, как результат, окно доступа полностью не заживает. Если получаемый при создании доступа костный фрагмент планируется использовать для остеопластической операции, то площадь окна рассчитывается, исходя из размера этого костного фрагмента. Разумеется, это возможно при адекватной толщине наружной стенки верхнечелюстной полости (рис 30, 31). Рисунок 30, 31. При сочетании синуслифтинга с остеопластической операцией площадь окна рассчитывается, исходя из размеров необходимого для остеопластики костного фрагмента (слева формирование окна, справа – фиксация костного блока для восстановления объема альвеолярного гребня) В случае, когда не предполагается параллельная остеопластическая операция, создается доступ наиболее удобной для обзора формы. Я рекомендую делать его асимметричным – будет легче поставить костный фрагмент на место после операции (рис 32, 33, 34). Рисунок 32, 33, 34. Установка костного фрагмента для закрытия окна в субантральное пространство. Слева – создание окна с помощью пьезохирургической системы, в центре – заполнение субантрального пространства спейсером и установка импланта, справа – закрытие окна с помощью костного фрагмента, полученного в начале операции. При этом, чтобы впоследствии костный фрагмент не провалился в созданную субантральную полость, его заранее делают слегка «клиновидным». В этом случае использовать барьерные мембраны для закрытия доступа в субантральное пространство не требуется. Создание субантрального пространства Это, пожалуй, самый ответственный и деликатный этап хирургической операции. Слизистая оболочка отслаивается от внутренних стенок антрума (гайморовой пазухи) с помощью специальных инструментов, поднимается на необходимую высоту (рис 35). Рисунок 35. Создание субантрального пространства. Для этого используются специальные инструменты, похожие на стоматологические кюреты (рис 36): Рисунок 36. Кюреты для синуслифтинга. Существует множество модификаций этих инструментов, но для достижения оптимального результата и снижения рисков повреждения слизистой оболочки верхнечелюстной пазухи, следует избегать использования чрезмерно острых и поврежденных (с зазубринами, коррозийными раковинами и т. д.) кюрет. Для себя я придумал правило: на начальных этапах используются острые кюреты небольшого размера, затем – большие кюреты со сглаженным рабочим краем. Иногда при отслойке слизистой оболочки гайморовой пазухи можно наткнуться на твердые костные шипы и спайки. В этом случае окно лучше расширить до нормального визуального контроля, затем с помощью ультразвукового инструмента отделить спайку или шип вместе с прилежащей костной стенкой При одномоментной установке имплантов высота подъема дна гайморовой пазухи определяется по длине имплантов – они просто должны помещаться в субантральное пространство и не контактировать со слизистой верхнечелюстной пазухи. Если же синуслифтинг проводится отдельным этапом, то объем субантрального пространства контролируется с помощью пародонтологического зонда или имплантологической линейки. Заполнение субантрального пространства спейсером Для того, чтобы удержать объем субантрального пространства и дать время для регенерации костной ткани, используются различные остеопластические материалы, т .н. «спейсеры» (от англ. space – пространство). Подробнее об использовании спейсеров я расскажу в главе ниже, но, в целом, следует придерживаться ряда правил, вне зависимости от марки и формы используемого материала: Правило #1. Нельзя использовать сухой спейсер. Он должен быть увлажнен либо физраствором, либо кровью (плазмой), либо смешан с тромбоцитарной массой. Иногда спейсер смешивают с эмалевыми матричными протеинами (Straumann Emdogain, etc.), но я не уверен, что это оправданное и рациональное решение. Правило #2. Идеальный вариант – использование остеопластического материала в смеси с аутокостной стружкой. Однако, существуют достоверные данные о том, что синуслифтинг – единственная операция, где возможно использовать остеопластический материал без добавления аутокости. Это подтверждается целым рядом исследований зарубежных авторов. Существуют данные, свидетельствующие о нежелательности использования исключительно аутокостной стружки для заполнения субантрального пространства в связи с ее быстрой резорбцией. Рекомендованное соотношение смеси аутокостной стружки и остеопластического материала – 1:3. Чем больше доля аутокостной стружки в смеси, тем больше скорость и объем усадки спейсера в субантральном пространстве. Правило #3. Нельзя «трамбовать» остеопластический материал, не нужно пытаться поместить в субантральное пространство как можно больше спейсера. Правило #4. При проведении синуслифтинга одномоментно с имплантацией поступают следующим образом: сначала помещают в труднодоступные места субантрального пространства небольшое количество остеопластического материала, затем устанавливают имплантат, после чего заполняют субантральное пространство полностью. В противном случае, спейсер либо выдавится имплантом, либо вымоется ирригацией. Соблюдая эти правила, можно успешно работать с любым остеопластическим материалом в любой форме. Использование остеопластических материалов Вопреки распространенному мнению и навязываемой рекламе, между остеопластическими материалами различных производителей нет существенных различий. Теоретически, в качестве спейсера можно использовать специально обработанный и простерилизованный кварцевый песок – и даже он, при соблюдении указанных выше правил, позволит воссоздать нужный объем костной ткани. Задача любого материала – удержать нужный объем субантрального пространства на период, необходимый для регенерации костной ткани. С этой задачей справится любой из существующих ныне остеопластических материалов, за исключением, разве что, совсем низкокачественных, неизвестного происхождения. Я выделил три пункта, согласно которым я выбираю остеопластический материал для собственной практики: - размер частиц. Чем больше частицы, тем меньше они слеживаются, тем больший объем можно создать меньшим количеством материала. Я не рекомендую использовать гелеобразные остеопластические материалы в качестве спейсеров из-за сильной потери объема в процессе регенерации костной ткани. - период т. н. «деградации» - за какое время происходит полное рассасывание остеопластического материала и замещение его костной тканью? Если он деградация происходит быстро, а костная ткань не успевает восстановиться, мы теряем объем субантрального пространства. Если же материал деградирует долго, это может создать трудности в подготовке лунки под имплантат. - удобство использования. Многие производители выпускают остеопластические материалы в шприце-дозаторе. С одной стороны, это очень удобно – отпадает необходимость перемещать материал ложечкой, он меньше рассыпается и теряется. С другой стороны, не все материалы могут контролируемо вноситься в субантральное пространство с помощью шприца, для этого должна быть определенная консистенция и размер частиц. Синуслифтинг как часть хирургического вмешательства Синуслифтинг, пожалуй, является самой распространенной остеопластической операцией в дентальной имплантологии. Практически, в 92% случаев при имплантации в области боковых участков верхней челюсти мы прибегаем к этому вмешательству. В то же время, синуслифтинг является одной из самых безопасных и предсказуемых операций. Поэтому ее нередко сочетают с дополнительными манипуляциями, призванные ускорить имплантологическое лечение и повысить его качество. Синуслифтинг и остеопластика В собственной клинической практике я нередко сочетаю синуслифтинг с увеличением объема альвеолярного гребня (аугментацией). Последнее может быть достигнуто методом аутотрансплантации (пересадки) костных фрагментов (рис 37, 38, 39): Рисунок 37, 38, 39. Синуслифтинг с одномоментной аугментацией альвеолярного отростка методом аутотрансплантации костных фрагментов: слева – этап синуслифтинга, в центре – этап восстановления объема альвеолярного гребня аутокостным фрагментом, справа – установка имплантов через 3 месяца после синуслифтинга и остеопластики. Либо комбинированной методикой остеопластических материалов (рис 40, 41, 42): с использованием барьерных мембран и Рисунок 40, 41, 42. Синуслифтинг с одномоментной аугментацией альвеолярного отростка комбинированной методикой с использованием остеопластических материалов и барьерных мембран: слева – этап синуслифтинга, в центре – восстановление объема альвеолярного гребня с помощью остеопластических материалов, аутокостной стружки и барьерной мембраны, справа – установка имплантов через 3 месяца после синуслифтинга. При этом, можно использовать костные фрагменты, полученные при создании доступа в верхнечелюстную полость (см рисунки 30 и 31). В случае необходимости воссоздания большого объема, можно использовать костные фрагменты, взятые из других донорских участков (угол и ветвь нижней челюсти, бугор и скуловой отросток верхней челюсти и т. д.). Синуслифтинг и имплантация Конечная цель операции синуслифтинга – создание адекватных условий для установки имплантов. При этом, нередко удается провести имплантацию одновременно с операцией синуслифтинга. Как уже говорилось выше, это возможно, если существующий объем костной ткани позволяет стабилизировать имплантат заданного размера (рис 43, 44, 45): Рисунок 43, 44, 45. Установка имплантов одномоментно с операцией синуслифтинга: слева – этап синуслифтинга, в центре – подготовка лунки под имплантат (виден спейсер и слизистая оболочка гайморовой пазухи), справа – установленный имплант. Оптимальное расстояние от дна гайморовой пазухи до верхней точки альвеолярного гребня верхней челюсти, при котором возможна стабилизация импланта длиной 10-11 мм – не менее 3-4 мм. Однако, в некоторых случаях имплантат длиной 11 мм удается стабилизировать в меньшем объеме костной ткани (рис 46, 47, 48): Рисунок 46, 47, 48. Стабилизация импланта при толщине костной ткани менее 3 мм: слева – установка импланта после синуслифтинга, в центре – заполнение субантрального пространства спейсером, справа – рентгенологический контроль. В каждом конкретном клиническом случае решение об установке импланта одномоментно с синуслифтингом принимает хирург прямо во время операции (после завершения этапа синуслифтинга). В некоторых случаях лучше отказаться от установки импланта, даже если данные обследования предполагали такую возможность. Факторы риска установки имплантов одновременно с операцией синуслифтинга приведены в таблице 2: Таблица 2. Оценка рисков при установке имплантов одномоментно с операцией синуслифтинга. фактор риска риск минимальный риск средний риск максимальный менее 10 мм 9-11 мм более 11 мм Часть импланта, проникающая в субантральное пространство менее 1/3 1/3-1/2 более 2/3 Расстояние от дна гайморовой пазухи до наивысшей точки альвеолярного отростка (см рисунок 15) более 8 мм 4-8 мм менее 8 мм Биотип костной ткани в области имплантации I, II III IV Внешний вид слизистой оболочки гайморовой пазухи плотная, белого цвета, ярко выраженный сосудистый рисунок Подвижность импланта после установки отсутствует молочно-белого или желтоватого цвета, сосудистый рисунок выражен умеренно незначительная подвижность в горизонтальной плоскости Повреждение слизистой оболочки гайморовой пазухи в ходе операции (перфорация) отсутствует Планируемая длина импланта аутокостная стружка+ксеногенный остеопластический Вид спейсера материал в пропорции не менее 30/70 полупрозрачная, сосудистый рисунок не выражен подвижность в трех плоскостях не более 2-3 мм в диаметре более 5 мм в диаметре ксеногенный остеопластический материал (гранулы), увлажненный физраствором или кровью гелеобразный (жидкий) ксеногенный остеопластический материал Синуслифтинг и удаление зуба В некоторых случаях мы можем сочетать операцию синуслифтинга с удалением зуба. Это значительно сокращает сроки имплантологического лечения. Данная методика применяется при невозможности проведения немедленной имплантации одновременно с синуслифтингом. Необходимым условием для проведения этого вмешательства является стадия ремиссии воспалительного процесса в области удаляемого зуба, отсутствие или небольшие размеры очагов хронического воспаления в прикорневой зоне (рис 49, 50, 51): Рисунок 49, 50, 51. Проведение операции синуслифтинга одномоментно с удалением зуба: слева – скелетирование стенки верхней челюсти, подготовка к удалению зуба, в центре – лунка удаленного зуба (виден небольшой очаг деструкции костной ткани вследствие хронического периодонтита), справа – заполнение субантральной полости спейсером. К установке имплантов можно приступать через 3-4 месяца (рис 52, 53): Рисунок 52, 53. Установка импланта через 3 месяца после удаления зуба и синуслифтинга: слева – скелетирование верхней челюсти, справа – установленный имплантат. Синуслифтинг, удаление зуба и немедленная имплантация Согласно современным представлениям об имплантологическом лечении, наиболее желательной является немедленная имплантация, т. е. установка импланта одномоментно с удалением зуба. Именно таким образом достигается быстрый эстетичный и функциональный результат, поскольку в данном случае мы практически не сталкиваемся с проблемой атрофии костной ткани и слизистой оболочки. При наличии соответствующих условий возможно проведение операции немедленной имплантации одновременно с синуслифтингом (рис 54, 55, 56): Рисунок 54, 55, 56. Проведение операции синуслифтинга одномоментно с удалением зуба и установкой импланта. В ходе воспалительного процесса, при излишне травматичном удалении или вследствие анатомических особенностей нередко отсутствует вестибулярная стенка лунки зуба – в дальнейшем, это может привести неблагоприятному эстетическому и функциональному результату. Костный фрагмент, получившийся при создании доступа в верхнечелюстную полость, можно использовать для пластики внешней стенки лунки (рис 57, 58, 59): Рисунок 57, 58, 59. Пластика внешней стенки лунки костным фрагментом при немедленной имплантации и синуслифтинге: слева – этап синуслифтинга и имплантации, в центре – пластика внешней стенки альвеолярного отростка методом аутотрансплантации костного фрагмента, справа – этап установки формирователей десны через 3 месяца после имплантации. Продолжить формирование десны и приступить к протезированию можно через 3-4 месяца. Результаты лечения Качественным результатом операции синуслифтинга является воссоздание адекватного объема костной ткани, необходимого для установки имплантов. У пациента средних лет такой результат достижим в течение 3-6 месяцев. Следует знать, что любой остеопластический материал в субантральном пространстве частично резорбируется (в среднем, на 15-30%), поэтому при планировании синуслифтинга (отдельным этапом), необходимо учесть этот момент. К примеру, если планируется установка имплантов длиной 11 мм, высота субантрального пространства рассчитывается так, чтобы расстояние от вершины альвеолярного гребня до слизистой оболочки гайморовой пазухи составляло, минимум 13-14 мм. Качество регенерации костной ткани в субантральном пространстве обычно определяется по прицельным снимкам, ортопантомограмме или компьютерной томографии. Последний вариант является наиболее объективным, если не считать этапа подготовки лунки под имплант (при проведении имплантации через несколько месяцев после синуслифтинга). В целом же, при безошибочно проведенной операции, нормальном заживлении послеоперационной раны и отсутствии послеоперационных осложнений с высокой степенью достоверности можно утверждать, что регенерация костной ткани в субантральном пространстве прошла успешно. Поэтому компьютерную томографию делают только в случае сомнений, если во время операции или после нее были какие-то проблемы или осложнения. Возможные проблемы и осложнения, методы их профилактики и лечения Как и любая хирургическая операция, синуслифтинг несет в себе целый ряд рисков и возможных проблем, о которых важно не только предупредить пациента (лучше отдельным информированным согласием), но и знать пути их профилактики и лечения. Перфорация слизистой оболочки гайморовой пазухи Наиболее частым осложнением во время операции является перфорация слизистой оболочки верхнечелюстной пазухи. По данным ряда авторов, это происходит почти в 30% случаев синуслифтинга, при этом, нередко перфорация остается незамеченной. Неустраненное повреждение слизистой оболочки гайморовой пазухи влечет за собой ряд послеоперационных проблем, а именно – обострение хронического верхнечелюстного синусита, проникновение микрофлоры из верхнечелюстной пазухи и инфицирование субантрального пространства, которое, в свою очередь, может привести к излишней резорбции спейсера и потере результата операции. Контролировать отсутствие перфорации слизистой оболочки верхнечелюстного синуса в процессе синуслифтинга очень просто. Слизистая оболочка отслаивается до умеренной подвижности (проводится, непосредственно, синуслифтинг), после чего пациента просят сделать несколько глубоких вдоховвыдохов. Во время вдоха неповрежденная слизистая оболочка втягивается внутрь, во время выдоха, наоборот, начинает выбухать. Разумеется, это нужно делать очень осторожно – при слишком тонкой слизистой лучше просто понаблюдать за ней – она колеблется в такт дыханию (рис 60, 61): Рисунок 60, 61. Контроль отсутствия повреждения слизистой оболочки гайморовой пазухи: слева – вдох, справа – выдох. Если достаточно отслоенная слизистая оболочка верхнечелюстного синуса не колеблется даже при интенсивных вдохе-выдохе, скорее всего, она повреждена. Первое, что нужно сделать – получить хороший обзор области перфорации. Иногда для этого приходится расширять окно доступа в верхнечелюстную полость, причем весьма значительно. Дальнейшие действия зависят в зависимости от размера и локализации перфорационного отверстия: - небольшие, менее 2 мм в диаметре, перфорационные отверстия не требуют какого-то особого лечения. Можно продолжить создание субантрального пространства с большей осторожностью, по направлению к отверстию, а не от него. Чаще всего, по мере ослабления натяжения слизистой оболочки, такие перфорации закрываются самостоятельно. - если диаметр перфорационного отверстия составляет 3-8 мм, для его закрытия потребуется барьерная мембрана. Ее подгоняют по размеру (на 3-5 мм больше диаметра перфорации). Для увеличения эластичности и адгезии, мембрану можно смочить кровью или физраствором, после чего аккуратно «приклеивают» к перфорационному отверстию. Дальнейшее заполнение субантрального пространства спейсером и установку имплантов проводят с большой осторожностью. - при диаметре перфорации 10-12 мм можно использовать тонкую костную пластинку, взятую, к примеру, с бугра верхней челюсти. С помощью нее закрывается перфорация, затем фиксируется барьерная мембрана, после чего субантральное пространство заполняется спейсером и устанавливаются импланты (если это планировалось). - с перфорационными отверстиями диаметром больше 12 мм сильно возрастают риски негативного результата, даже если их и удается закрыть. В этом случае наиболее правильной тактикой будет прекращение операции, отказ от спейсера, обработка и ушивание операционной раны. Вернуться к операции синуслифтинга можно через 1-1,5 месяца. Необнаруженные и не устранённые перфорации нередко приводят к другим, более серьезным осложнениям, таким как обострение хронического верхнечелюстного синусита, инфицирование субантрального пространства и резорбция спейсера. Обострение хронического верхнечелюстного синусита Вопреки распространенному мнению, обострение хронического верхнечелюстного синусита – весьма редкое осложнение после операции синуслифтинга. Это связано с тем, что в верхнечелюстной пазухе, как и в полости рта, тоже есть микрофлора – и с этой точки зрения она представляет больше опасности для субантрального пространства, чем субантральное пространство для пазухи. Из 383 операций синуслифтинга, проведенных мной в 2012-2013 гг., я наблюдал данное осложнение 4 раза, что дает частоту, примерно, в 1,04% - не так часто, как предполагают многие. Во всех случаях обострение гайморита развивалось на фоне длительно существующего (при этом, часто бессимптомного) хронического полириносинусита, что было достоверно установлено при ретроспективном анализе данных компьютерной томографии. Лечение обострения верхнечелюстного синусита, развившегося после операции синуслифтинга проводится совместно с оториноларингологом: комплексная противовоспалительная терапия, гигиена полости носа, восстановление проходимости носовых ходов и вентиляции верхнечелюстных пазух. В двух случаях из четырех, мне потребовалась частичная гайморотомия, в одном случае она сочеталась с удалением импланта, поскольку из-за развившегося воспалительного процесса он стал слишком подвижным. При этом, второй имплантат, установленный рядом, удалось сохранить. Инфицирование субантрального пространства Обострение верхнечелюстного синусита почти всегда влечет за собой инфицирование субантрального пространства. Как результат, спейсер перестает быть «каркасом» для регенерации костной ткани и становится субстратом для размножения бактерий. В лучшем случае, происходит его резорбция, в худшем, он разносится по всей верхнечелюстной пазухе, ухудшая и без того непростое состояние. В случае, если синуслифтинг сопровождался остеопластикой, инфицированию подвергаются пересаженные костные фрагменты, мембраны, поверхность имплантов и т. д. Именно поэтому появление перфорации большого размера, которую не удается надежно устранить, значительно увеличивает риски для установки имплантов. Наиболее правильным решением является повторная операция: удаление спейсера и имплантов из субантрального пространства. В случае, если имплантат проникает в субантральное пространство менее, чем на 1/3, остаются шансы его сохранить, но весь остеопластический материал вокруг него нужно тщательно убрать, а саму поверхность импланта, как минимум, обработать антисептиком. Резорбция спейсера Инфицирование субантрального пространства чаще всего приводит к резорбции и вымыванию спейсера. Данный процесс вовсе необязательно может сопровождаться какими-либо симптомами, особенно у пациентов с хорошей вентиляцией верхнечелюстных пазух. Жалобы, обычно, сводятся к длительному дискомфорту в области проведенного синуслифтинга, а нередко и вовсе отсутствуют. Наверное, это самое распространенное послеоперационное осложнение, с каким мне приходилось сталкиваться. За 2012-2013 гг., я наблюдал его в 1,83% случаев (7 случаев из 383 операций), причем у всех пациентов процесс протекал бессимптомно. Нужно знать, что интраоперационные перфорации слизистой оболочки верхнечелюстной пазухи, особенно большие, сильно увеличивают риск возникновения данной проблемы. Поэтому, если в ходе операции синуслифтинга была замечена перфорация (даже если она была устранена), это является показанием к проведению повторной компьютерной томографии для анализа клинической ситуации перед имплантацией. Также следует заметить, что нередко спейсер резорбируется не полностью, а частично, при этом значительно перекрывая рамки «физиологической резорбции». Если в норме мы имеем, порядка, 15-30% убыли объема, то при перфорациях она может составлять 50-75% и более. Выход один – компьютерная томография и, при существенной потере спейсера – повторная операция синуслифтинга. Частота осложнений синуслифтинга по результатам работы и 383 проведенным операциям за 2 года представлена на рисунке 62. Рисунок 62. Частота послеоперационных осложнений (в процентах) , данные по 383 операциям синуслифтинга (в т. ч., одномоментно с имплантацией) за 2012-2013 гг. (С. Васильев). Реабилитационный период, послеоперационное наблюдение и назначения В среднем, реабилитационный период после операции синуслифтинга занимает 3-7 дней, в зависимости от методики и объемов оперативного вмешательства. Вопреки распространенному мнению, болезненность не является преобладающим послеоперационным симптомом, наиболее часто мы сталкиваемся с отеком области операции, гематомами и кровотечением (рисунок 63): Рисунок 63. Частота послеоперационных симптомов (С. Васильев, 2012-2013 г.) Окончанием реабилитационного периода является отсутствие дискомфорта в области послеоперационной раны и возвращение пациента к привычному образу жизни. До этого момента пациент нуждается в обязательном наблюдении лечащего доктора. Лекарственная терапия В этом разделе рассматривается именно послеоперационная лекарственная терапия, что не исключает проведения антибактериальной профилактики перед хирургическим вмешательством. Медикаментозное лечение включает в себя обязательный курс антибактериальной противовоспалительной терапии, в некоторых случаях назначаются дополнительные препараты. Золотым стандартом медикаментозной терапии после операции синуслифтинга является назначение антибактериальных препаратов. При этом, следует отдавать предпочтение защищенным беталактамным антибиотикам широкого спектра действия (амоксиклав, аугментин и т. д.), возможно назначение пенициллинов и цефаспоринов последнего поколения. В случае непереносимости беталактамных антибиотиков, я обычно назначаю антибактериальные препараты групп фторхинолонов (перфлоксацин, ципрофлоксацин и т. д.). Владение подробной информацией (форма выпуска, дозировка, показания-противопоказания) о нескольких антибиотиках разных фармакологических групп обычно позволяет перекрыть все существующие клинические случаи, подбирая схему лекарственной терапии в каждом конкретном случае. Противовоспалительная терапия также является обязательным пунктом лекарственных назначений. Задача нестероидных противовоспалительных препаратов – купирование посттравматического воспалительного процесса, всего лишь одним симптомом которого является боль. Поэтому даже при отсутствии выраженных болезненных ощущений, регулярный прием НПВС обязателен. Наиболее безопасными, при этом эффективными являются различные формы кетопрофена и ибупрофена. Реакция оперируемых тканей на внешнее воздействие во многом похожа на аллергическую. Особенно это касается придаточных пазух и полости носа. Назначение антигистаминных препаратов является частью общей противовоспалительной терапии и ставит целью снижение реактивности тканей в области операции. Рекомендовано назначение антигистаминных средств последнего поколения, не вызывающих сонливости (лоратадин и др.). Для обеспечения проходимости назоантрального соустья, нормальной вентиляции придаточных пазух носа, профилактики носового кровотечения и отека слизистой оболочки полости носа целесообразно назначение носовых сосудосуживающих капель. Витаминотерапия, в целом, оказывает благоприятное воздействие на процессы регенерации в области операции. Обычным является назначение витаминов D3 и С в максимальных дозировках на длительное время. Отчасти этим объясняется небольшой (3 месяца) срок регенерации костной ткани после синуслифтинга. Вопреки распространенному мнению, прием препаратов кальция не способствует ускорению регенерации костной ткани в субантральном пространстве. Я рекомендую для каждого пациента составлять индивидуальную схему послеоперационной лекарственной терапии. Следует учесть как возможность или невозможность приобретения тех или иных медикаментов, так и удобство приема лекарств. Последний пункт особенно важен при назначении пероральных (инъекционных) препаратов – а есть ли у пациента возможность делать инъекции? Лично я стараюсь избегать назначения инъекций на амбулаторном хирургическом приеме, ведь нет уверенности в том, что пациент будет выполнять назначения. Вообще, чем лучше пациент понимает причины назначения, чем ему удобнее принимать лекарства – тем выше вероятность того, что он будет строго придерживаться схемы медикаментозного лечения. И наоборот. И да, чуть не забыл. Гомеопатия – это зло. Избегайте назначения гомеопатических препаратов, если до конца не понимаете механизма их действия. Послеоперационный режим На протяжение послеоперационного периода исключается возможность внешнего воздействия на послеоперационную рану. В целом, он не отличается от такового при обычных операциях на челюстно-лицевой области, хотя и отличается от него по ряду нюансов. Для успеха оперативного вмешательства очень важно сохранение герметичности субантрального пространства. Если это удается – операция на 99 процентов удалась. Поэтому в послеоперационном периоде особое внимание уделяется швам, гигиене полости рта, а также перепадам давления в полости носа и полости рта. В ближайшем послеоперационном периоде (7-10 дней) пациенту следует избегать чихания, кашля, нельзя с усилием сморкаться, надувать воздушные шарики, играть на духовых инструментах, нырять, заниматься дайвингом и т. д. С осторожностью нужно относиться к авиаперелетам. Все рекомендации необходимо послеоперационных симптомов. соблюдать до момента полного исчезновения Для своих пациентов я разработал специальные памятки с рекомендациями и назначениями, которые можно найти на моем сайте. Заключение Очевидный прогресс в стоматологии в целом и имплантологии в частности, сделал возможным достижения наилучшего результата протезирования в любых условиях. В сравнении с прошлым десятилетием, этот результат стал достижим за более короткое время, с меньшим риском осложнений и почти полным отсутствием неудобств и дискомфорта для пациента. При этом, несмотря на появление новых инструментов, материалов и оборудования, сам процесс лечения нисколько не упростился. Наоборот, из-за повышения требований к эстетике и функциональности зубных протезов, сильного расширения показаний к имплантации, исследованию и изучению отдаленных результатов имплантологического лечения, он стал более сложным и многоэтапным. Синуслифтинг – одно из основных «базовых» вмешательств, широко применяемых в современной дентальной имплантологии. Сегодня из статьи Вы узнали, что он необходим почти в 92% клинических случаев. Владение одной из методик проведения синуслифтинга очень важно для имплантолога любого уровня. Надеюсь, эта небольшая статья поможет вам лучше понять, почему необходим синуслифтинг, каковы его возможности, для чего и каким образом он проводится, какие результаты достижимы при помощи этой операции. Спасибо за внимание. С уважением, Станислав Васильев.