Первый МГМУ им
advertisement

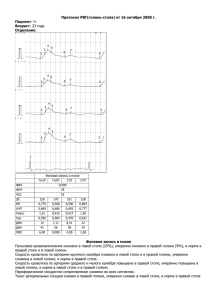
Первый МГМУ им. И. М. Сеченова Кафедра инфекционных болезней ИСТОРИЯ БОЛЕЗНИ Средний балл за семестр Куратор: Оценка за курацию и историю болезни Преподаватель: Оценка за тесты Собеседование на экзамене Итоговая оценка Москва, 2011 г. Паспортная часть ФИО: ########## Возраст: 46 лет. Профессия: дизайнер. Семейное положение: замужем. Место жительства: окраина небольшого города. Дата поступления: 10.04.11, во второй половине дня, доставлена бригадой СМП. Клинический диагноз: Основное заболевание: Часто рецидивирующая рожа левой нижней конечности, ранний рецидив, буллезно-геморрагическая форма, средней степени тяжести. Осложнения основного заболевания: Воспалительный инфильтрат на задней поверхности левой голени. Лимфедема левой голени и стопы с 2002г. Сопутствующие заболевания: Артериальная гипертензия II стадии, 3 степени. ИБС, стенокардия под вопросом. Хронический бронхит под вопросом. Инфекция мочевых путей. Экзема. Неуточненное заболевание щитовидной железы, гипотиреоз под вопросом. Жалобы на день курации (16.04.11, 8-й день болезни): – на сильные боли в левой голени, возникающие при переходе в вертикальное положение, усиливающиеся при ходьбе, исчезающие сразу при переходе в горизонтальное положение; – на постоянное чувство распирания в левой голени, не прекращающееся в горизонтальном положении; – на отечность и изменение окраски кожных покровов левой голени. Жалобы на день поступления (10.04.11, 2-й день болезни): – на чувство жара, общую слабость, боли в мышцах, – на приступообразные, “стреляющие” боли по внутренней стороне левого бедра, от колена до паха, усиливающиеся при переходе в вертикальное положение; – на сильные боли в левой голени, возникающие при переходе в вертикальное положение, усиливающиеся при ходьбе, исчезающие сразу при переходе в горизонтальное положение; – на постоянное чувство распирания в левой голени, не прекращающееся в горизонтальном положении; – на отечность и изменение окраски кожных покровов левой голени. Anamnesis morbi: Пациентка заболела остро, вечером 09.04.11, когда появился озноб, общая слабость, боли в мышцах, затем чувство жара, потливость. Ночью появились “стреляющие” боли по внутренней стороне левого бедра, от колена до паха. Утром 10.04.11 (2-й день болезни) появилось небольшое розовое пятно на левой голени, отек левой голени и стопы. Лечение до госпитализации не проводилось. Была вызвана бригада СМП, пациентка была госпитализирована на 2-й день болезни (10.04.11) в инфекционную больницу с предположительным диагнозом 2 рожа. При госпитализации состояние средней тяжести. В стационаре, на третий день болезни пятно увеличилось в размерах, распространившись на всю поверхность левой голени. С третьего по пятый день болезни на коже левой голени появились эпидермальные пузыри размерами 4-5 см, сливающиеся геморрагические пятна в нижней трети левой голени. За время пребывания в стационаре, на фоне проводимой терапии, произошло улучшение состояния пациентки: на пятый день болезни температура снизилась до субфебрильной, исчезло чувство жара, слабость, боли в мышцах, на шестой день болезни исчезли боли по внутренней стороне бедра. Рожей болеет с 1984 г. когда, после перенесенной ангины, впервые возникла рожа левой нижней конечности, получала амбулаторное лечение. Повторно рожей той же локализации заболела в 1994 г., далее болела по 1-2 раза в год, характерна сезонность – осень-весна. Лечилась амбулаторно. До 1997 г. при обострениях получала пенициллин, далее лечение проводилось линкомицином (аллергия на пенициллиновые антибиотики). Локализация рожи не менялась. Рецидивы обычно начинались с подъема температуры до 38°С, сопровождавшегося легкими или умеренными симптомами интоксикации, затем появлялось небольшое розовое пятно на левой голени, далее в течение 1-2 дней появлялась типичная эритема с четкими неровными контурами, отеком голени и стопы, сопровождающаяся чувством распирания, болью при ходьбе. Боли по внутренней стороне бедра и в паху, геморрагические высыпания и пузыри на фоне эритемы ранее не наблюдала. В 2002 г. очередной рецидив осложнился флегмоной, после выздоровления развилось стойкое утолщение левой голени, предположительно в результате лимфостаза. Последний рецидив – в октябре 2010 г. Эпидемиологический анамнез: контактов с инфекционными больными в последние месяцы не было. Общие предпосылки заболевания: Наследственность – среди родственников случаев заболевания рожей, ревматизмом, острым гломерулонефритом не было; отмечала частые ангины у сестры. Стрептококковые инфекции – ранее, “в молодости”, пациентка отмечала частые ангины, 1-2 раза в год. С 1984 г. частые рецидивы рожи. Ревматизмом, острым гломерулонефритом, пиодермиями не болела. Работа связана с частыми разъездами и перепадами температур. Частые травматизации – отсутствуют. Артериальная гипертензия – присутствует. Избыточная масса тела – присутствует. Сахарный диабет 2 типа – за наличие нет данных. Эндокринные нарушения – вероятно, присутствуют – имеется патология щитовидной железы, а также в 2002 г. удалена матка с придатками. Хронические дерматозы – экзема с детства. Очаги хронической инфекции – отрицает, возможно наличие хронического бронхита. Прием глюкокортикоидов – отрицает. Местные предпосылки заболевания: 3 Микозы стоп – отсутствуют. Недостаточность вен нижних конечностей – отсутствует. Лимфатическая недостаточность нижних конечностей – со слов пациентки, утолщение левой голени с 2002 г. Артериальная недостаточность нижних конечностей – отсутствует. Посттравматические и послеоперационные рубцы – в пораженной области отсутствуют. Химические, лучевые, термические поражения кожи – отсутствуют. Провоцирующий фактор: вероятно, эмоциональный стресс – со слов пациентки, заболеванию непосредственно предшествовала сложная ситуация на работе, нервное перенапряжение, проявившееся также обострением экземы. За последние полгода из города не выезжала. Домашние животные: кошка, ранее собака. Укусов насекомых в последние месяцы не отмечала. Anamnesis vitae: Родилась в 1964 г. Росла и развивалась нормально. В детстве болела краснухой, ветряной оспой, скарлатиной, ОРЗ, ангиной 1-2 раза в год. Получила высшее образование. Работа связана с частыми разъездами (в пределах области), эмоциональным напряжением. Ранее жила в крупном городе, последние 10-12 лет проживает на окраине небольшого города, рядом с сельской местностью. Жилищные условия удовлетворительные. Проживает с мужем. Вредные привычки: курение с 18 лет до 42 лет, по 1-2 пачки в день; алкоголь принимает крайне редко в небольших дозах. Диету ранее не соблюдала, имела избыточную массу тела, около 1 года назад начала лечение у диетолога, за год масса тела снизилась на 40 кг. Перенесенные заболевания и операции: – В 1997 г. желтуха, диагностирована желчно-каменная болезнь, проведена холецистэктомия. – В 2002 г. операция по поводу миомы матки – удаление матки с придатками. Сопутствующие заболевания: – С детства экзема, высыпания на кистях и стопах, чаще весной и осенью, провоцируются эмоциональными стрессами. – С 35 лет отмечает приступы учащенного сердцебиения, перебоев в сердце, сопровождающихся выраженной потливостью, чувством жара. – В 35 лет при обследовании обнаружены конкременты в почках, симптомов мочекаменной болезни, пиелонефрита не отмечала. – С 35-40 лет артериальная гипертензия, АД в течение дня около 150/90 мм рт.ст. кризы с подъемом АД до 240/160 мм рт.ст. сопровождающиеся головными болями, болями за грудиной, болями и онемением левой руки. Регулярно принимает препараты “Берлиприл” (эналаприл), “Нифекард” (нифедипин), с положительным эффектом. – В последние годы периодически возникают боли за грудиной при эмоциональном напряжении, иррадиирущие в левую руку, принимает нитроглицерин с переменным эффектом, на ИБС не обследовалась. – Последние 2 года наблюдается у эндокринолога по поводу узлов в щитовидной железе, гипотиреоза, принимает “Эутирокс” (левотироксин). 4 – Периодически, 1-2 раза в год, болеет острым бронхитом (обострения хронического бронхита?). Аллергоанамнез: С детства ежегодно аллергический ринит в конце августа. Аллергическая реакция на киви – отек Квинке. В 1997 г. в послеоперационном периоде возникла аллергическая реакция на пенициллин – удушье, сыпь, затем на новокаин – потеря сознания. Непереносимости препаратов других групп не отмечалось. Status praesens (на день курации – 16.04.11, 8-й день болезни): Состояние удовлетворительное. Сознание ясное, пациентка ориентирована, отвечает на вопросы адекватно. Положение активное. ЧСС 92/мин, АД 150/90 мм рт.ст. температура 37,2°С. Пульс симметричный, ритмичный, хорошего наполнения и напряжения. Кожные покровы вне очага светло-розовой окраски, на ладонях красноватые шелушащиеся высыпания со следами расчесов. Телосложение гиперстеническое, пациентка повышенного питания. Эластичность (тургор) и влажность кожи нормальная. Оволосение по женскому типу. Пальпируются переднешейные лимфоузлы с обеих сторон по одному узлу диаметром 6-7 мм. Подбородочные, подчелюстные лимфоузлы не пальпируются. Дыхание через нос, свободное. Перкуторный звук ясный на всей поверхности легких. При аускультации выслушивается везикулярное дыхание. Границы сердца расширены влево до 1 см латеральнее средне-ключичной линии. При аускультации тоны ясные, шумов нет, акцент II тона над аортой. Пульсация a. dorsalis pedis определяется на обеих стопах. Размеры печени по Курлову 11×10×7 см. Край печени не пальпируется. Размеры селезенки: поперечник 4 см, длинник 6 см. Край селезенки не пальпируется. Живот округлой формы, симметричен, безболезнен при пальпации. Напряжения мышц брюшной стенки не выявляется. Объемных образований в брюшной полости не пальпируется. Status localis (левая нижняя конечность): Голень и стопа резко увеличены в размерах, выраженный отек ПЖК. От уровня голеностопного сустава до уровня колена – яркая эритема с неровными четкими границами, при пальпации отмечается локальная гипертермия. На нижней трети голени – сливные геморрагии по всей окружности. На верхней трети голени два эрозированных участка размерами 4-5 см. По внутренней стороне бедра, от колена до паха проходит узкая розовая полоска, болезненная при пальпации. Левый паховый узел увеличен в размерах до 1,5-2 см, болезненный при пальпации. На задней поверхности голени в верхней трети – уплотнение с нечеткими контурами, резко болезненное при пальпации, с отрицательным симптомом флюктуации. 5 Предварительный диагноз: Часто-рецидивирующая буллезно-геморрагическая рожа левой нижней конечности, осложненная вторичным воспалительным инфильтратом, лимфедемой левой нижней конечности. Диагноз поставлен на основании: – Острого начала заболевания с выраженного интоксикационного синдрома – появления озноба, общей слабости, болей в мышцах, затем чувства жара, потливости. – Лихорадки с повышением температуры тела до 38,7°С. – Четкой стадийности заболевания – вначале синдром общей интоксикации, через несколько часов появление местного воспалительного очага типичной локализации – на нижней конечности. – Развития типичных местных проявлений – яркой эритемы с четкими неровными границами, локальной гипертермией, сливающимися геморрагическими высыпаниями, эпидермальными пузырями, резкой отечностью конечностью. – Появления признаков регионарного лимфангита и лимфаденита – “стреляющие” боли по внутренней стороне левого бедра, от колена до паха, узкая розовая полоска по внутренней стороне бедра, болезненная при пальпации, увеличенный и болезненный при пальпации левый паховый узел. – Отсутствия выраженных болей в левой голени в покое и горизонтальном положении. – Данных анамнеза о наличии предрасполагающих факторов: в молодости частые ангины, 1-2 раза в год, связанная с частыми разъездами и перепадами температур работа, артериальная гипертензия, избыточная масса тела, патология щитовидной железы, экзема в стадии обострения, лимфатическая недостаточность левой нижней конечности. – Данных анамнеза о наличии часто рецидивирующей рожи с локализацией и характерной сезонностью, которые совпадают с настоящим заболеванием. 1. 2. 3. 4. 5. 6. 7. 8. 9. План обследования: Клинический анализ крови. Клинический анализ мочи. Биохимический анализ крови. Определение СРБ, АСЛО, РФ в сыворотке. Рентгенография грудной клетки. ЭКГ. Консультация хирурга – исключить гнойные заболевания нижней конечности. Консультация терапевта – определить наличие и степень АГ, ИБС, хронического бронхита. Консультация эндокринолога – оценить функцию щитовидной железы. 6 Имеющиеся данные лабораторных и инструментальных исследований: 1. Клинический анализ крови от 10.04.11: Показатели Результат Норма Единицы СИ Гемоглобин 153 130-140 г/л Эритроциты 4,77 4,0-4,5 1012/л MCV 86,5 80-95 фл MCH 32,0 27-31 пг MCHC 370,0 330-370 г/дл Тромбоциты 394 150-400 109/л Лейкоциты 21,0 5,0-9,0 109/л С/ядерные нейтрофилы 85 47-72 % П/ядерные нейтрофилы 10 1-6 % Лимфоциты 3 19-37 % Моноциты 2 3-11 % Hct 41,3 40,0-48,0 % СОЭ 25 5-15 мм/ч Заключение: резкий лейкоцитоз, нейтрофилез, сдвиг ядерной формулы влево, повышение СОЭ, небольшой эритроцитоз. 2. Клинический анализ мочи от 11.04.11: Показатели Результат Норма Цвет желтая Сол.-желтый Прозрачность Полная Полная Удельный вес 1020 1002-1030 Белок 0,3 г/л Нет Лейкоциты 1-2 в п/з 0-1 в п/з Эритроциты 5-7 в п/з 0-2 в п/з Эпителий немного немного Билирубин нет нет Глюкоза +/- нет Заключение: небольшая протеинурия, лейкоцитурия, эритроцитурия, возможно глюкозурия. 7 3. Биохимический анализ крови от 11.04.11: Показатели Результат Норма Единицы СИ Общий белок 67 66-87 г/л АЛТ 11 <41 Ед/л АСТ 27 <41 Ед/л Мочевина 8,0 1,7-8,3 ммоль/л Креатинин 144 0-97 мкмоль/л Общий билирубин 24,1 <20,5 мкмоль/л ЩФ 113 <240 Ед/л Общий холестерин 5,5 <5,2 ммоль/л Заключение: повышение уровня креатинина, общего билирубина, общего холестерина. 4. Определение уровня глюкозы венозной крови натощак: От 11.04.11 – 7,9 ммоль/л (норма – до 6,5 ммоль/л). От 13.04.11 – 6,3 ммоль/л (норма – до 6,5 ммоль/л). Заключение: небольшое повышение уровня глюкозы натощак в разгар заболевания, вероятно транзиторная гликемия вследствие лихорадочного состояния. 5. ЭКГ от 11.04.11: Ритм синусовый правильный с ЧСС 80/мин, отклонение ЭОС влево, гипертрофия левого желудочка. 6. Рентгенография грудной клетки от 15.04.11: Легочный рисунок усилен сосудистым компонентом, очаговых и инфильтративных изменений не обнаружено, корни структурны, тяжисты, тень сердца расширена влево. 10.Серологический анализ крови от 15.04.11: АСЛО – отрицательно. СРБ – 12 мг/л. РФ – отрицательно. 11.Анализ крови на протромбиновый индекс от 11.04.11: ПИ – 85% (норма – 85-100%). 12.Анализ мочи по Нечипоренко от 18.04.11: Лейкоциты – 2926 в 1 мл (норма до 1000 в 1 мл). Эритроциты – 532 в 1 мл (норма до 4000 в 1 мл). Цилиндры – нет. Заключение: признаки инфекции мочевых путей. 8 Температурная кривая: Температурная кривая 39 Температура 38 37 19.04 утро 18.04 вечер 18.04 утро 17.04 вечер 17.04 утро 16.04 вечер 16.04 утро 15.04 вечер 15.04 утро 14.04 вечер 14.04 утро 13.04 вечер 13.04 утро 12.04 вечер 12.04 утро 11.04 вечер 11.04 утро 10.04 вечер 35 10.04 утро 36 Дата Данные консультаций: Консультация хирурга от 11.04.11: признаков гнойно-воспалительных заболеваний в области голени не выявлено. Консультация физиотерапевта от 16.04.11: рекомендуется курс лазеротерапии на участок инфильтрации в левой голени № 4-5, с 25.04.11 – магнитотерапия на голень № 8-10. Клинический диагноз: Основное заболевание: Часто рецидивирующая рожа левой нижней конечности, ранний рецидив, буллезно-геморрагическая форма, средней степени тяжести. Осложнения основного заболевания: Воспалительный инфильтрат на задней поверхности левой голени. Лимфедема левой голени и стопы с 2002г. Сопутствующие заболевания: Артериальная гипертензия II стадии, 3 степени. ИБС, стенокардия под вопросом. Хронический бронхит под вопросом. Инфекция мочевых путей. Экзема. Неуточненное заболевание щитовидной железы, гипотиреоз под вопросом. Клинический диагноз совпадает с предварительным диагнозом. Подтверждают клинический диагноз данные дополнительных методов обследования: признаки неспецифического воспалительного ответа на 9 бактериальную инфекцию в клиническом анализе крови – лейкоцитоз, нейтрофилез со сдвигом ядерной формулы влево, повышение СОЭ. Диагноз “Воспалительный инфильтрат на задней поверхности левой голени” поставлен на основании обнаружения при физикальном обследовании нового очага, появившегося на 8-й день болезни на фоне первичного воспалительного очага, но отличного от типичной эритемы – в виде резко болезненного при пальпации уплотнения, с отрицательным симптомом флюктуации. Необходимо подтверждение путем дальнейшего наблюдения и консультации хирурга. Диагноз “Лимфедема левой голени и стопы” поставлен на основании данных анамнеза – развитие стойкого утолщения левой голени после рецидива рожи в 2002 г., осложнившегося флегмоной. 1. 2. 3. 4. 5. Дифференциальный диагноз: Флегмона, абсцесс. Сопровождаются местной гиперемией и гипертермией, отечностью, болезненностью, может быть регионарный лимфангит и лимфаденит, нередко выраженная лихорадка, синдром общей интоксикации, лейкоцитоз, нейтрофилез, повышение СОЭ в крови. Однако вначале возникает местный очаг, а затем общие проявления, лихорадка нарастает постепенно, локальная гиперемия с нечеткими границами, боли не исчезают в покое и при горизонтальном положении, что не соответствует клинической картине у данной пациентки. Острый дерматит. Может быть в виде яркой эритемы с четкими неровными границами, везикулами, корочками на ее фоне, отечностью. Однако не сопровождается выраженной лихорадкой и общей интоксикацией, реакцией лимфатической системы, что не соответствует клинической картине у данной пациентки. Острый тромбоз/тромбофлебит глубоких вен нижней конечности. Может протекать с резкой гиперемией и отечностью конечности, распирающими болями, усиливающимися при ходьбе, лихорадкой и синдромом общей интоксикации. Однако, местные симптомы, как правило, возникают раньше общих, зона гиперемии распространяется от дистальных отделов, имеет нечеткие границы, цианотичный оттенок, боли сохраняются в покое, отсутствует реакция лимфоузлов, что не соответствует клинической картине у данной пациентки. Кожная форма сибирской язвы. С самого начала остро развивается выраженная лихорадка и синдром общей интоксикации, появляется очаг в виде красноватого пятна, иногда в виде пузырей с геморрагическим содержимым, характерна выраженная отечность в анатомической области. Однако, характерна безболезненность очага, что противоречит сильным болям у данной пациентки, размеры очага не достигают соответствующих размеров эритемы в данном случае, таким образом, данный диагноз не находит подтверждения в клинической картине. Болезнь Лайма. Типично вначале появление мигрирующей эритемы, но, нередко, начинается остро с выраженной лихорадки, общей интоксикации, и далее возникают кожные проявления. Однако заболевание обычно возникает с 10 поздней весны и до осени, когда возникают контакты с клещами. В данном же случае, пациентка заболела в начале апреля, когда погода еще не была достаточно теплой. Кроме того, при болезни Лайма эритема увеличивается в размерах гораздо медленнее, и не сопровождается выраженными местными воспалительными явлениями. Лечение. На момент поступления: 1. Госпитализация в палату профильного инфекционного отделения. 2. Режим полупостельный до стихания лихорадки, далее палатный. 3. Диета – стол №13 (для острых инфекционных заболеваний). 4. Этиотропная терапия: Линкомицин внутримышечно 3 раза в сутки по 2 мл 30% р-ра (по 0,6г, суточная доза 1,8г), в течение 10 дней (так как на пенициллиновые антибиотики у пациентки аллергия). 5. Патогенетическая терапия: – Лоратадин per os по 10 мг 1 раз в сутки в течение 7 дней и Диазолин per os по 0,1 г 2 раза в сутки в течение 7 дней – комбинированная десенсибилизирующая и противоаллергическая терапия, с целью снижения гиперреактивности организма и уменьшения риска развития аллергических реакций на антибиотики; – Аскорбиновая кислота перрорально по 0,2г 3 раза в сутки в течение 2 недель – витаминотерапия с целью повышения общей резистентности организма; – Тромбо-Асс (ацетилсалициловая кислота) по 0,2 г 1 раз в сутки в течение 7 дней – как противовоспалительная нестероидная терапия и для снижения риска развития осложнений ИБС; – раствор NaCl 0,9% внутривенно-капельно по 400 мл 1 раз в сутки в течение 7 дней – дезинтоксикационная терапия. 6. Местная терапия: вскрытие пузырей, наложение и смена по 5-6 раз в день марлевых салфеток, смоченных раствором фурациллина 1:5000, до образования корок. 7. Терапия соматических заболеваний: эналаприл per os по 10 мг 2 раза в сутки, бисопролол per os 2,5 мг 1 раз в сутки – антигипертензивная терапия. На день курации лечение изменено: пациентка переведена на палатный режим в связи со снижением лихорадки до субфебрильных значений, отсутствия выраженного синдрома интоксикации, прекращен прием Лоратадина, Диазолина, Тромбо-Асса, введение раствора NaCl 0,9% в связи с окончанием установленного курса, добавлено физиотерапевтическое лечение – курс лазеротерапии на участок инфильтрации в левой голени №4. Обоснование – обнаружение участка инфильтрации, предположительно в результате присоединения вторичной инфекции, назначение консультанта-физиотерапевта. 11 Дневник курации: 19.04.11. (11-й день болезни). Жалобы: на умеренные боли в левой голени, возникающие при переходе в вертикальное положение, на постоянное чувство распирания в левой голени, на отечность и изменение окраски кожных покровов левой голени. Состояние удовлетворительное, пульс ритмичный, ЧСС 96/мин, АД 150/90 мм рт.ст. температура 36,6°С, кожные покровы светло-розовой окраски. На левой голени отмечается уменьшение размеров и яркости эритемы, эрозированные участки покрыты корками. Признаки регионарного лимфангита и лимфаденита отсутствуют, левый паховый узел безболезнен при пальпации. На задней стороне голени, в верхней трети, отмечается уменьшение размеров и болезненности уплотнения, симптом флюктуации отрицателен. Лечение изменено, прекращено местное применение антисептиков в связи с формированием корок на эрозированных участках. 12 Эпикриз. Пациентка ###### Надежда Анатольевна, 46 лет, находилась с 10.04.11 по 19.04.11 в N-ском отделении инфекционной больницы №2 с клиническим диагнозом: Основное заболевание: Часто рецидивирующая рожа левой нижней конечности, ранний рецидив, буллезно-геморрагическая форма, средней степени тяжести. Осложнения основного заболевания: Воспалительный инфильтрат на задней поверхности левой голени. Лимфедема левой голени и стопы с 2002г. Сопутствующие заболевания: Артериальная гипертензия II стадии, 3 степени. ИБС, стенокардия под вопросом. Хронический бронхит под вопросом. Инфекция мочевых путей. Экзема. Неуточненное заболевание щитовидной железы, гипотиреоз под вопросом. При поступлении жалобы на чувство жара, общую слабость, боли в мышцах, приступообразные, “стреляющие” боли по внутренней стороне левого бедра, сильные боли в левой голени, возникающие при переходе в вертикальное положение, постоянное чувство распирания в левой голени, на отечность и изменение окраски кожных покровов левой голени. Из анамнеза известно, что рожей болеет с 1984 г. когда впервые возникла рожа левой нижней конечности. Повторно рожей той же локализации заболела в 1994 ., далее болела по 1-2 раза в год. Лечилась амбулаторно. Локализация рожи не менялась. В 2002 г. очередной рецидив осложнился флегмоной, после выздоровления развилось стойкое утолщение левой голени, предположительно в результате лимфостаза. Предыдущий рецидив – в октябре 2010 г. Вечером 09.04.11 пациентка остро заболела, появился озноб, общая слабость, боли в мышцах, затем чувство жара, потливость. Ночью появились “стреляющие” боли по внутренней стороне левого бедра. Пациентка была госпитализирована на 2-й день болезни (10.04.11). В анамнезе отмечается аллергия на пенициллин, новокаин. Объективно при поступлении: состояние средней тяжести, температура 38,7°С, на левой нижней конечности определялась яркая эритема с геморрагическим компонентом и эпидермальными пузырями, отек левой голени и стопы, признаки регионарного лимфангита и лимфаденита. При лабораторном и инструментальном исследовании выявлено: Анализ крови от 10.04.11: эритроциты 4,77×1012, лейкоциты 21×109, гемоглобин 153 г/л, нейтрофилы п/я 10%, нейтрофилы с/я 85%. Клинический анализ мочи от 11.04.11: уд. вес 1020, белок 0,3 г/л, лейкоциты 1-2 в п/з, эритроциты 5-7 в п/з. Биохимический анализ крови от 11.04.11: Общий билирубин 24,1 мкмоль/л, АСТ 27 ед/л, АЛТ 11 ед/л, общий ХС 5,5 ммоль/л, креатинин 144,0 мкмоль/л, Общий белок 67 г/л. Определение уровня глюкозы венозной крови натощак: от 11.04.11 – 7,9 ммоль/л, от 13.04.11 – 6,3 ммоль/л. ЭКГ от 11.04.11: ритм синусовый правильный с ЧСС 80/мин, отклонение ЭОС влево, гипертрофия левого желудочка. 13 Рентгенография грудной клетки от 15.04.11: легочный рисунок усилен сосудистым компонентом, очаговых и инфильтративных изменений не обнаружено, корни структурны, тяжисты, тень сердца расширена влево. Серологический анализ крови от 15.04.11: АСЛО – отрицательно, СРБ – 12 мг/л, РФ – отрицательно. Анализ крови на протромбиновый индекс от 11.04.11: ПИ – 85%. Анализ мочи по Нечипоренко от 18.04.11: лейкоциты – 2926 в 1 мл, эритроциты – 532 в 1 мл, цилиндры – нет. Лечение проводилось согласно стандартам ОМС: пациентка госпитализирована в палату профильного инфекционного отделения, назначен полупостельный режим до стихания лихорадки, далее палатный режим; диета – стол №13; Линкомицин внутримышечно 3 раза в сутки по 2 мл 30% р-ра в течение 10 дней; Лоратадин per os по 10 мг 1 раз в сутки в течение 7 дней и Диазолин per os по 0,1 г 2 раза в сутки в течение 7 дней; Аскорбиновая кислота перрорально по 0,2г 3 раза в сутки в течение 2 недель; Тромбо-Асс (ацетилсалициловая кислота) по 0,2 г 1 раз в сутки в течение 7 дней; раствор NaCl 0,9% внутривенно-капельно по 400 мл 1 раз в сутки в течение 7 дней; местная терапия: вскрытие пузырей, наложение и смена по 5-6 раз в день марлевых салфеток, смоченных раствором фурациллина 1:5000, до образования корок; эналаприл per os по 10 мг 2 раза в сутки, бисопролол per os 2,5 мг 1 раз в сутки. За время пребывания в стационаре, на фоне проводимой терапии, произошло улучшение состояния пациентки: на пятый день болезни температура снизилась до субфебрильной, исчезло чувство жара, слабость, боли в мышцах, на шестой день болезни исчезли боли по внутренней стороне бедра. На 8-й день болезни возник участок инфильтрации на задней поверхности левой голени в верхней трети, пациентка консультирована физиотерапевтом, дополнительно назначен курс лазеротерапии на участок инфильтрации в левой голени №4. Пациентка остается в отделении для дальнейшего наблюдения и лечения, до окончания курса антибиотикотерапии, улучшения клинического состояния, исчезновения вторичного воспалительного инфильтрата. После выздоровления выписывается под наблюдение участкового инфекциониста на 2 года. После выписки рекомендуется: 1. Проведение профилактического лечения курсом линкомицина в течение 7 дней по 3 раза в день 0,6г внутримышечно. 2. Раз в 3 месяца проведение врачебных осмотров для выявления признаков стрептококковой инфекции. 3. Консультация физиотерапевта для выбора метода лечения. 14